 Сьогоднішній рівень розвитку медицини дозволяє без операцій лікувати багато захворювань, які потребують хірургічного втручання.
Сьогоднішній рівень розвитку медицини дозволяє без операцій лікувати багато захворювань, які потребують хірургічного втручання.
Прикладом може служити геморой, з яким проктологи успішно справляються з допомогою малоінвазивних технік. Одна з них — дезартеризация гемороїдальних вузлів. Що це за операція? При яких формах захворювання вона ефективна? І чи варто їй віддавати перевагу при виборі методу лікування? Зупинимося на цих питаннях докладніше.
Суть дезартеризации
Суть цієї міні-операції полягає в тому, що перев’язується артерія, що живить гемороїдальний вузол. В результаті він просто «всихає», заміщаючи сполучною тканиною і значно зменшуючись вже через 2-3 тижні.
Зверніть увагу! У сучасній модифікації ця техніка включає в себе також прошивання і підтяжку прошитої шишки, що повністю відновлює просвіт кишки вже в ході операції.
Методика з’явилася на світ у 1995 році завдяки японському лікаря Моринаге і застосовується до цих пір. В яких випадках вона проводиться, і чи є до неї якісь протипоказання?
Показання до процедури дезартеризации
Ця міні-операція допустима навіть при 4 стадії внутрішнього геморою. Але на практиці її зазвичай проводять при 2 або 3 стадії процесу, коли результат найбільш ефективний.
При цьому лікар, що проводить процедуру, повинен досконало володіти подібною технікою. В іншому разі не виключені рецидиви.
Протипоказання до операції
Дезартеризацию не проводять у двох випадках:
- При тромбозі шишки.
- При наявності парапроктита — запалення тканин навколо прямої кишки.
Зверніть увагу! Ці протипоказання носять тимчасовий характер. Як тільки обидва процесу зникнуть у результаті лікування, можна приступати до дезартеризации. З яких етапів складається ця міні-операція?
Етапи операції
Як і інші малоінвазивні техніки, дезартеризация не вимагає госпіталізації хворого — він знаходиться в денному стаціонарі.
При цьому сама процедура триває 15-30 хвилин і проводиться під перидуральным або місцевим знеболенням.
Після її закінчення пацієнт залишається під лікарським контролем ще максимум 3 години. А вже через пару-трійку днів він може приступити до праці, якщо, звичайно, його робота не пов’язана з підйомом тягарів.
Операція проводиться за наступним планом:
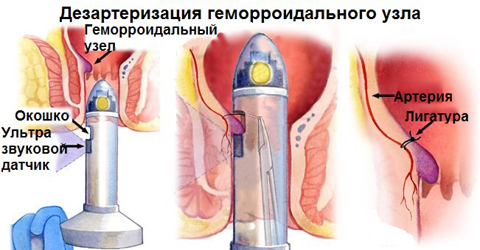
- У пряму кишку пацієнта лікар вводить спеціальний аноскоп. Він забезпечений підсвічуванням, боковим віконцем і ультразвуковим датчиком. Віконце необхідно для доступу до стінки кишки, а датчик шукає живить кровоносну судину за його пульсації.
- Як тільки артерія, яка йде до геморроидальной шишку, буде знайдена, датчик подає звуковий сигнал, і лікар безпомилково знаходить посудину.
- Наступним етапом буде перев’язка артерії. При цьому використовується не звичайний, а шовний матеріал. Так що нитки не доведеться видаляти.
Зверніть увагу! До вузла може підходити від 2 до 6 артерій, і всі їх слід перев’язати.
В іншому випадку живлення вузла збережеться, і він відновиться через якийсь час після операції.
- Лікар ретельно прошиває саму шишку, рухаючись від її верхівки до основи. А потім затягує кінці нитки і зв’язує їх. В результаті вузол максимально підтягується до кишкової стінки, а просвіт кишки повністю відновлюється.
На цьому операція закінчується, аноскоп забирається з кишечника, а хворий переводиться в палату, де знаходиться ще 2-3 години.
Виписка додому можлива протягом 24 годин після маніпуляції. Якщо точно була дотримана техніка процедури, ніяких ускладнень, як правило, не виникає.
Це вигідно відрізняє дезартеризацию від інших малоінвазивних технік. Однак тут є і деякі мінуси.
Плюси і мінуси дезартеризации
Безперечними достоїнствами процедури можна вважати:
- Безбольової післяопераційний період.
- Можливість повернення до роботи вже через 2 або максимум 3 дні.
- Неможливість повторного появи вузла в цьому ж місці — за умови, що були перев’язані всі артерії, що живлять шишку.
- Повне відновлення просвіту кишки вже в ході операції.
- Відсутність таких протипоказань, як прямокишечные свищі, тріщини.
Мінусів у дезартеризации набагато менше:
- Ризик рецидиву, якщо порушена техніка, і перев’язані не всі артерії, що йдуть до вузла.
- Високі вимоги до лікаря, що виконує операцію — він повинен досконало володіти технікою. На жаль, далеко не всі хірурги-проктологи мають відповідну кваліфікацію, так що можуть виникнути труднощі з пошуком потрібного фахівця.
- Дорожнеча процедури, що обмежує його широке застосування.
А чи є у такої операції якісь ускладнення?
Ускладнення процедури
Що стосується ускладнень, то на тлі інших малоінвазивних технік дезартеризация виглядає більш виграшно. Єдина процедура, яка теж має мінімум ускладнень — це лазерна коагуляція вузлів.
Все це добре видно з наведеної нижче таблиці. Порівняльна таблиця побічних ефектів різних малоінвазивних технік
| Назва процедури | Виражений больовий синдром | Кровотеча | Тромбоз зовнішнього вузла | Ризик рецидиву |
| Трансанальна дезартеризация | Можливі незначні болі під час стільця | Не характерно | Можливий в 2% випадків | Можливий, якщо перев’язані не всі судини |
| Лігування латексними кільцями вузла | Можливий при порушенні техніки або лигировании за раз декількох шишок | Можливо в 1% випадків | Можливий при змішаній формі геморою | Можливий на цьому ж і інших ділянках слизової |
| Інфрачервона фотокоагуляція | Часто | Можливо при відриві відмерлого вузла або його травматизації каловими масами | Можливий при неповному припіканні судинної ніжки | Можливий на інших ділянках слизової |
| Лазерна коагуляція | Не характерний | Відсутній | Немає | У найближчі 3-5 років при великих розмірах вузлів |
| Кріотерапія | Можливий | Можливо | Немає | Можливий на інших ділянках слизової |
| Склеротерапія | Можливий при порушенні техніки процедури | Можливо при попаданні склерозанту в артерію або м’язовий шар | Не характерно | Можливий вже через 1 рік після операції |
У будь малоінвазивної техніки, включаючи дезартеризацию, є як плюси, так і мінуси. Вони обов’язково враховуються при виборі методу лікування.
Адже завдання лікаря — підібрати оптимальний для конкретного хворого варіант хірургічної допомоги. Однак малоінвазивні процедури при всіх їх достоїнствах не завжди ефективні.
У таких випадках єдиним способом лікування геморою стає хірургічне видалення вузлів.
Хто сказав, що вилікувати геморой важко?
- Вас мучить дискомфорт і свербіння в області прямої кишки і ануса?
- А біль при ходьбі і навіть положенні сидячи аж ніяк не додають Вам впевненості у собі…
- Якось навіть соромно…
- І рекомендовані засоби чомусь не ефективні у Вашому випадку…
- До того ж, хронічні запори та кровотечі при дефекації вже міцно увійшли у Ваше життя…
- Зараз Ви готові скористатися будь-якою можливістю, яка поверне Вам нормальне життя!
