Зміст
- Основні причини хвороби
- Характеристика пухлин
- Класифікація
- Прояви
- Алгоритм діагностики
- Лікування хворих
- Заходи профілактики
- Прогноз
- Висновок
Онкологічні процеси в тканинах сечоводу трапляються досить рідко. На їх частку доводиться приблизно 2-3% від всіх новоутворень, локалізованих в органах сечовидільної системи. Як правило, захворювання виявляється на далеко зайшли стадіях, коли пухлина проростає не тільки всі шари сечоводу, але й суміжні з ним органи або вже наявні віддалені метастази.
Рак сечоводу найчастіше діагностується у пацієнтів, середній вік яких становить 60-65 років. У чоловіків це захворювання зустрічається приблизно в 3 рази частіше, ніж у жінок. Бувають випадки, коли процес локалізується одночасно в обох сечоводах (первинно-множинний рак).
Основні причини хвороби
Не існує певної причини виникнення раку сечоводу, однак, варто виділити фактори, які підвищують ризик розвитку захворювання. До них відносять:
- нікотинова залежність (тютюнопаління) – фактор, який надає безпосередній вплив на початок патологічного процесу (приблизно у 70% чоловіків і 50%у жінок, які страждають на рак сечоводу, в анамнезі є тривалий стаж куріння);
- спадкова схильність до розвитку захворювання, а також взаємозв’язок процесу з новоутвореннями іншої локалізації (пухлини товстої кишки і т. д.);
- безконтрольний прийом анальгетиків (вони провокують розвиток нефропатії, яка може переходити в злоякісне новоутворення);
- вплив хімічних речовин (вдихання токсичних парів переробки пластмаса, нафти і т. д.);
- наявність хронічної інфекції в сечоводах (уретерит), травми сечовивідних шляхів, сечокам’яна хвороба (тривале знаходження каменів в просвіті сечовода) і т. д.;
- лікування Циклофосфамідом або іншими препаратами з групи цитостатиків.

Доведена роль нікотину в активації злоякісного росту у тканинах сечоводу
Характеристика пухлин
Важливу роль для діагностики захворювання відіграє гістологічний тип пухлини, який визначає його злоякісність, характер росту і подальший післяопераційний прогноз. Найпоширенішим варіантом пухлинного росту є переходноклеточный рак (він діагностується приблизно у 90% всіх хворих). Доведено зв’язок тютюнопаління з розвитком цього типу пухлини.
Рідше зустрічається плоскоклітинний рак (на його частку припадає від 2 до 7%). Він має зв’язок з тривалим нефролітіазом (сечокам’яною хворобою) і хронічними запальними процесами в органах сечовидільної системи (наявність у хворого пієлонефриту, уретерита, циститу або уретриту). Плоскоклітинний рак сечоводу характеризується швидким поширенням і прогресуючим зростанням.
Аденокарцинома зустрічається досить рідко (приблизно в 1% випадків). Вона діагностується у пацієнтів, у яких спостерігається тривала обструкція сечовивідних шляхів.
Класифікація
Існує загальноприйнята міжнародна класифікація, завдяки якій проводиться оцінка зростання раку в сечоводі, ступінь проростання в сусідні тканини, лімфатичні вузли, а також наявність чи відсутність метастазів віддалені органи.
Т – первинний джерело пухлинного росту:
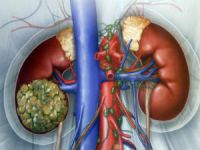 Нирково-клітинний рак
Нирково-клітинний рак
N – лімфатичні вузли, що оточують сечовід (регіонарні):
М – наявність метастазів у віддалені органи і структури:
Прояви
Як правило, захворювання на ранніх етапах свого розвитку не має ніяких специфічних проявів. Симптоми хвороби з’являються при поширенні патологічного процесу на тканини сечоводу або суміжні органи.

При пошкодженні великих судин раковими клітинами, кров у сечі видно неозброєним оком
Найпоширенішими з них є:
- поява крові в сечі (гематурія спостерігається у 75-80% хворих, що обумовлено руйнуванням стінок кровоносних судин зростаючої пухлиною та їх виразкою);
- біль в попереку на стороні ураженого сечоводу (больові відчуття носять різний характер, частина хворих відзначають лише відчуття дискомфорту в спині, інші скаржаться на появу нестерпних болів);
- дизуричні розлади (нерідко відбувається закупорка просвіту сечоводу некротичними масами, згустками крові або шматочками пухлини, що провокує приступи болю та різі при сечовипусканні);
- загальна слабкість, невмотивоване зниження працездатності, сонливість, апатія;
- безпричинне зниження маси тіла, погіршення апетиту, підвищена пітливість під час сну і при мінімальному фізичному навантаженні (ці ознаки потребують особливої уваги, так як в більшості випадків їм не надають належного значення);
- освіта, пальпируемое в зоні проекції ураженого сечоводу.
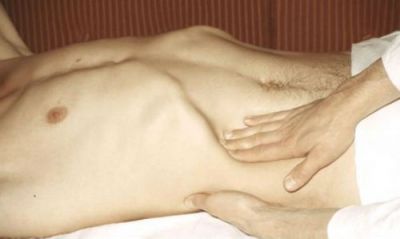
В запущених випадках можлива пальпація пухлинного вузла через передню черевну стінку
Алгоритм діагностики
Лабораторно-інструментальне дослідження включає в себе наступні методи діагностики:
- загальний аналіз крові і сечі (оцінюються всі компоненти, що входять до їх складу, їх зміст, запальні зрушення формули крові і т. д.);
- біохімічний аналіз сечі (визначають вміст креатиніну, сечовини, загального білка та його фракцій, лужної фосфатази, електролітів та інших показників);
- аналіз сечі по Нечипоренко (дослідження, яке дозволяє підтвердити наявність гематурії, а також ступінь її вираженості);
- цитологічне дослідження сечі (метод не завжди володіє високою чутливістю, так як високий відсоток псевдонегативних результатів);
- екскреторна урографія (завдяки внутрішньовенно введеного контрастом вдається виявити дефект заповнення сечоводу у 60-75% хворих);
- КТ з контрастуванням (метод, що дозволяє дати найбільш чітку інформацію про локалізацію пухлини, її розміри, ступеня проростання в навколишні тканини, наявність уродинамічних порушень тощо);
- цистоскопія уретероскопія (ендоскопічне дослідження є незамінним етапом діагностики при раку сечоводу).
Для того щоб визначити можливі метастази ракових клітин із первинного вогнища, хворому призначають додаткові дослідження, до яких відносять:
- рентгенографія органів грудної клітки у двох проекціях (або СКТ легенів і органів середостіння);
- мамографія (в обов’язковому порядку проводиться всім дівчатам і жінкам будь-якого віку);
- ФГДС, іригоскопія, колоноскопія (для виключення метастазів у шлунково-кишковому тракті);
- УЗД органів черевної порожнини та малого таза;
- інші дослідження за показаннями.
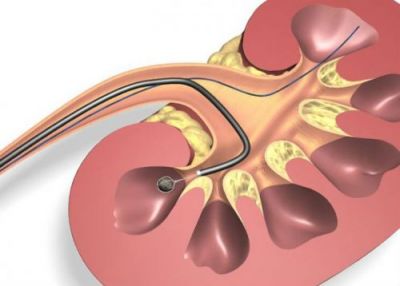
Завдяки уретероскопии можлива візуалізація патологічного вогнища, в також забір біопсійного матеріалу для подальшого гістологічного дослідження
Лікування хворих
Будь рак сечоводу є прямим показанням для проведення хірургічного втручання, об’єм якого визначається розмірами патологічного вогнища, його локалізацією, протяжністю, загальним самопочуттям хворого і іншими факторами.
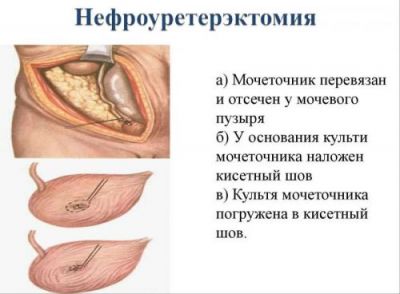
До стандартного методу оперативного лікування хворих відносять відкриту нефруретерэктомию, в результаті якої повністю видаляється нирка, сечовід та частина сечового міхура. При цьому січуться регіонарні лімфатичні вузли, проводиться ревізія черевної порожнини на предмет можливих метастазів. Органозберігаюча операція рекомендована хворим з невеликими розмірами пухлини, коли повністю відсутня інвазія (вирішується питання про збереження нирки на стороні ураженого сечоводу).
Досить часто лікарі використовують лапароскопічний доступ, що дозволяє уникнути високої травматизації тканин і органів, а також прискорює терміни післяопераційної реабілітації.
Якщо у пацієнта рак локалізована в нижній частині сечоводу, можлива резекція цієї ділянки і формування анастомозу з сечовим міхуром (уретероцистоанастомоз). Післяопераційний рецидив захворювання спостерігається приблизно у 20-25% таких хворих. При пухлинному процесі insitu проводять ендоскопічне втручання (уретероскопія), в результаті якої можливе малоінвазивне лазерне видалення новоутворення (його резекція).
Оперативне лікування проводять в наступних випадках:
- наявність інфекційних процесів у сечовивідних шляхах в активній фазі (гострий пієлонефрит, гострий уретерит та інші);
- геморагічний шок у хворого, погано піддається корекції;
- наявність єдиної нирки або ниркова недостатність у термінальній стадії;
- супутні захворювання в стадії декомпенсації (дихальна недостатність, печінкова та інші);
- численні метастази в різні органи.
Пацієнтам, що перенесли хірургічне втручання, в подальшому проводять місцеве лікування препаратами цитостатиків (можливе їх введення через стому або катетер)
Заходи профілактики
Всі заходи щодо профілактики виникнення раку в сечоводі зводяться до наступного:
- своєчасна діагностика і лікування всіх запальних процесів в органах сечовидільної системи, при цьому необхідна адекватна санація вогнищ інфекції;
- при виявленні у хворого сечокам’яної хвороби, потрібна корекція харчування, спрямована на їх розчинення і виведення з організму, не можна допускати тривалого знаходження каменів в сечоводі;
- умови праці не повинні бути пов’язані з роботою у шкідливих умовах (вдихання парів хімічних речовин тощо);
- прийом будь-яких медикаментів (анальгетиків, цитостатиків) не повинен перевищувати строків і доз, рекомендованих лікарем;
- необхідно повністю відмовитися від тютюну й інших шкідливих звичок (вживання алкогольної продукції);
- важливо зміцнювати свій організм, займатися спортом і вести ЗСЖ.
Прогноз
Якщо рак сечоводу виявлений на ранніх етапах (Tis або Т1), то п’ятирічна виживаність становить 91-92%. При цьому рецидив захворювання зустрічається досить рідко.
На жаль, відсоток п’ятирічної виживаності хворих, у яких рак був діагностований на стадії Т3-4 N1-2не перевищує 15-20%. Коли є віддалені метастази, то термін життя пацієнтів не перевищує кількох місяців.
Висновок
При появі будь-яких неприємних відчуттів, пов’язаних з сечовипусканням, необхідно негайно звернутися на консультацію до фахівця, який призначить відповідні лабораторно-інструментальні дослідження. Важливо розуміти, що будь-яке зволікання в діагностиці ракового процесу, може коштувати життя, тому не варто нехтувати щорічними профілактичними оглядами.
