- Визначення захворювання
- Патогенез
- Первинна форма
- Вторинна форма
- Ознаки полікістозу яєчників
- Діагностика
- Чи можна завагітніти при полікістозі яєчників?
- Лікування патології
- Методики лікування при плануванні вагітності
- Лікування ПКЯ при небажаність вагітності
У числі причин жіночого безпліддя полікістоз яєчників (ПКЯ) займає лідируюче положення. Вже протягом 70 років вивчаються і обговорюються в наукових публікаціях механізми розвитку діагностики цієї патології. Незважаючи на це, досі існують розбіжності в тлумаченні визначення захворювання. Не вироблені та оптимальні методи його лікування.

Визначення захворювання
ПКЯ — це стан патологічних змін у структурі яєчників з порушенням їх функції, відбувається на тлі нейроендокринних обмінних розладів. Іншими словами, це поняття, що об’єднує велику різнорідну групу порушень механізму зворотного зв’язку в системі гіпоталамус – гіпофіз, які проявляються різноманітними клінічними і біохімічними змінами і призводять до хронічної відсутності овуляції. Захворювання умовно поділяють на дві форми, в залежності від первинності патології:
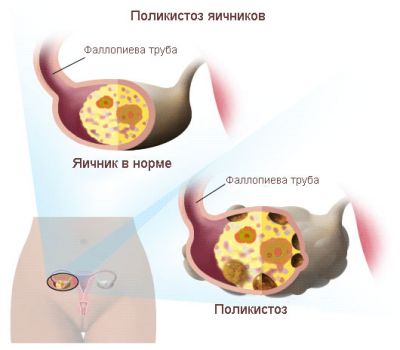
Патогенез
В основі всіх механізмів регуляції функцією залоз внутрішньої секреції лежить принцип негативного і позитивного зворотного зв’язку у взаємодії.
Первинна форма
Виділяють два різновиди БПКЯ:
- з нормальною масою тіла;
- з ожирінням.
У першому випадку хвороба розвивається в період статевого дозрівання, коли збільшується вироблення гіпофізом СТГ — соматотропного гормону (гормону росту), що посилює синтез чоловічих статевих гормонів в яєчниках. Імовірно, хвороба виникає в результаті дефіциту в них ферментів, наприклад, специфічного ферменту 19-гідроксилази. Його дефіцит перешкоджає трансформації стероїдів, є попередниками чоловічих (C19) статевих гормонів, жіночі (C18).
В результаті цього відбувається накопичення тестостерону та зниження естрогенів, вторинно виникають порушення в осі взаємин гормональних залоз — гіпоталамус – гіпофіз – яєчники. При цьому виникає надлишкова продукція чоловічих статевих гормонів, що призводить до відсутності овуляції (вихід домінантною яйцеклітини з яєчника), і, відповідно, часткова їх конверсія у естрогени.
Підвищене надходження в кров естрогену є стимулом для продукції глікопротеїду ингибина (складний біологічно активний білок), який, впливаючи на гіпофіз і гіпоталамус, пригнічує секрецію фолікулостимулюючого гормону (ФСГ). Порушується циклічне імпульсне виділення гіпоталамусом гонадотропін-рилізинг-гормону (ГнРГ), що стимулює синтез і виділення гіпофізом лютеїнізуючого гормону (ЛГ) на тлі зниження впливу ФСГ. Виникає постійна стимуляція яєчників за допомогою ЛГ, що веде до розростання фолікулів. Воно, в свою чергу, супроводжується гіперпродукцією андрогенів.
Підвищується і виділення гіпофізом соматотропного гормону, що також посилює синтез андрогенів. Гіперандрогенія (підвищений вміст андрогенів у крові) клінічно проявляється ростом волосся на тілі за чоловічим типом. Крім того, високий вміст чоловічих статевих гормонів веде до потовщення оболонки яєчників. При дефіциті ФСГ у них зменшується синтез відповідних ферментів з наступним зниженням вироблення естрогену.
Все це є причиною зворотного прискореного розвитку фолікулів з формуванням кіст, атрофії (через відносного недоліку ФСГ) гранулезных оболонки клітин, що відповідають за синтез прогестерону. Таким чином, «порочне коло замикається.
Ще один «порочне коло» пов’язаний з жировою тканиною. Вона вважається гормональним органом, оскільки адипоцити продукують естрогени. При недоліку останніх адипоцити трансформують чоловічі статеві гормони в жіночі — андростендіол (є попередником переважно тестостерону) — в естрон, а надлишок тестостерону — в естріол. У той же час, останній стимулює утворення нових жирових клітин і збільшення жирової тканини.
В основі такого ожиріння лежить обумовлена генетично низька сприйнятливість тканин-мішеней до впливу інсуліну (інсулінорезистентність), в результаті чого виникає ситуація відносної недостатності. Це є причиною компенсаторного додаткове виділення в кров інсуліну бета-клітинами підшлункової залози і інсуліноподібний фактор росту — печінкою і м’язами. Інсуліноподібний фактор росту — білок, який по своїй дії і структурі схожий на інсулін, проте під його впливом підвищується і синтез андрогенів.
Вторинна форма
Механізми, за яких відбувається стимуляція синтезу та продукції андрогенів, в тій чи іншій мірі є універсальними для всіх форм полікістозу. Вони зумовлюють розвиток комплексу симптомів, незалежно від первинності, об’єднаних під назвою «синдром полікістозу яєчників» (СПКЯ).
При цій формі розвиток захворювання відбувається за тим же сценарієм, але первинними є інші системи. Наприклад:
При патологічних станах гіпоталамо-гіпофізарної системи в передньої частки гіпофіза виробляється підвищена кількість адренокортикотропного гормону (АКТГ) і пролактину, що впливають на формування жовтого тіла на місці фолікул і на інші функції. Надлишок пролактину стимулює синтез андрогенів корою надниркових залоз і сприяє зниженню синтезу в печінці тэстостерон-естрадіол-глобуліну (ТЭСГ), який повинен інактивувати тестостерон. Крім того, збільшується продукція глюкокортикоїдних гормонів наднирковими, що також є причиною збільшення в крові андрогенів і т. д.
Велика кількість причин, з якими пов’язаний ПКЯ, цілком пояснює і різноманітність СПКЯ. Тому вирішення питань про те, як здійснювати диференціальну діагностику і як лікувати полікістоз яєчників, неможливо без достатнього розуміння патогенезу захворювання в цілях з’ясування його основної ланки, першопричини.
Загальний принцип реалізації патології говорить про тісний взаємозв’язок між системою репродукції та іншими органами і системами всього організму. У цій складній ланцюга яєчники, в яких відбуваються спочатку функціональні, а потім анатомічні зміни, об’єднані терміном «полікістоз», є свого роду маркером порушення в ендокринній системі.
Різними авторами було запропоновано багато класифікацій захворювання, але жодна з них не була прийнята як досконала. Більш практичною вважається класифікація, в якій виділяються 3 форми СПКЯ:
- типова, що супроводжується підвищеним вмістом в крові чоловічих статевих гормонів;
- поєднана з яєчникової та надниркової гиперандрогенией;
- центральна, супроводжується значними системними порушеннями регуляції функції репродуктивних органів центральними відділами ендокринної системи.
Диференційна діагностика первинного і вторинних форм ПКЯ являє собою значні труднощі.
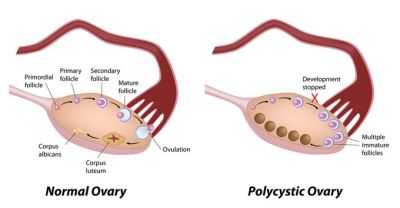
Овуляторні порушення при синдромі полікістозних яєчників
Ознаки полікістозу яєчників
Типовими ознаками ПКЯ є:
Діагностика
Єдині критерії, що дозволяють однаково трактувати полікістоз, не розроблені. Звідси і різноманітність тлумачення самого визначення. Рекомендації, які були прийняті в 1990 році на конференції Національного Інституту здоров’я США, вважаються єдиним документом, який хоча б частково регламентує процеси обстеження.
У відповідності з рекомендаціями для постановки діагнозу синдрому полікістозу яєчників у жінки повинні бути:
- порушення овуляції;
- клінічні та лабораторні ознаки гіперандрогенії;
- виключені інші причини гіперандрогенії, наприклад, гіпоталамо-гіпофізарний синдром, андрогенпродуцирующие пухлини, гіперпролактинемія та ін.
При цьому повинні бути виключені первинні захворювання ендокринних органів, які супроводжуються названими вище порушеннями.
Однак цей документ покликаний знизити відсоток гіпердіагностики, ніж створити умови для виявлення захворювання на ранніх етапах його розвитку. Тим не менше, в цих умовах цих рекомендацій у практичній роботі користуються все ширше, особливо у вирішенні питань діагностики та лікування безпліддя. У 2003 року на симпозіумі з ембріології і репродукції критерії діагностики були уточнені і додані стійке відсутність овуляції, порушення менструального циклу, безпліддя і характерні дані ультразвукового дослідження.
У клінічній практиці розрізняють наступні ознаки:
- обов’язкові у всіх жінок з СПКЯ;
- часто зустрічаються — більш ніж у половини жінок з цим синдромом;
- зустрічаються менше ніж у 50% пацієнток.
До обов’язкових симптомів відносяться:
Часто зустрічаються:
- надмірне оволосіння (гірсутизм);
- підвищений вміст андрогенів у крові;
- підвищений вміст в крові лютеїнізуючого гормону.
Зустрічаються менш ніж у половини жінок з СПКЯ:
- надлишкова маса тіла;
- алопеція;
- акне.
При цьому звертається увага на те, що навіть у разі наявності гірсутизму, гиперандрогени і кістозних змін у жінок фертильного віку з регулярним менструально-овуляторним циклом діагноз СПКЯ є необґрунтованим. Загальні біохімічні ознаки для всіх видів ПКЯ — це надлишковий рівень андрогенів в крові і порушення динаміки їх перетворень в естрогени. При проведенні діагностики досліджуються також рівні вмісту в крові гормонів щитовидної залози, ФСГ, ЛГ та пролактину, а також визначення толерантності до інсуліну.
Діагностична лапароскопія при поликистозе яєчників дозволяє визначити їх величину, щільність потовщеною белесоватой капсули, на поверхні якої видно мережа розгалужених дрібних судин, а також безліч просвечивающихся невеликих фолікулярних кіст і фолікул різної зрілості.
При проведенні УЗД органів малого тазу критеріями діагностики ПКЯ вважаються:
- двостороннє збільшення яєчників, що перевищує 12 см3;
- наявність в їх структурі уздовж довгої осі більше 10 включень, діаметр яких становить 2-8 мм;
- потовщення оболонки підвищеної ехогенності;
- локалізація фолікулів за дифузним (поширеній) або субкапсулярному (під капсулою) типу.
На КТ (комп’ютерна томографія) видно тонкі стінки яєчників з чітко вираженою капсулою. Структура їх однорідна, а на внутрішній поверхні капсули видно ділянки підвищеної щільності до 50 мм в діаметрі.
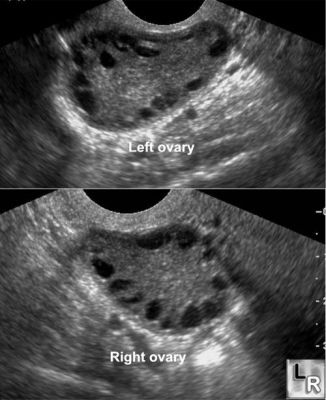
УЗД полікістозних яєчників
Чи можна завагітніти при полікістозі яєчників?
Безплідність є одним з основних симптомів. Воно реєструється в середньому у 94% жінок із цією патологією. В процесі лікування у 80-90% пацієнток овуляторний цикл вдається відновити, однак ефективність цього відновлення в плані народжуваності становить не більше 60%.
Лікування полікістозу яєчників
Лікування цієї патології на сучасному етапі її вивчення має симптоматичний характер. Воно спрямоване переважно на те, щоб відновити фертильність жінки. Вибір препаратів і методу лікування залежать також і від бажань жінки: відновити менструальний цикл, планувати вагітність, позбутися від косметичних дефектів (акне, гіпертрихоз).
Враховуються і супутні гормональні порушення, і пов’язані з ними захворювання внутрішніх органів. У процесі лікування, після встановлення різних ланок механізму хвороби, вибираються відповідні препарати і групи фармакологічних засобів. У той же час, у зв’язку з відсутністю єдиного механізму патології, відсутній і єдиний алгоритм ведення пацієнток цієї категорії, що значно ускладнює процес лікування.
Методики лікування при плануванні вагітності
Консервативна терапія може проводитися як для досягнення природної вагітності, так і в цілях отримання яйцеклітин для проведення екз при поликистозе яєчників.
При наявності інсулінорезистентності терапія починається з використання так званих сенситайзеров, тобто препаратів, що підвищують тканинну чутливість до інсуліну. При відсутності ефекту, проводиться консервативна комбінована терапія засобами, що знижують вироблення андрогенів в поєднанні з індукторами овуляції.
Гіперстимуляція овуляції проводиться:
- спочатку за допомогою “Кломіфен-цитрату або його аналогів— “Клостилбегіт”, “Кломид”; ці препарати є похідними синтетичних нестероїдних естрогенів;
- при відсутності ефекту до “Кломіфен-цитрату” додається хоріонічний гонадотропін людини (ХГЛ), який містить ФСГ і ЛГ. Його отримують шляхом виділення із сечі жінок у постменопаузальному періоді або синтетичним шляхом (“Гонал – Ф”,”Луверис”, “Прегніл”, “Пурегон”, “Овитрель”).
Відсутність результатів від проведеної індукційної терапії є показанням до застосування хірургічних методів лікування ендоскопічним способом:
Хірургічна резекція яєчників при полікістозі, порівняно з консервативними методами, найбільш ефективна: відновлення менструацій відбувається в середньому через 1 тиждень, а овуляція відновлюється через 4-6 місяців.
Лікування ПКЯ при небажаність вагітності
Така терапія переслідує в основному дві мети:
У цих цілях використовуються нестероїдні та стероїдні противоандрогенные засоби:
- “Флуцином”, “Флутамид”,” Флутаплекс”, блокуючі андрогенні рецептори тканин-мішеней і впливають на синтез і продукцію наднирковими чоловічих статевих гормонів;
- “Спіронолактон”, “Верошпилактон”, “Верошпірон” — пригнічують синтез андрогенів в яєчниках;
- КОК (комбіновані оральні контрацептиви) — призводять до зворотного розвитку симптомів, викликаних надмірним вмістом андрогенів; препарати КОК останнього покоління, “Диеногест”, “Жанін”, “Діані-35”, що володіє найбільш вираженим результатом застосування, знижують вміст в крові тестостерону, підвищують вміст секс-стероидсвязывающего гдобулина (ССО).
Незважаючи на серйозні патологічні зміни в репродуктивній системі, обґрунтоване правильне та етапне лікування полікістозу яєчників дає можливість відновити нормальний гормональний її функціонування і добитися повноцінної вагітності і пологів. І, хоча після народження дитини нерідко відбувається тимчасове відновлення менструального циклу, таким жінкам необхідно і в майбутньому (після пологів) дотримуватися рекомендацій лікарів з метою профілактики захворювань (цукровий діабет II типу, захворювання серця і судин та ін), пов’язаних з порушеннями ендокринної системи організму.
loading…
