- Показання до видалення матки
- Види і способи операцій
- Підготовка
- Техніки виконання
- Реабілітаційний період
- Статеве життя після видалення матки
У гінекології при лікуванні маткових кровотеч в останні роки застосовуються різні консервативні методи впливу на матку, наприклад, гистерорезектсокопическое видалення миоматозного вузла і абляція ендометрія, термоабляция ендометрію, гормональне придушення кровотечі. Проте вони нерідко виявляються малоефективними. У зв’язку з цим операція з видалення матки (гістеректомія), виконується як в плановому, так і в екстреному порядку, залишається одним з найбільш поширених порожнинних втручань і займає друге місце після апендектомії.
Частота цієї операції в загальному числі гінекологічних оперативних втручань на черевній порожнині становить 25-38% при середньому віці оперованих жінок з приводу гінекологічних захворювань 40,5 років і з приводу акушерських ускладнень — 35 років. На жаль, замість спроб консервативного лікування, серед багатьох гінекологів існує тенденція рекомендувати жінці з міомами видалення матки після 40 років, мотивуючи це тим, що її репродуктивна функція вже реалізована і орган ніякої функції більше не виконує.
Показання до видалення матки

Показаннями до гістеректомії є:
- Множинні міоми матки або одиночний миоматозный вузол розміром понад 12 тижнів з тенденцією до швидкого зростання, супроводжувані повторними, рясними, тривалими матковими кровотечами.
- Наявність міом у жінок старше 50 років. Хоча вони не схильні до малігнізації, але рак на їх фоні розвивається значно частіше. Тому видалення матки після 50 років, на думку багатьох авторів, бажано в цілях попередження розвитку раку. Однак така операція приблизно в цьому віці майже завжди пов’язана з наступними вираженими психоемоційними та вегетативно-судинними розладами як прояв постгистерэктомического синдрому.
- Некроз миоматозного сайту.
- Субсерозні вузли з високим ризиком їх перекрута на ніжці.
- Субмукозні вузли, що проростають в міометрій.
- Поширений поліпоз і постійні рясні місячні, ускладнені анемією.
- Ендометріоз та аденоміоз 3-4 ступеня.
- Рак шийки, тіла матки або яєчників і пов’язана з цим променева терапія. Найбільш часто видалення матки і яєчників після 60 років здійснюється саме з приводу раку. У цей віковий період операція сприяє більш вираженому розвитку остеопорозу і більш важкого перебігу соматичної патології.
- Опущення матки 3-4 ступеня або повна її випадання.
- Хронічні тазові болі, що не піддаються терапії іншими методами.
- Розрив матки під час вагітності та пологів, прирощення плаценти, розвиток коагулопатії споживання в пологах, гнійний ендометрит.
- Некомпенсируемая гіпотонія матки в пологах або в найближчому післяпологовому періоді, що супроводжується рясною кровотечею.
- Зміна статі.
Незважаючи на те, що технічне виконання гістеректомії у чому совершенствовано, цей метод лікування як і раніше залишається технічно складним і характеризується частими ускладненнями під час і після операції. Ускладнення представляють собою пошкодження кишечника, сечового міхура, сечоводів, формування обширних гематом в параметральной області, кровотечі та інші.
Крім того, нерідкі і такі наслідки видалення матки для організму, як:
- тривале відновлення функції кишківника після операції;
- спайкова хвороба;
- хронічні тазові болі;
- розвиток постгистерэктомического синдрому (клімакс після видалення матки) — найбільш часте негативний наслідок;
- розвиток або більш важкий перебіг ендокринних і метаболічних і імунних порушень, ішемічної хвороби серця, гіпертонічної хвороби, нервово-психічних розладів, остеопорозу.
У зв’язку з цим велике значення має індивідуальний підхід у виборі обсягу і виду хірургічного втручання.
Види і способи видалення матки
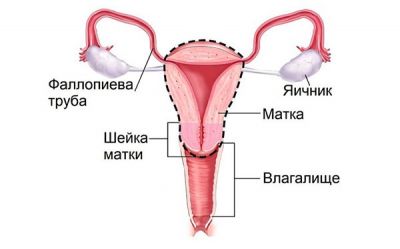
Залежно від обсягу операції, розрізняють наступні її види:
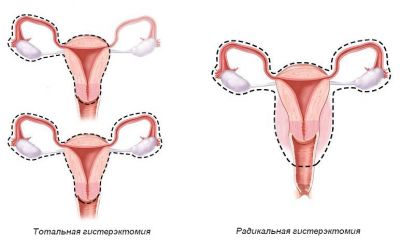
В даний час порожнинна операція з видалення матки здійснюється, в залежності від варіанту доступу, наступними способами:
- абдомінальним, або лапаротомическим (серединним розрізом тканин передньої черевної стінки від пупкової до надлобковій ділянці або поперечним розрізом над лоном);
- вагінальним (видалення матки через піхву);
- лапароскопічним (через проколи);
- комбінованим.
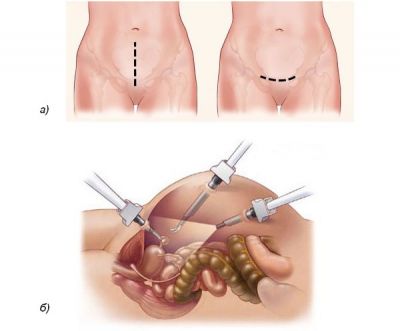
Лапаротомический (а) і лапароскопічний (б) варіанти доступу під час операції з видалення матки
Абдомінальний спосіб доступу
Використовується найбільш часто і дуже давно. Він становить близько 65% при виконанні операцій цього виду, у Швеції — 95%, в США — 70%, у Великобританії — 95%. Основна перевага методу полягає в можливості здійснення хірургічного втручання при будь-яких умовах — як при плановій, так і у випадку екстреної операції, а також при наявності іншої (екстрагенітальної) патології.
У той же час, лапаротомический спосіб має і великою кількістю недоліків. Основні з них — це серйозна травматичність безпосередньо самої операції, тривале перебування в стаціонарі після операції (до 1 – 2-х тижнів), тривала реабілітація та незадовільні косметичні наслідки.
Високою частотою ускладнень характеризується також післяопераційний період, як найближчий, так і віддалений:
- тривале фізичне і психологічне відновлення після видалення матки;
- більш часто розвивається спайкова хвороба;
- довго відновлюється функція кишечника і болить низ живота;
- висока, порівняно з іншими видами доступу, ймовірність інфікування та підвищена температура;
Смертність при лапаротомическом доступі на 10 000 операцій становить у середньому 6,7-8,6 осіб.
Вагінальне видалення
Є ще одним традиційним доступом, використовуваним при видаленні матки. Воно здійснюється за допомогою невеликого радіального розтину слизової оболонки піхви у верхніх його відділах (на рівні склепінь) — задній і, можливо, передній кольпотомія.
Незаперечними перевагами цього доступу є:
- значно менші травматичність і число ускладнень під час операції, у порівнянні з абдомінальним методом;
- мінімальна втрата крові;
- короткочасність болів і краще самопочуття після операції;
- швидка активізація жінки і швидке відновлення функції кишечника;
- короткий період перебування в стаціонарі (3-5 днів);
- добрий косметичний результат, у зв’язку з відсутністю розрізу шкіри передньої черевної стінки, що дозволяє жінці приховати від партнера сам факт оперативного втручання.
Терміни реабілітаційного періоду при вагінальному способі значно коротше. Крім того, невисока частота ускладнень в найближчому і відсутність їх в пізньому післяопераційному періодах, а смертність в середньому в 3 рази менше, ніж при абдомінальному доступі.
У той же час, вагінальне видалення матки має ряд істотних недоліків:
- відсутністю достатньої площі операційного поля для проведення візуальної ревізії черевної порожнини і маніпуляцій, що значно ускладнює повноцінне видалення матки при ендометріозі і раку, в зв’язку з технічною складністю виявлення вогнищ ендометріозу і меж пухлини;
- високим ризиком внутриоперационных ускладнень у плані поранення судин, сечового міхура і прямої кишки;
- утрудненнями при необхідності зупинки кровотечі;
- наявністю відносних протипоказань, до яких відносяться, крім ендометріозу і раку, значні розміри пухлиноподібного освіти і попередні операції на органах черевної порожнини, особливо на органах нижнього поверху, здатні призводити до змін анатомічного розташування органів малого тазу;
- технічні труднощі, пов’язані з низведення матки при ожирінні, спайках і у родили жінок.
У зв’язку з такими обмеженнями, в Росії вагінальний доступ використовується переважно при операціях з приводу опущення або випадання органу, а також при зміні статі.
Лапароскопічний доступ
В останні роки набуває все більшої популярності за будь-яких гінекологічних операціях в малому тазі, в тому числі і при гістеректомії. Її переваги в чому ідентичні вагінального доступу. До них відносяться низька ступінь травматичності при задовільному косметичний ефект, можливість розсічення спайок під візуальним контролем, короткий період відновлення в стаціонарі (не більше 5 днів), невисока частота ускладнень в найближчому і їх відсутність у віддаленому післяопераційному періоді.
Однак зберігаються і ризики таких внутриоперационных ускладнень, як можливість пошкодження сечоводів і сечового міхура, судин і товстого кишечника. Недоліком є і обмеження, пов’язані з онкологічним процесом і великою величиною пухлиноподібного освіти, а також з екстрагенітальною патологією у вигляді навіть компенсованій серцевій та дихальній недостатності.
Читайте також: Лапароскопічне видалення матки
Комбінований спосіб або асистував вагінальна гістеректомія
Полягає в одночасному використанні вагінального і лапароскопічного доступів. Метод дозволяє виключити важливі недоліки кожного з цих двох способів і здійснювати хірургічне втручання у жінок з наявністю:
- ендометріозу;
- спайкового процесу у малому тазі;
- патологічних процесів у маткових трубах і яєчниках;
- міоматозних вузлів значних розмірів;
- в анамнезі оперативних втручань на органах черевної порожнини, особливо, малого тазу;
- утрудненого низведення матки, включаючи жінок, які не народжували.
Основними відносними протипоказаннями, примушують віддати перевагу лапаротомическому доступу, є:
Підготовка до операції
Підготовчий період при плановому хірургічному втручанні полягає у проведенні можливих обстежень на догоспітальному етапі — клінічні та біохімічні аналізи крові, аналіз сечі, коагулограма, визначення групи крові та резус фактора, дослідження на наявність антитіл до вірусів гепатитів та інфекційних збудників, що передаються статевим шляхом, у тому числі на сифіліс та ВІЛ-інфекцію, УЗД, флюорографія грудної клітини, ЕКГ, бактериолгическое і цитологічне дослідження мазків з статевих шляхів, розширена кольпоскопія.
В стаціонарі, при необхідності, додатково проводяться гістероскопія з проведенням роздільного діагностичного вишкрібання шийки та порожнини матки, повторне УЗД, МРТ, ректороманоскопія і інші дослідження.
За 1-2 тижні до операції при наявності ризику ускладнень у вигляді тромбозів і тромбоэболий (варикозна хвороба, легеневі, серцево-судинні захворювання, надлишкова маса тіла і т. д.) призначаються консультація профільних спеціалістів та прийом відповідних препаратів, а також реологічних засобів і антиагрегантів.
Крім того, в цілях профілактики або зменшення вираженості симптомів постгистерэктомического синдрому, який розвивається після видалення матки в середньому у 90% жінок до 60 років (в основному) і має різну ступінь тяжкості, оперативне втручання планується на першу фазу менструального циклу (при його наявності).
За 1-2 тижні до видалення матки проводяться психотерапевтичні процедури у вигляді 5 – 6-і бесід з психотерапевтом або психологом, спрямованих на зменшення почуття невизначеності, невідомості та страху перед операцією та її наслідками. Призначаються фітотерапевтичні, гомеопатичні та інші седативні засоби, проводиться терапія супутньої гінекологічної патології і рекомендується відмова від куріння і прийому алкогольних напоїв.
Ці заходи дозволяють значно полегшити перебіг післяопераційного періоду та зменшити вираженість психосоматичних і вегетативних проявів клімактеричного синдрому, спровокованого операцією.
У стаціонарі ввечері напередодні операції повинно бути виключено харчування, дозволяється прийом тільки рідини — неміцно заварений чай і негазована вода. Увечері призначаються проносний препарат і очисна клізма, перед сном — прийом седативного препарату. Вранці в день операції забороняється прийом будь-якої рідини, скасовується прийом всередину будь-яких препаратів і повторюється очисна клізма.
Перед операцією одягаються компресійні колготки, панчохи або проводиться бинтування нижніх кінцівок еластичними бинтами, які залишаються до повної активізації жінки після операції. Це необхідно в цілях поліпшення відтоку венозної крові з вен нижніх кінцівок і запобігання тромбофлебіту і тромбоемболії.
Важливе значення має і проведення адекватної анестезії під час операції. Вибір виду знеболювання здійснюється анестезіологом залежно від передбачуваного обсягу операції, її тривалості, супутніх захворювань, можливості кровотечі і т. д., а також за погодженням з оперуючим хірургом і з урахуванням побажань пацієнтки.
Наркоз при видаленні матки може бути загальним ендотрахеальний комбінованим з використанням міорелаксантів, а також його поєднання (на розсуд анестезіолога) з епідуральної аналгезией. Крім того, можливе застосування епідуральної анестезії (без загального наркозу) у поєднанні з внутрішньовенною медикаментозної седацією. Установка катетера в епідуральний простір може бути пролонгована і використана в цілях післяопераційного знеболювання та більш швидкого відновлення функції кишечника.
Принцип техніки виконання операції
Перевага віддається лапароскопічної або асистованої вагінальної субтотальної або тотальної гістеректомії із збереженням придатків хоча б з одного боку (якщо це можливо), що, крім інших переваг, сприяє зменшенню ступеню вираженості постгистерэктомического синдрому.
Як проходить операція?
Оперативне втручання при комбінованому доступі складається з 3-х етапів — двох лапароскопічних і вагінального.
Перший етап полягає у:
- введення в черевну порожнину (після інсуфляції у неї газу) через маленькі розрізи маніпуляторів і лапароскопа, що містить освітлювальну систему і відеокамеру;
- проведення лапароскопічної діагностики;
- роз’єднання наявних спайок і виділення сечоводів, якщо це необхідно;
- накладення лігатур і перетині круглих маткових зв’язок;
- мобілізації (виділення) сечового міхура;
- накладення лігатур і перетині маткових труб і власних зв’язок матки або у видаленні яєчників і маткових труб.
Другий етап складається з:
- розсічення передньої стінки піхви;
- перетину міхурово-маткових зв’язок після усунення сечового міхура;
- розрізу слизової оболонки задньої стінки піхви і накладення кровоспинних швів на неї і на очеревину;
- накладання лігатур на крижово-маткові і кардинальні зв’язки, а також на судини матки з подальшим перетином цих структур;
- виведення матки в область рани і її відсікання або поділу на фрагменти (при великому обсязі) і видалення їх.
- накладання швів на кукси і на слизову оболонку піхви.
На третьому етапі знову проводиться лапароскопічний контроль, під час якого здійснюється перев’язка невеликих кровоточивих судин (якщо такі є) і дренується порожнину малого тазу.
Скільки триває операція по видаленню матки?
Це залежить від способу доступу, виду гістеректомії і обсягу хірургічного втручання, наявності спайок, розмірів матки і багатьох інших факторів. Але середня тривалість всієї операції, як правило, становить 1-3 години.
Головні технічні принципи видалення матки при лапаротомическом і лапароскопическом доступи ті ж. Основна відмінність полягає в тому, що в першому випадку матка з придатками або без них витягується через розріз в черевній стінці, а в другому — матка з допомогою електромеханічного інструменту (морцеллятора) розділяється в черевній порожнині на фрагменти, які потім витягуються через лапароскопічну трубку (тубус).
Реабілітаційний період

Помірні і незначні кров’янисті виділення після видалення матки можливі протягом не більше 2-х тижнів. В цілях профілактики інфекційних ускладнень призначається антибіотики.
У перші дні після операції майже завжди розвиваються порушення функції кишечника, пов’язані, в основному, з болем і низькою фізичною активністю. Тому велике значення має боротьба з больовим синдромом, особливо в першу добу. У цих цілях регулярно вводяться ін’єкційні ненаркотичні анальгетические препарати. Хорошим знеболюючим і поліпшує кишкову перистальтику ефектом володіє пролонгована епідуральна аналгезія.
У перші 1-1,5 доби проводяться фізіотерапевтичні процедури, лікувальна фізкультура і рання активізація жінок — вже до кінця першої або на початку другої доби їм рекомендується вставати з ліжка і переміщатися по відділенню. Через 3-4 години після операції при відсутності нудоти і блювоти дозволяється пити негазовану воду і «неміцний» чай в невеликій кількості, а з другої доби — приймати їжу.
Дієта повинна включати легкоперетравлювані продукти і страви — супи з подрібненими овочами і перетертими крупами, кисломолочні продукти, варені нежирні сорти риби і м’яса. Виключаються продукти і страви, багаті на клітковину, жирні сорти риби і м’яса (свинина, баранина), борошняні та кондитерські вироби, в тому числі і житній хліб (пшеничний хліб дозволяється на 3 – 4-й день в обмеженій кількості), шоколад. З 5 – 6-го дня дозволяється 15-ий (загальний) стіл.
Одним з негативних наслідків будь-які операції на черевній порожнині є спайковий процес. Він частіше всього протікає без яких-небудь клінічних проявів, але іноді може викликати серйозні ускладнення. Основні патологічні симптоми утворення спайок після видалення матки — це хронічні тазові болі і, що ще більш серйозно, злукова хвороба.
Остання може протікати у вигляді хронічної або гострої спайкової кишкової непрохідності внаслідок порушення проходження калових мас по товстому кишечнику. У першому випадку вона проявляється періодичними болями, затримкою газів і частими запорами, помірним здуттям живота. Такий стан може вирішуватися консервативними методами, але нерідко вимагає хірургічного лікування в плановому порядку.
Гостра кишкова непрохідність супроводжується схваткообразной болем і здуттям живота, відсутністю випорожнення і відходження газів, нудотою і повторною блювотою, зневодненням організму, тахікардією і спочатку підвищенням, а потім зниженням артеріального тиску, зменшенням кількості сечі і т. д. При гострої спайкової кишкової непрохідності необхідно екстрене її розв’язання шляхом хірургічного лікування і проведення інтенсивної терапії. Хірургічне лікування полягає у розтині спайок і, нерідко, в резекції кишечника.
У зв’язку з ослабленням м’язів передньої черевної стінки після будь-якого оперативного втручання на черевній порожнині, рекомендується використання спеціального гінекологічного бандажа.
Скільки носити бандаж після видалення матки?
Носіння бандажа в молодому віці необхідно протягом 2 – 3-х тижнів, а після 45-50 років і при слабо розвинених м’язах черевного преса — до 2-х місяців.
Він сприяє більш швидкому загоєнню ран, зменшенню больових відчуттів, поліпшенню функції кишечника, зниження імовірності формування грижі. Бандаж використовується тільки в денний час, а надалі — при тривалій ходьбі або помірних фізичних навантаженнях.
Оскільки після операції змінюється анатомічне розташування органів малого тазу, а також втрачаються тонус і еластичність м’язи тазового дна, можливі такі наслідки, як опущення органів малого тазу. Це призводить до постійних запорів, нетримання сечі, погіршення сексуального життя, випадання піхви і також до розвитку спайкового процесу.
В цілях профілактики цих явищ рекомендуються вправи Кегеля, спрямовані на зміцнення та підвищення тонусу м’язів дна таза. Відчути їх можна шляхом припинення початого акту сечовипускання або дефекації або спробою стиснути палець, введений в піхву, його стінками. Вправи базуються на подібному стискання м’язів тазового дна протягом 5-30 секунд з наступним їх розслабленням такою ж тривалістю. Кожне з вправ повторюється в 3-х підходів по 10 разів у кожному.
Комплекс вправ виконується в різних вихідних положеннях:
М’язи тазового дна при всіх вихідних положеннях стискати в напрямку всередину і догори з подальшим їх розслабленням.
Статеве життя після видалення матки

У перші два місяці рекомендується утримання від статевих зв’язків, щоб уникнути інфікування та інших післяопераційних ускладнень. У той же час, незалежно від них видалення матки, особливо у репродуктивному віці, саме по собі дуже часто стає причиною значного зниження якості життя із-за розвитку гормональних, метаболічних, психоневротичних, вегетативних та судинних порушень. Вони взаємопов’язані між собою, посилюють один одного і відображаються безпосередньо на сексуальному житті, яка, в свою чергу, збільшує ступінь їх вираженості.
Частота цих розладів залежить від обсягу виконаної операції і, не в останню чергу, від якості проведення підготовки до неї, ведення післяопераційного періоду і лікування в більш віддалені терміни. Тривожно-депресивний синдром, який протікає стадійно, відзначений у кожної третьої жінки, яка перенесла видалення матки. Терміни максимального його прояву — це ранній післяопераційний період, найближчі 3 місяці після нього і через 12 місяців після операції.
Видалення матки, особливо тотальне з одностороннім, а тим більше з двостороннім видаленням придатків, а також проведене у другій фазі менструального циклу веде до значного і швидкого зменшення вмісту прогестерону та естрадіолу в крові більш ніж у 65% жінок. Найбільш виражені розлади синтезу і секреції статевих гормонів виявляються до сьомим діб після операції. Відновлення цих порушень, якщо був збережений хоч би один яєчник, зазначається тільки через 3 і більше місяців.
Крім того, у зв’язку з гормональними порушеннями не тільки знижується статевий потяг, але у багатьох жінок (у кожної 4 – 6-й) розвиваються процеси атрофії слизової оболонки піхви, що призводить до їх сухості та урогенітальним розладів. Це теж негативно позначається на статевому житті.
Які препарати необхідно приймати для зменшення вираженості негативних наслідків і поліпшення якості життя?
Враховуючи стадійну характер розладів, доцільно в перші півроку застосовувати седативні і нейролептичні препарати, антидепресанти. Надалі їх прийом повинен бути продовжений, але переривчастими курсами.
З профілактичною метою їх необхідно призначати у найбільш ймовірні періоди року загострень перебігу патологічного процесу — восени і навесні. Крім того, в цілях запобігання проявів раннього клімаксу або зменшення вираженості постгистерэктомического синдрому у багатьох випадках, особливо після гістеректомії з яєчниками, необхідно застосування засобів замісної гормональної терапії.
Всі препарати, їх дозування і тривалість курсів лікування повинні визначатися тільки лікарем відповідного профілю (гінекологом, психотерапевтом, терапевтом) або спільно з іншими фахівцями.
loading…
