- Що таке цукровий діабет?
- Види захворювання
- Особливості гестаційного діабету
- Чим небезпечний для дитини гестаційний діабет?
- Симптоми та діагностика
- Питання лікування
- Інсулінотерапія
- Дієта
- Розродження та прогноз
Вагітність – це період підвищеної функціональної навантаження на більшість органів вагітної жінки. При цьому можуть декомпенсироваться ряд захворювань або з’являтися нові патологічні стани. Одним з таких властивих вагітності порушень є гестаційний цукровий діабет. Він зазвичай не представляє суттєвої загрози для життя майбутньої матері. Але при відсутності адекватної терапії гестаційний діабет негативно позначається на внутрішньоутробний розвиток дитини і підвищує ризик ранньої дитячої смертності.
Що таке цукровий діабет?

Цукровий діабет називають ендокринне захворювання з вираженим порушенням в першу чергу вуглеводного обміну. Його основним патогенетичним механізмом є абсолютна або відносна недостатність інсуліну – гормону, що виробляється особливими клітинами підшлункової залози.
В основі інсулінової недостатності можуть лежати:
- зменшення кількості β-клітин острівців Лангерганса в підшлунковій залозі, відповідальних за секрецію інсуліну;
- порушення процесу перетворення малоактивного проінсуліна в зрілий діючий гормон;
- синтез аномальної молекули інсуліну із зміненою амінокислотною послідовністю та зниженою активністю;
- зміна чутливості клітинних рецепторів до інсуліну;
- підвищене вироблення гормонів, чиє дію протиставляється ефектам інсуліну;
- невідповідність кількості надходить глюкози рівнем виробляється підшлунковою залозою гормону.
Вплив інсуліну на вуглеводний обмін зумовлено наявністю особливих глікопротеїнові рецепторів інсулін-залежних тканинах. Їх активація і подальша структурна трансформація призводить до посилення транспорту глюкози всередину клітин зі зниженням рівня цукру в крові та міжклітинних просторах. Також під дією інсуліну стимулюється як утилізація глюкози з виділенням енергії (процес гліколізу), так і її накопичення в тканинах у вигляді глікогену. Основним депо при цьому є печінка і скелетна мускулатура. Виділення глюкози з глікогену також відбувається під дією інсуліну.
Цей гормон впливає на жировий і білковий обмін. Він володіє анаболічним дією, пригнічує процес розпаду жирів (ліполіз) і стимулює біосинтез РНК і ДНК у всіх інсулін-залежних клітинах. Тому при малій виробленню інсуліну, зміну його активності або зниження чутливості тканин виникають багатогранні метаболічні порушення. Але основними ознаками цукрового діабету є зміни вуглеводного обміну. При цьому відзначається збільшення базового рівня глюкози в крові та поява надмірного піку концентрації після прийому їжі і цукрового навантаження.
Декомпенсований цукровий діабет призводить до судинних і трофічних порушень у всіх тканинах. При цьому страждають навіть інсулін-незалежні органи (нирки, головний мозок, серце). Змінюється кислотність основних біологічних секретів, що сприяє розвитку дисбактеріозу піхви, ротової порожнини та кишечника. Знижується бар’єрна функція шкіри і слизових оболонок, пригнічується активність місцевих факторів імунного захисту. В результаті при цукровому діабеті істотно зростає ризик виникнення інфекційно-запальних захворювань шкіри та сечостатевої системи, гнійних ускладнень та порушення процесів регенерації.
Види захворювання
Виділяють кілька різновидів цукрового діабету. Вони відрізняються один від одного етіологією, патогенетичними механізмами інсулінової недостатності і типом перебігу.
- цукровий діабет 1 типу з абсолютним дефіцитом інсуліну (инсулинпотребное невиліковне стан), обумовлений загибеллю клітин острівців Лангерганса;
- цукровий діабет 2 типу, характеризується інсулінорезистентністю тканин і порушенням секреції інсуліну;
- гестаційний цукровий діабет, при цьому гіперглікемія вперше виявляється під час вагітності і зазвичай проходить після пологів;
- інші форми діабету, зумовлені комбінованими ендокринними порушеннями (ендокринопатія) або порушенням функції підшлункової залози при інфекціях, інтоксикаціях, вплив ліків, панкреатиті, аутоімунних станах або генетично детермінованих захворювань.
У вагітних слід розрізняти гестаційний діабет і декомпенсацію раніше наявного (прегестационного) цукрового діабету.
Особливості гестаційного діабету
Патогенез розвитку діабету вагітних складається з декількох компонентів. Найважливішу роль при цьому відіграє функціональний дисбаланс між гіпоглікемічним дією інсуліну і гипергликемическим ефектом групи інших гормонів. Поступово наростаюча інсулінорезистентність тканин посилює картину відносної інсулярної недостатності. А гіподинамія, підвищення маси тіла з приростом відсотка жирової тканини і нерідко відмічається збільшення загальної калорійності їжі стають провокуючими факторами.
Фоном для ендокринних порушень при вагітності є фізіологічні метаболічні зміни. Вже на ранніх термінах гестації відбувається перебудова обміну речовин. В результаті при найменших ознаках зниження надходження глюкози до плоду основний вуглеводний шлях енергообміну швидко переключається на резервний ліпідний. Цей захисний механізм називають феноменом швидкого голодування. Він забезпечує постійний транспорт глюкози через фетоплацентарний бар’єр навіть при виснаженні доступних запасів глікогену і субстрату для глюкнеогенеза в печінці матері.
На початку вагітності такий метаболічної перебудови достатньо для задоволення енергетичних потреб розвивається дитини. В подальшому для подолання інсулінорезистентності розвивається гіпертрофія β-клітин острівців Лагнерганса та підвищення їх функціональної активності. Збільшення кількості інсуліну, що виробляється компенсується прискоренням його руйнування, завдяки посиленню роботи нирок і активізації инсулиназы плаценти. Але вже у другому триместрі вагітності дозріває плацента починає виконувати ендокринну функцію, що може вплинути на вуглеводний обмін.
Антагоністами інсуліну є синтезовані плацентою стероїдні і стероїдоподібні гормони (прогестерон і плацентарний лактоген), естрогени і виділяється залозами матері кортизол. Вони вважаються потенційно диабетогенными, причому найбільший вплив надають фетоплацентарные гормони. Їх концентрація починає наростати з 16-18 тижнів гестації. І звичайно вже до 20 тижня у вагітної з відносною інсулярної недостатності з’являються перші лабораторні ознаки гестаційного діабету. Найчастіше захворювання виявляється на 24-28 тижнях, причому жінка може і не пред’являти типових скарг.
Іноді ж діагностується лише зміна толератности до глюкози, що вважається предиабетом. У цьому випадку нестача інсуліну проявляється лише при надлишковому надходженні вуглеводів з їжею та при деяких інших провокуючих моментах.
Згідно з сучасними даними, діабет вагітних не супроводжується загибеллю клітин підшлункової залози або зміною молекули інсуліну. Саме тому виникають у жінки ендокринні порушення є оборотними і частіше всього купіруються самостійно незабаром після пологів.
Чим небезпечний для дитини гестаційний діабет?
При виявленні гестаційного діабету у вагітної завжди виникають питання, який вплив на дитину він робить і дійсно необхідне лікування. Адже найчастіше це захворювання не становить безпосередньої загрози життю майбутньої матері і навіть істотно не змінює її самопочуття. Але лікування необхідно в першу чергу для запобігання перинатальних та акушерських ускладнень вагітності.
Цукровий діабет призводить до порушення мікроциркуляції в тканинах матері. Спазм дрібних судин супроводжується пошкодженням ендотелію у них, активацією перекисного окислення ліпідів, провокує хронічний ДВЗ-синдром. Все це сприяє хронічної фетоплацентарної недостатності з гіпоксією плода.
Надлишкове надходження глюкози до дитини теж зовсім не нешкідливе явище. Адже його підшлункова залоза ще не виробляє необхідної кількості гормону, а материнський інсулін не проникає через фетоплацентарний бар’єр. І нічим не коригований рівень глюкози призводить до дисциркуляторным і метаболічних порушень. А вдруге виникає гіперліпідемія стає причиною структурних і функціональних змін клітинних мембран, посилює гіпоксію тканин плоду.
Гіперглікемія провокує у дитини гіпертрофію β-клітин підшлункової залози або їх раніше виснаження. В результаті у новонародженого можуть виникнути виражені порушення вуглеводного обміну з критичними загрозливими для життя станами. Якщо ж гестаційний діабет не коригується і в 3 триместрі вагітності, у плода розвиваються макросомия (велика маса тіла) з диспластичним ожирінням, сплено – і гепатомегалією. При цьому найчастіше при народженні відзначається незрілість дихальної, серцево-судинної і травної системи. Все це відноситься до діабетичної фетопатії.
До основних ускладнень гестаційного діабету відносять:
- гіпоксія плода з затримкою його внутрішньоутробного розвитку;
- передчасне розродження;
- внутрішньоутробна загибель плоду;
- висока дитяча смертність серед дітей, народжених від жінок з гестаційним діабетом;
- макросомия, що призводить до осложненному перебігу пологів і підвищує ризик родових травм у дитини (перелому ключиці, параліч Ерба, параліч діафрагмального нерва, травми черепа і шийного відділу хребта) та пошкодження родових шляхів матері;
- гестоз, преэкламсия і еклампсія у вагітної жінки;
- часто рецидивуючі інфекції сечових шляхів під час вагітності;
- грибкові ураження слизових оболонок (у тому числі статевих органів).
Деякі лікарі відносять до ускладнень гестаційного діабету також самовільний аборт на ранніх термінах. Але швидше за все причиною викидня є декомпенсація раніше не диагостированного прегестационного діабету.
Симптоми та діагностика
Страждають від діабету вагітні рідко висувають характерні для цього захворювання скарги. Типові ознаки зазвичай виражені помірно, до того ж жінки зазвичай вважають їх фізіологічними проявами 2 та 3 триместрів. Дизурія, спрага, шкірний свербіж, недостатній набір ваги можуть зустрічатися не тільки при гестаційному діабеті. Тому основним в діагностиці цього захворювання є лабораторні дослідження. А акушерське УЗД допомагає уточнити вираженість фетоплацентарної недостатності і виявити ознаки патології розвитку плоду.
Скринінговим дослідженням є визначення рівня глюкози в крові вагітної натщесерце. Його проводять регулярно починаючи з 20 тижня гестації. При отриманні порогових показників глікемії призначається тест для визначення толерантності до глюкози. А у вагітних високої групи ризику щодо розвитку гестаційного діабету такий тест бажано проводити при першій явці на прийом і повторно на терміні 24-28 тижнів навіть при нормальному рівні глюкози натще.
Глікемія від 7 ммоль/л натще в цільній капілярній крові або від 6 ммоль/л натще в плазмі венозної – це діагностично достовірні лабораторні показники при гестаційному діабеті. Також ознакою захворювання є виявлення гіперглікемії вище 11,1 ммоль/л при випадковому вимірюванні протягом дня.
Проведення тесту толерантності до глюкози (глюкозотолерантного тесту) вимагає ретельного дотримання умов. Протягом 3 днів жінка повинна дотримуватися звичного режиму харчування і фізичної активності, без рекомендованих при діабеті обмежень. Вечеря напередодні тесту повинен містити 30-50 г вуглеводів. Аналіз проводиться строго натщесерце, після 12-14 годинного голодування. Під час тесту виключаються куріння, прийом будь-яких препаратів, фізичне навантаження (у тому числі підйом по сходах), їжа і питво.
Перша проба – це узята кров натщесерце. Після цього вагітній дають випити свіжоприготований розчин глюкози (75 г сухої речовини на 300 мл води). Для оцінки динаміки глікемії та виявлення її прихованих піків повторні проби бажано брати кожні 30 хвилин. Але нерідко проводять тільки визначення рівня глюкози в крові через 2 години після прийому тестового розчину.
У нормі через 2 години після цукрового навантаження глікемія повинна становити не більше 7,8 ммоль/л. Про зниження толерантності говорять при показниках 7,8-10,9 ммоль/л. А гестаційний цукровий діабет діагностується при результаті від 11,0 ммоль/л.
Діагностика гестаційного цукрового діабету не може грунтуватися на визначенні глюкози в сечі (глюкозурії) або вимірюванні рівня глюкози домашніми глюкометрами з тест-смужками. Лише стандартизовані лабораторні аналізи крові дозволяють підтвердити або виключити це захворювання.
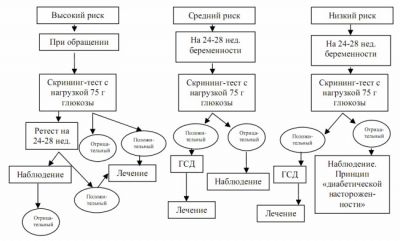
Алгоритм скринінгу та діагностики на ГСД
Питання лікування
Інсулінотерапія
Необхідний самоконтроль рівня глюкози в периферичній венозній крові за допомогою глюкометрів. Вагітна проводить аналіз самостійно натще і через 1-2 години після прийому їжі, записуючи дані разом з калорійністю прийнятої їжі в спеціальний щоденник.
Якщо ж дієта при гестаційному діабеті не призвела до нормалізації показників глікемії, лікарем приймається рішення про призначення инсулинтерапии. При цьому призначаються інсуліни короткої і ультракороткого дії в режимі багаторазових ін’єкцій з урахуванням калорійності кожного прийому їжі і рівня глюкози. Іноді додатково використовуються інсуліни із середньою тривалістю дії. На кожному прийомі лікар коригує схему лікування, враховуючи дані самоконтролю, динаміку розвитку плода та УЗ-ознаки діабетичної фетопатії.
Уколи інсуліну проводяться спеціальними шприцами підшкірно. Найчастіше жінці для цього не потрібна стороння допомога, навчання проводить ендокринолог чи персонал Школи діабету. Якщо необхідна добова доза інсуліну перевищує 100 Од, може бути прийнято рішення про встановлення постійної підшкірної інсулінової помпи. Застосування пероральних цукрознижувальних препаратів під час вагітності заборонено.
В якості допоміжної терапії можуть бути використані препарати для поліпшення мікроциркуляції і лікування фетоплацентарної недостатності, Хофитол, вітаміни.

Харчування при гестаційному цукровому діабеті
Під час вагітності основою лікування при діабеті та порушення толерантності до глюкози є дієтотерапія. При цьому враховується маса тіла, фізична активність жінки. Дієтичні рекомендації включають корекцію режиму харчування, складу їжі, і її калорійності. Меню вагітних з гестаційним діабетом має, до того ж, забезпечувати надходження основних поживних речовин і вітамінів, сприяти нормалізації роботи шлунково-кишкового тракту. Між 3 основними прийомами їжі потрібно влаштовувати перекуси, причому основна калорійність повинна припадати на першу половину дня. Але останній перекус перед нічним сном теж повинен включати вуглеводи в кількості 15-30 р.
Що можна їсти при діабеті вагітних? Це нежирні сорти птиці, м’яса і риби, багаті клітковиною продукти (овочі, бобові та зернові), зелень, маложирні молочні та кисломолочні продукти, яйця, рослинні олії, горіхи. Щоб визначити, які фрукти можна вводити в раціон, потрібно оцінювати швидкість підйому рівня глюкози в крові незабаром після їх прийому. Зазвичай вирішуються яблука, груші, гранат, цитрусові, персики. Допустимо вживати свіжий ананас в невеликій кількості або ананасовий сік без додавання цукру. А от банани і виноград краще виключити з меню, вони містять легкозасвоювані вуглеводи і сприяють швидкому пікового зростання глікемії.
Розродження та прогноз
Пологи при гестаційному цукровому діабеті можуть бути природними або шляхом кесаревого розтину. Тактика залежить від очікуваного ваги плоду, параметрів тазу матері, ступеня компенсації захворювання.
При самостійних пологах кожні 2 години проводять моніторинг рівня глюкози, а при схильності до гіпоглікемічних та гіпоглікемічних станів – щогодини. Якщо жінка під час вагітності перебувала на інсулінотерапії, препарат під час пологів вводять за допомогою інфузомату. Якщо ж їй було досить дієтотерапії, рішення про застосування інсуліну приймається у відповідності з рівнем глікемії. При кесаревому розтині моніторинг глікемії необхідний до операції, перед витягом дитини, після видалення посліду і потім кожні 2 години.
При своєчасному виявленні гестаційного діабету і досягненні стабільної компенсації захворювання під час вагітності прогноз для матері і дитини сприятливий. Тим не менш новонароджені перебувають у групі ризику щодо дитячої смертності і потребують пильного спостереження неонатолога та педіатра. Але для жінки наслідки діабету вагітних можуть виявитися і через кілька років після благополучних пологів у вигляді діабету 2 типу або предіабету.
loading…
