- Особливості організмів матері та дитини
- Принцип методу
- Показання та протипоказання
- Як проводиться переливання?
- Ризики і наслідки
Коли чоловік і жінка приймають рішення стати батьками, вони навряд чи з’ясовують групу крові і резус-фактор один одного. Це питання іноді виникає на етапі планування вагітності, але найчастіше – вже під час неї, коли імунітет матері атакує розвивається дитини з-за різниці у групі крові.
Щоб така імунна атака призвела до внутрішньоутробної загибелі або не викликала народження дитини з вкрай важкими ушкодженнями, її треба зупинити. Одним з методів терапії конфлікту з резусом або групі є внутрішньоутробне переливання крові плоду. Так називається введення в пуповинну вену розвивається малюка резус-негативних еритроцитів. Вони стануть виконувати свою ключову функцію – перенесення кисню до органів, але при цьому не будуть відзначені імунітетом матері як чужорідні.

Внутрішньоутробна трансфузія еритроцитів проводиться за суворими показаннями, тільки в стаціонарі. Це інвазивна (тобто вимагає проколу) методика, пов’язана з певними ризиками для плода. Її можна виконувати кілька разів під час вагітності, починаючи з 22 тижня.
Особливості організмів матері та дитини
Кожна клітина – як потрапляє в організм, так і є його частиною – зобов’язана «представитися» імунітету. Для цього вона виставляє на своїй поверхні спеціальні білки, з яких лейкоцити розуміють, що за структура у цій клітини, яку функцію вона виконує, «своя» вона чи «чужа». Такі білки називаються антигенами.
Коли антигени говорять про потенційну ворожості структури, проти них виробляються антитіла – «рідні» білки. Останні «приклеюються» до антигену і викликають собі на «підмогу» ті імунні клітини, які займаються знищенням чужих клітин.
Крім того, імунітет «фіксує» будова чужорідної структури: він «записує» його на особливих антитіл пам’яті (імуноглобулінах класу G). Вони «патрулюють» організм, проникаючи, завдяки своєму маленькому розміру, у всі його «затишні місця». Якщо вони помічають таку ж клітку, як знищена раніше, піднімають по тривозі весь імунітет.
Кров – особлива рідина, яка за своєю природою є тканиною. Вона будується з рідкої частини – плазми і клітин, які в ній плавають. Кожна клітина крові «виставляє назовні» свої антигени. В тому числі так роблять і еритроцити: вони показують спеціальні антигени. За ним і визначають групу крові і резус-фактор.
Еритроцити дуже важливі для організму, тому він їх захищає особливим чином. Так, при оцінці групи крові за системою AB0 (а, б, нуль) виявлено, що на еритроцитах є антигени A і B, але при цьому в плазмі крові є антитіла альфа і бета, які будуть склеювати еритроцити, які мають різні антигени: альфа буде склеювати еритроцити, несуть антиген A, а бета – антиген B.
Групи крові мають такі особливості:
- якщо перша група (її називають нульовою), то в плазмі будуть розчинені антитіла альфа і бета, а на еритроцитах антигенів не буде взагалі;
- друга група A: тут на еритроцитах є антиген A, а в плазмі – антитіла бета;
- третя група B: на еритроцитах – антиген B, а в плазмі антитіла альфа;
- четверта група називається AB. На еритроцитах людини з цією групою є 2 антигену A і B, а в плазмі відсутні антитіла.
Якщо у мами є I група крові, тобто в плазмі є і ɑ-і β-антитіла, а розвивається плід «отримав» II або III групи, мамині альфа – або бета-антитіла направляються до нього і атакують еритроцити дитини. Така несумісність по групі крові формується в 2% випадків при шлюбі жінки з I групою і чоловіки з іншою групою крові.
Найчастіше трапляється конфлікт по резус-фактору. У цьому випадку у матері на еритроцитах не міститься особливих білків, а в плода – міститься, тому імунітет матері атакує своєї дитини проти свого бажання.
Конфлікт по резус-фактору призводить до серйозних пошкоджень плода. Якщо це перша вагітність, то це небезпечно для малюка тільки в тих випадках, якщо до цього жінці переливали резус-позитивну кров, у неї були викидні або аборти. Таке може статися, коли під час виношування першої дитини проводилися інвазивні процедури: пункція пуповинних судин, прокол плодового міхура, біопсія плодової оболонки хоріона.
Антитіла можуть потрапити до дитини і під час пологів, особливо при кесаревому розтині, потреби у відокремленні плаценти руками акушера, або коли пологи почалися після її відшарування. Гемолітична хвороба плоду розвивається, якщо майбутня мати перенесла грип або іншу вірусну інфекцію, страждає діабетом або – що можливо дуже рідко – сама народилася від резус-позитивної матері.
Якщо ж цього не було, і імунітет матері перший раз зустрів еритроцити з наявністю на них резус-фактора, він виробляє антитіла – імуноглобуліни M. Це великі молекули, які в кровотік плоду не потрапляють і пошкоджень його не викликають.
Друга і наступні вагітності резус-негативної жінки все більш загрозливі: в її крові вже є «антитіла пам’яті» — імуноглобуліни G, які із-за свого дрібного розміру потрапляють до плоду. Під впливом цих антитіл пошкоджуються еритроцити – носії резус-позитивного антигену.
Це призводить до розвитку анемії (зменшення концентрації гемоглобіну), збільшенню органів (особливо печінки і селезінки), страждання головного мозку, нирок і серця. Значно знижується кількість білка, особливо альбуміну, внаслідок чого у всіх порожнинах (в тому числі і між легкими і плеврою, а також серцем і його «сорочкою») з’являється рідина. Гемолітична анемія може закінчитися самовільним викиднем або мертворождением.
Принцип методу внутрішньоутробного переливання
Внутрішньоутробне переливання крові при резус-конфлікті припускає введення в пуповинну вену таких еритроцитів, на які не буде спрямована атака материнських антитіл; при цьому ті червоні тільця крові, які утворилися у самого плоду, залишаються в його крові. Білірубін – токсичний для мозку речовина, утворене з гемоглобіну зруйнованих еритроцитів – просто виводиться через плаценту.
При внутрішньоутробному переливанні виробляється введення відмитих еритроцитів 1 групи (на них немає антигенів), які попередньо опромінені рентгенівськими або гамма-променями для профілактики їх відторгнення організмом дитини. Відмитих – означає, що вони відокремлені від лейкоцитів, тромбоцитів (тому що на цих клітинах теж є свої антигени) і плазми крові.
Таким чином, в організм плода потрапляють еритроцити, які зможуть переносити кисень до внутрішніх органів дитини, так як вони не будуть сприйматися материнським імунітетом як «ворожі» і не будуть руйнуватися. Це також призведе до зменшення імунної атаки на організм дитини, в результаті гемолітична хвороба плоду буде протікати легше.
Найчастіше резус-конфлікт у повторно вагітних розвивається пізніше 26 тижні вагітності, але навіть якщо це відбувається раніше, то до 24 тижня тканини плоду не сильно страждають від дефіциту гемоглобіну. Внутрішньоутробне переливання проводиться, починаючи з 22-24 тижні до 34-35 тижні включно.
Терапія гемолітичної хвороби, у період внутрішньоутробного знаходження плода, була запропонована ще в 1963 році. Вона виконувалася з допомогою введення резус-негативної крові в черевну порожнину розвивається дитини. Метод введення відмитих еритроцитів в судини пуповини з’явився набагато пізніше, і виявилося, що його ефективність вище (86% проти 48%).
Показання та протипоказання
Внутрішньоутробне переливання відмитих еритроцитів плоду показано при найбільш важких випадках імунологічних конфліктів у групі або резус-фактору. Основні показання до цього лікування визначаються за даними УЗД, яке проводиться резус-негативним вагітним, виношує дитину від резус-позитивного чоловіка, 4 рази з 20 по 36 тиждень гестації. Це:
- виявлення у плода рідини в черевній порожнині;
- збільшення розмірів печінки плода;
- прискорення швидкості кровотоку в середній мозковій артерії;
- багатоводдя;
- потовщення плаценти;
- розширення вен пуповини;
- зниження балів КТГ, за якими оцінюється стан плода.
На підвищення титру антирезусних антитіл у матері теж обов’язково дивляться при визначенні показань до внутрішньоутробної гемотрансфузії. Але все ж прямої залежності між цим аналізом і тяжкістю уражень плоду немає, тому його результати не мають вирішального значення.
Протипоказання
Сюди відносяться всі випадки, що не підпадають під свідчення. Якщо резус – або груповий конфлікт викликав розвиток не набряклою, а жовтяничній форми гемолітичної хвороби, її зазвичай лікують вже після народження дитини.
Як проводиться переливання?
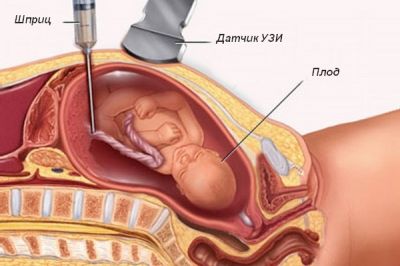
Розповімо про те, як відбувається внутрішньоутробне переливання крові. Воно виконується в операційній акушерського стаціонару (пологового будинку), де працює лікар, що володіє методикою подібної гемотрансфузії.
Проводиться маніпуляція наступним чином. Вагітна лягає на спину, її живіт обробляється антисептиками. Далі під контролем УЗД експертного класу проводиться прокол передньої стінки живота в тому місці, де проходять судини пуповини. Голка проходить крізь оболонки плоду (амніоцентез) і повинна потрапити у вену пуповини (кордоцентез). З цієї вени береться кров, яку терміново досліджують лабораторно протягом 3-5 хвилин, і потім вводиться розраховану кількість препарату-міорелаксанта, який знерухомлює плід.
Голка залишається у відні, поки проводиться дослідження плодової крові на предмет його групи і резус-фактора, і гематокрит (співвідношення клітинної частини крові до плазмі). Якщо ці аналізи додатково підтверджують, що гемотрансфузія необхідна, приступають безпосередньо до неї: зі швидкістю 5-10 мл/хвилину вводять розраховану дозу попередньо підготовлених відмитих еритроцитів I групи крові.
Ризики і наслідки
Гемотрансфузія, проведена внутрішньоутробно, несе в собі значні ризики. У досвідчених руках маніпуляція здатна продовжити вагітність на 1-3 тижні і суттєво зменшити тяжкість перебігу гемолітичної хвороби новонародженого.
Тим не менш, наслідки внутрішньоутробного переливання крові плоду можуть бути дуже небезпечними:
Тим не менш, ця маніпуляція значно збільшує шанси на те, що гемолітична хвороба не викличе загибель або інвалідність новонародженого.
loading…
