- Актуальність проблеми
- Етіологія захворювання
- Сприятливі фактори
- Патогенез вульвовагініту
- Класифікація
- Симптоми патології
- Діагностика
- Як лікувати вульвовагініт?
Вульвовагініт – це гінекологічне запальне захворювання, що протікає з ураженням слизової оболонки вульви і стінок піхви. Йому не властиві расові відмінності, а висока поширеність даної патології в деяких регіонах пов’язана в основному з особливостями особистої гігієни жінок і доступністю медичної допомоги.
Діагностика вульвовагініту не представляє складнощів, при цьому призначається обстеження повинно бути спрямоване в першу чергу на уточнення етіологічного фактора.
Актуальність проблеми

Вульвовагініт відноситься до одних з найбільш поширених гінекологічних захворювань. Цій патології найбільш схильні дівчатка першого року життя, а також особи препубертатной і постклимактерической вікових груп. Але при наявності факторів, що привертають поєднане ураження вульви і піхви може розвиватися і у жінок репродуктивного віку.
Хоча вульвовагініт не відноситься до потенційно загрожувати життю станів, його лікування приділяється особлива увага. Це пов’язано не тільки з наявними у пацієнток фізичним дискомфортом. Запалення зовнішніх статевих органів і піхви може ускладнюватися висхідної сечової інфекції з послідовним розвитком уретриту, циститу і пієлонефриту. Можливе ураження шийки матки з інфікуванням ендометрію.
Крім того, в дітородному віці дуже велика ймовірність наявності ЗПСШ, що впливає на можливість дітонародження і представляє певну епідемічну небезпеку для статевих партнерів і навіть дітей.
Етіологія захворювання
Патологія в переважній більшості випадків має інфекційну природу. В залежності від типу збудника та його епідемічної небезпеки виділяють кілька різновидів захворювання.
Неспецифічний вульвовагініт
Найчастіше діагностується неспецифічний вульвовагініт бактеріальної етіології. Запалення слизової оболонки при цьому обумовлено активацією різних представників умовно-патогенної флори, які навіть у здорових жінок у певній кількості мешкають на поверхні статевих органів.
Зазвичай в якості збудника виступають різні види стафілококів і стрептококів, ентерококи, кишкова паличка, клебсієла, протей та деякі інші бактерії. Нерідко виявляються асоціації колоній різних мікроорганізмів.
Неспецифічний бактеріальний вульвовагініт діагностується майже у 15% дівчаток різного віку, складаючи до 70% від усіх гінекологічних захворювань дитячого віку.
Грибковий вульвовагініт
Другим за поширеністю є грибковий вульвовагініт кандидозної етіології. Він звичайно розвивається на фоні дисбалансу піхвової мікрофлори. Пік захворюваності зазвичай припадає на перші місяці життя дівчинки і початок пубертатного періоду. У ролі інфекційного агента також можуть виступати туберкульозна паличка та деякі віруси, наприклад, герпес, цитомегаловірус, ВПЛ.
Читайте також: «Кандидозний вульвовагініт».
Специфічний вульвовагініт
Специфічні вульвовагініти пов’язані з ЗПСШ:
- трихомоніазом;
- гонореєю;
- хламідіоз;
- урогенітальним мікоплазмозом.
Вони притаманні в основному жінкам дітородного віку, але іноді діагностуються навіть у немовляти. Зараження дітей цими інфекціями найчастіше відбувається від матері перинатально або під час пологів. Рідше зустрічається побутовий шлях передачі статевих інфекцій.
Первинно-неінфекційний вульвовагініт
Причиною їх розвитку може бути алергічна реакція або механічне пошкодження слизової оболонки зовнішніх статевих органів. Травми бувають обумовлені мастурбацією, носіння тісної білизни, забрудненням вульви піском, введенням у піхву сторонніх предметів.
У дітей вульвовагініт може стати ускладненням опісторхозу та інших гельмінтозів. А у пацієнток похилого віку певну роль відіграє подразнення передодня піхви сечею при зниженні тонусу уретрального сфінктера.
Сприятливі фактори

Розвитку захворювання сприяють:
- нераціональна гігієна новонароджених дівчаток (надмірно часте підмивання, застосування агресивних гігієнічних засобів, розтирання промежини рушником);
- зміна гормонального фону, що відзначається в перші тижні життя після народження, в пубертате, під час вагітності та при розвитку клімаксу;
- перегрівання зони промежини, що може бути пов’язано з рідкою зміною підгузників, надмірним закутуванням немовлят;
- локальні переохолодження;
- недостатнє прополіскування нижньої білизни після прання;
- стресові ситуації, невротичні реакції;
- нераціональна і тривала антибіотикотерапія;
- схильність до мастурбації;
- період початку статевого життя, особливо при наявності щільної дівочої пліви і недостатньому дотриманні правил особистої гігієни після дефлорації;
- імунодефіцитні стану будь-якого походження;
- цукровий діабет;
- наявність у пацієнтки алергодерматозів і атопії;
- гельмінтози, в тому числі проникнення личинок, черв’яків у піхву при купанні в тропічних водоймах;
- діарейний синдром у немовлят, носіння забрудненої випорожненнями білизни у дітей більш старшого віку, неправильне використання туалетного паперу дошкільниками.
Сприяючим фактором може стати будь-який стан або дію, що приводить до дисбиозу або зниженню бар’єрної функції слизової оболонки вульви та піхви.
Патогенез вульвовагініту
Механізм розвитку запалення вульвовагинальной області має свої особливості у осіб різних вікових груп.
У фазу «гормонального спокою» (від періоду новонародженості до початку пубертату) основне значення надається порушенню цілісності слизової оболонки. Тому ключовими моментами патогенезу вульвовагинитов у дівчаток дошкільного та молодшого шкільного віку є повторні мікротравми, нераціональна гігієна статевих органів і вплив дратівливих фізико-хімічних факторів.
У періоді новонародженості схильність до вульвовагинитам пояснюється надмірною старанністю недостатньо дослідної матері при підмиванні дочки, а також гормональними змінами.
У перші тижні після народження в організмі дівчаток циркулюють естрогени, отримані від матері внутрішньоутробно. Вони впливають на функціонування слизових залоз піхви, змінюють кислотність піхвового секрету і сприяють самоочищенню статевих органів. Поступовий перехід в стан гормонального спокою може спровокувати активації умовно-патогенної мікрофлори з розвитком бактеріального вульвовагініту.
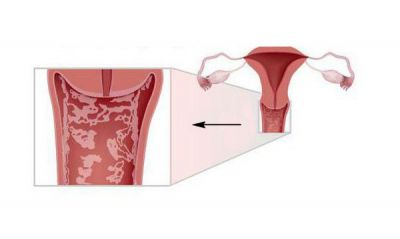
При вульвовагініті відбувається ураження слизової оболонки вульви і стінок піхви
З початком статевого дозрівання у дівчаток змінюється функціонування слизової оболонки піхви. Залози починають виробляти слизовий секрет, що сприяє закислению піхвового середовища та заселення вульвовагинальной області лактобактеріями. Циклічність природних гормональних коливань встановлюється не відразу, що може сприяти дисбиозу, бактеріального вагінозу та надмірної вироблення слизу з появою белей. Все це нерідко стає фоном для розвитку вульвовагініту.
У постклімактеричному періоді схильність до запалення вульви і стінок піхви пояснюється наростаючим эстрогеновым дефіцитом і пов’язаної з цим атрофією тканин. Витончення і висушування слизової оболонки статевих органів – основний патогенетичний момент сенільних вульвовагинитов.
Якщо ж запалення обумовлено зараженням ЗПСШ, наявність небезпечних і провокуючих факторів не відіграє суттєвої ролі. У цьому випадку певне значення мають місце проникнення збудника, давність зараження і наявність імунодефіциту. Специфічні вульвовагініти нерідко поєднуються з ознаками ураження інших органів, що пояснюється схильністю патогенних мікроорганізмів до міграції по організму.
Вік пацієнтки впливає на шлях поширення запалення. У дитинстві і до періоду статевого дозрівання первинно уражається слизова оболонка вульви, у подальшому процес поширюється на піхву. А у гормонально активних жінок і в постклимактерии захворювання в переважній більшості випадків починається з вагініту (кольпіту).
Класифікація вульвовагинитов
В даний час при постановці діагнозу враховується кілька характеристик захворювання. Тому одночасно використовуються кілька клінічних класифікацій вульвовагинитов:
До первинно-неінфекційних форм захворювання відносять алергічний вульвовагініт, запалення внаслідок сторонніх тіл піхви, онанізму і травм, глистні інвазії, зміни тканин на тлі дисметаболічних і ендокринних розладів.
Симптоми патології
При розвитку вульвовагініту у пацієнтки з’являються скарги на наявність патологічних виділень (белей), печіння і сверблячка в області зовнішніх статевих органів і піхви. Поширення запалення на губки уретри і нижню частину сечівника призводить до частим болючим позивів на сечовипускання.
Іноді з’являються болі в низу живота з іррадіацією в крижову область, схильність до закрепів. А ось вульвовагініт при вагітності нерідко не супроводжується явним фізичним дискомфортом, так що це слід враховувати при проведенні опитування і обстеження жінок з будь-яким терміном гестації.
Виділення при запаленні вульвовагинальной області можуть бути різного характеру, це залежить від етіології захворювання. При запаленні неспецифічної бактеріальної природи вони зазвичай густі, неоднорідні, гнійні з жовто-зеленим відтінком. Трихомонадний вульвовагініт призводить до появи слизово-гнійних, пінистих, виділень з неприємним запахом. Для кандидозної форми захворювання характерна творожистость белей. А ось для запалення вірусної етіології виділення не характерні.
Гінекологічний огляд дозволяє виявити наступні зміни:
- Набряклість і почервоніння слизової оболонки характерні для всіх форм хвороби. Зміни захоплюють малі статеві губи, область передодня піхви і гименальное кільце, вагінальні стінки. У багатьох випадках відзначається також набряк і гіперемія уретральних губок.
- Поява ерозій, що характерно для кандидозного, герпетичного та дифтерійного вульвовагинитов. Ерозивна форма захворювання може також відмічатися при гострої неспецифічної бактеріальної та гонорейної інфекції у дівчаток з імунодефіцитними станами.
- Наявність бульбашок з прозорим вмістом, нерідко утворюють скупчення – при герпетичному процесі.
- Синехії (зрощення між малими статевими губами, аж до перекриття отвору уретри). Причина їх появи у дівчаток – хронічний або підгострий вульвовагініт.
- Петехіальні крововиливи на стінках піхви – при запаленні хламідійної етіології.
Гострий вульвовагініт може призводити і до появи спільних симптомів, особливо у дітей дошкільного віку. Дівчатка стають примхливими, плаксивими, швидко стомлюються і погано сплять. Нерідко відзначаються неврозоподібні реакції, пов’язані зі страхом посилення болю при сечовипусканні і дефекації. Живуть статевим життям жінки відзначають зниження статевого потягу, аноргазмію, болі при статевому акті (диспареунию).
Специфічний вульвовагініт у дівчаток перших років життя може супроводжуватися ознаками ураження дихальної та серцево-судинної систем, очей, органів травлення. Це пов’язано з генералізацією інфекції при внутрішньоутробному зараженні, причому порушення роботи життєво важливих внутрішніх органів нерідко стають провідними клінічними симптомами.
Діагностика
Характерна клінічна картина зазвичай не залишає сумнівів у діагнозі. І призначається лікарем обстеження спрямоване на виявлення причини захворювання.
Діагностика включає огляд вульви і піхви, мікроскопію нативних і забарвлених за Грамом мазків. Проводять також бактеріологічне дослідження виділень з визначенням чутливості збудників до основних протимікробних препаратів.
При необхідності призначаються провокаційні проби. Для виключення ЗПСШ використовується ПЛР, а вірусні інфекції підтверджуються методом ІФА. Дітей обов’язково обстежують на гельмінтози, для чого проводять 3-х разовий аналіз калу на яйця гельмінтів і зішкріб з перианальной області на ентеробіоз. При необхідності призначається серологічне дослідження крові на гельминтную панель.
Визначення стану стінок піхви у дівчаток проводиться максимально акуратно, з збереженням цілісності дівочої пліви. Дзеркала при цьому не використовуються. Інформативним методом діагностики у дітей є застосування вагиноскопа, забезпеченого камерою і джерелом освітлення.
При наявності вульвовагініту у жінок обов’язково оцінюють стан шийки і тіла матки, придатків. За показаннями проводять УЗД органів малого тазу з використанням абдомінального та вагінального датчиків. У жінок, які ніколи не жили статевим життям, може застосовуватися ректальний УЗ-датчик.
Обстеження дівчаток включає також проведення загального та бактеріологічного аналізу сечі. Це дозволяє виключити хронічну сечову інфекцію і бактериурию, які нерідко призводять до запалення в урогенітальної області.
Як лікувати вульвовагініт?
Лікування захворювання має бути спрямоване на усунення основного етіологічного фактора і небезпечних моментів, купірування запалення і полегшення наявних симптомів. Схема терапії підбирається індивідуально і залежить від віку пацієнтки, форми і типу перебігу захворювання, чутливості збудника та супутньої патології. Госпіталізації звичайно не потрібно.
Основні препарати для лікування вульвовагініту інфекційної природи – антибіотики. Вони можуть бути призначені у вигляді свічок, вагінальних таблеток, спринцювань, мазей для обробки вульви. Іноді рекомендована системна протимікробна терапія. Але при неускладнених грибкових і вірусних вульвовагинита антибіотики не застосовуються. Лікування специфічних інфекцій проводиться за рекомендованими ВООЗ і МОЗ РФ схемами.
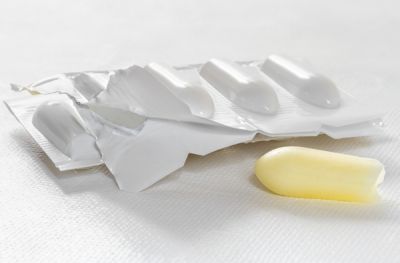
Найбільш зручні для застосування вагінальні свічки. Їх масляна основа надає додаткове заспокійливу дію на запалену слизову оболонку, а можливість застосування під час менструацій дозволяє не переривати курсу лікування. Для підвищення ефективності протимікробної дії призначаються препарати, що містять комбінацію антибіотиків різних груп. А після завершення курсу антибактеріальної терапії у жінок призначаються засоби для відновлення нормального біоценозу піхви.
В схему лікування вульвовагинитов обов’язково включають вагінальні і сидячі ванночки. З аптечних розчинів широко застосовуються перекис водню, Фурацилін, Риванол, Хлорофіліпт, Хлоргексидин, Хімотрипсин, Лізоцим. При цьому необхідно суворо дотримуватися рекомендовану розведення для запобігання хімічного опіку слизової оболонки піхви і шийки матки.
З протизапальною метою можуть бути використані настої шавлії, ромашки, звіробою, евкаліпта, календули, інстиляції у піхву обліпихової олії. Важливо розуміти, що таке лікування народними засобами у жінок дітородного віку не може замінити антибіотикотерапію. Воно є лише додатковим заходом, так як позбавитися з його допомогою від інфекції і особливо ЗПСШ не вдається.
В схему лікування по можливості включають УФ опромінення промежини і всього тіла, ДДТ, низкоимпульсную електротерапію, електро – і фонофорез. Фізіотерапія дозволяє скоротити термін лікування і глибоко впливати на запалені тканини.
Протимікробну і протизапальну лікування доповнюється витаминотерапией, десенсибілізацією, иммунокоррекцией. При необхідності призначаються препарати для усунення естрогенового дефіциту, протиглисні засоби, проводять санацію вогнищ хронічної інфекції. У жінок постклімактеричного віку може знадобитися застосування мазей з естрогенами для стримування атрофії слизової оболонки.
На період лікування вульвовагініту рекомендовано суворе статеве утримання. Повернення до інтимного життя допустиме після отримання сприятливих результатів контрольного мікроскопічного і бактеріологічного обстеження. При виявленні ЗПСШ проводиться обстеження всіх статевих партнерів жінки та членів її сім’ї.
Особливості лікування вульвовагинитов у дітей
При лікуванні дівчаток раннього віку доцільність застосування антибіотиків і препаратів для корекції вагінального дисбіозу оцінюється індивідуально. У разі легкого перебігу захворювання і після видалення сторонніх тіл піхви лікар може прийняти рішення про проведення комплексної тільки місцевої протизапальної терапії. При гельмінтозах антибіотики зазвичай теж не потрібні.
Свічки вагінальні таблетки при лікуванні дітей не призначаються, перевага віддається мазей і спеціальним піхвовим паличкам. Широко використовуються місцеві процедури: ванночки з відварами і настоями лікарських рослин, антисептичними розчинами, змазування вульви стерильними масляними розчинами, УФ опромінення промежини.
При виявленні у дитини схильність до мастурбації і введення в піхву сторонніх тіл може знадобитися консультація дитячого психіатра, невролога, психолога. При необхідності призначаються препарати для усунення невротичних і поведінкових розладів, проводиться індивідуальна, групова і сімейна психокорекційна терапія.
Батьки хворих дівчаток обов’язково навчаються правил проведення гігієнічної обробки зовнішніх статевих органів, їм даються рекомендації про підбір нижнього дитячої білизни і засобів для прання.
Поява симптомів вульвовагініту в будь-якому віці є підставою для звернення до лікаря. Самовільне застосування антибіотиків і засобів народної медицини може поліпшити стан пацієнтки. Але така тактика не сприяє лікуванню, а переходу запалення в хронічну стадію з формуванням лікарської стійкості збудників. Повноцінну дієву терапію вульвовагініту може призначити тільки лікар після обстеження.
loading…
