- Чим загрожує відшарування плаценти
- Причини відшарування плаценти
- Фактори ризику
- Форми ПОНРП і клінічна картина
- Можна зберегти вагітність при відшаруванні плаценти
Питання зниження материнської смертності, мертвонароджуваності та смертності дітей відразу після пологів багато в чому пов’язані з профілактикою і лікуванням такої патології, як передчасне відшарування нормально розташованої плаценти (ПОНРП), зустрічається у 0,5%-1,5% всіх вагітних жінок. Вона може відбуватися як на початкових і пізніх термінах вагітності (майже 57%), так і під час пологів в період розкриття шийки матки і вигнання плоду (43%). ПОНРП — це передчасне (до народження плода) відшарування «дитячого місця» від стінки матки при нормальному його розташуванні.

Чим загрожує відшарування плаценти
Вона являє собою орган, закладка якого відбувається з самого початку вагітності і остаточне формування — до 16-го тижня. Плацента забезпечує постачання плода киснем, поживними речовинами, виробляє гормони і антитіла, виводить продукти обміну. Іншими словами, вона створює умови для нормального росту і розвитку плоду.
Це здійснюється за допомогою війкової оболонки, або хоріона. У місці прикріплення плаценти до ендометрію є стовщення із заглибленнями, що утворюють межворсинчатые простори, заповнені ворсин. У товщі стінок перегородок, що розділяють поглиблення, розташовані материнські артеріальні судини.
Ворсини виділяють ферменти, що розплавляють стінки судин, завдяки чому в межворсинчатых просторах постійно присутній материнська кров. Деякі ж ворсини з’єднані безпосередньо з перегородочными судинами. Таким чином, за допомогою плаценти і відходить від неї пуповини забезпечується зв’язок плода з організмом матері.
Пошкодження судин і кровотеча починається в місці її прикріплення до стінки матки. Гематома, збільшуючись, відокремлюють плаценту від матки, внаслідок чого виникають:
Ці основні причини здатні привести до загибелі не тільки плоду, але і матері.
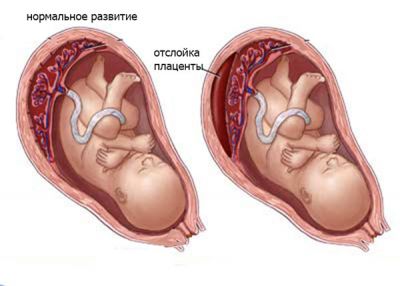
Причини відшарування плаценти
Незважаючи на значні успіхи у вивченні питань передчасного відшарування, єдиної думки з приводу причин і механізмів розвитку цього патологічного стану поки немає, що значно ускладнює проведення його профілактики та лікування. Більшість дослідників припускає, що причиною є системна патологія у вагітної жінки, що часто протікає в прихованій або стертій формі.
Основні причини об’єднані в 3 групи
Фактори ризику
До факторів ризику, що сприяє реалізації причин ПОНРП в період вагітності, відносять:
- позаматкові судинні патологічні стани — гіпертонічна хвороба, гострі інфекційні захворювання (грип);
- хронічні інфекційні захворювання сечостатевих шляхів;
- аутоімунні захворювання і схильність до алергічних станів;
- ендокринні порушення, особливо цукровий діабет, гіпертиреоз;
- важкий гестоз вагітних, особливо протікає в поєднанні з хронічним гломерулонефритом;
- системні аутоімунні та інфекційно-алергічні захворювання (системний червоний вовчак, ревматизм, васкуліти при гострих інфекціях та ін), виражені алергічні реакції;
- спадкові порушення гемостазу;
- пороки розвитку матки;
- низьке розташування «дитячого місця» (в нижньому сегменті), часткове або повне його передлежання — чим більше термін вагітності, тим швидше і вище ступінь розтягування м’язових волокон, яка в нижньому сегменті, по відношенні до інших відділів, переважає;
- нервово-психічний вплив, стресові стани;
- велика кількість пологів в минулому, наявність міоми, особливо субмукозной.
Особливо небезпечна відшарування плаценти на пізніх термінах вагітності і в пологах. При цьому вона може виникнути в результаті:
- падіння жінки або прямої механічної травми;
- психологічної травми;
- переношування вагітності, акушерських маніпуляцій (зовнішній поворот плоду, амніоцентез — інструментальне розтин плодового міхура з метою відходження передніх вод і стимуляції пологів;
- стимуляції пологової діяльності окситоцином;
- передчасне і раннє відходження навколоплідних вод при багатоводді;
- пізнього розриву плодового міхура;
- надмірної інтенсивності перейм або нерегулярної пологової діяльності;
- великого плоду, багатопліддя, багатоводдя або короткої пуповини;
- «стрімких» пологів, швидке народження першого плоду при багатоплідності.
Форми ПОНРП і клінічна картина
У деяких випадках відшарування може відбуватися без будь-яких початкових клінічних проявів. Найчастіше основним і найбільш загрозливим клінічною ознакою є кров’янисті виділення при відшаруванні плаценти. Вони виникають у тому випадку, якщо кров відшаровує нижній плацентарний полюс і поширюється між стінкою матки та оболонками плодового міхура до зовнішніх статевих шляхів. Відшарування може носити центральний і периферичний (крайової) характер, бути частковою або повною (тотальна).
Якщо «дитяче місце» розташоване в порожнині матки високо, а його відшарування відбувається на незначній площі або тільки в центрі і кровотеча швидко припиняється, не досягнувши периферії, то кров’янистих виділень не буде. Цю ділянку згодом визначається на материнській поверхні плаценти при ультразвуковому дослідженні або при її огляді після пологів.
Він виглядає у вигляді вдавлення ущільненої тканини із зміненим кольором та згладженими кордонами між часточками. Іноді в цьому поглибленні може зберегтися кров’яний згусток (ретроплацентарная гематома). У той же час, часткове відшарування плаценти на невеликій площі з незначною кровотечею більш безпечна, ніж центральна без явного кровотечі і з формуванням ретроплацентарной гематоми.
Клінічна картина залежить від площі відшарування, швидкості і об’єму крововтрати, яка виникла у зв’язку з гіпоксією, а також від реакції на це організмів жінки і плоду. Розрізняють 3 ступеня тяжкості ПОНРП:
При огляді жінки відзначаються здуття живота, високий тонус матки, при якому неможливо визначити дрібні частини плода, відсутність його серцебиття, можлива асиметрія матки.
Перераховані симптоми переважають над безпосередніми симптомами відшарування плаценти: незважаючи на тяжкість клінічних проявів, виділення крові з статевих шляхів може бути незначним або взагалі бути відсутнім. Велику допомогу в діагностиці надає використання ультразвукового дослідження, що дозволяє визначити наявність ретроплацентарной гематоми.
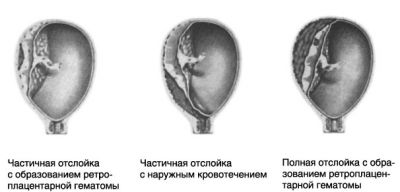
Ступеня тяжкості відшарування плаценти
Можна зберегти вагітність при відшаруванні плаценти
Тактика ведення вагітної або породіллі залежить від:
- терміну вагітності;
- ступеня відшарування і ступеня тяжкості ПОНРП;
- типу крововотечения (зовнішнє, внутрішнє та змішане);
- стану плоду;
- стану родових шляхів;
- лабораторних показників стану системи згортання крові.
Для здоров’я жінки відшарування плаценти на ранніх термінах вагітності менш небезпечна, у зв’язку з невеликою площею плацентарної площадки і, відповідно, менш вираженою кровотечею, у порівнянні з пізніми термінами. При задовільному стані вагітної, особливо на термінах до 34-36 тижнів, відсутності явного зовнішнього або внутрішнього триваючого кровотечі, при легкому ступені відшарування плаценти можливе збереження вагітності в умовах стаціонарного лікування.
У цьому випадку лікарями стаціонару вибирається вичікувальна тактика. Вона проводиться при постійному динамічному спостереженні за станом вагітної та плода з використанням УЗД, КТГ (кардіотокографія — методика одночасного запису серцебиття плоду і тонусу матки). Жінці призначають постільний режим, спазмолітичні (для зниження тонусу матки), седативні і поліпшують мікроциркуляторне кровообіг засоби, вітаміни.
Під час вагітності, а також в пологах наявність вираженої симптоматики ПОНРП другого або третього ступеня, незалежно від стану плода і термінів вагітності, є прямим показанням до проведення екстреного розродження шляхом кесаревого розтину. Це єдиний спосіб порятунку жінки, а іноді і дитини. Якщо в результаті цієї операції кровотеча не припиняється, здійснюється перев’язка клубових артерій або екстирпація матки.
loading…
