 Зміст:
Зміст:
- Значення будови і функцій мітрального клапана
- Що потрібно лікувати?
- Чи потрібно лікувати вроджений пролапс?
- Що робити при погіршенні самопочуття?
- Лікарська терапія супутніх порушень в міокарді
- Терапія пролапсу, викликаного запальними захворюваннями
- Лікування пролапсу, викликаної іншими причинами
- Коли використовується хірургічний метод?
- Особливості лікування пролапсу у дітей
- Якщо пролапс виявлено під час вагітності?
Пролапс мітрального клапана — це анатомічне зміна його стулок і м’язово-зв’язкового апарату, що виражається в зниженому тонусі, провисанні. Як наслідок, спостерігається порушення функціонального призначення: нещільне закриття лівого атріовентрикулярного отвору у період систоли шлуночків.
Лікування пролапсу мітрального клапана залежить від виявлених причин структурних порушень і визначення ступеня впливу на кровообіг. Патологія стала здобутком широкого використання у практиці діагностики захворювань серця ультразвукової апаратури. Недосконалість клапанів виявляють у 1/5 частини абсолютно здорових людей.
Велика частина пацієнтів не відчуває будь-яких типових симптомів. У ряді випадків при пролапсі є напади аритмії, болю в області серця. Щоб підтвердити зв’язок, у пацієнта необхідно виявити і виключити різні захворювання, що зачіпають эндокард.
Значення будови і функцій мітрального клапана
Вивчення різних варіантів пролапсу призвело до висновку, що його слід віднести до вродженим особливостям розвитку камер серця. Клапан складається з передньої та задньої стулок. Вони з допомогою тонких ниток-хорд приєднані сосочковими м’язами до стінки серця. Разом ці структури забезпечують щільне закриття атріовентрикулярного отвору протягом систоли лівого шлуночка. Це дія попереджає зворотний відтік крові в ліве передсердя.
Передня стулка частіше втрачає тонус і провисає. Під високим тиском крові в порожнині шлуночка стулки не до кінця закривають повідомлення з передсердям. Тому частина потоку повертається (процес регургітації).
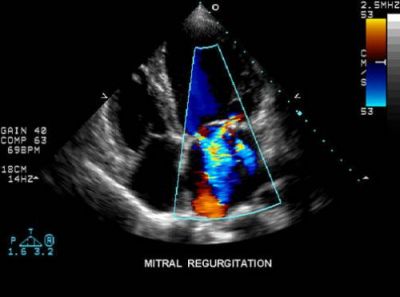
УЗД-картина мітральної регургітації
Існуюче визначення трьох ступенів за величиною випинання стулок (від 5 мм до 10 і більше) в даний час не має значення при вирішенні питання про лікування. Кардіологів значно більше цікавить обсяг зворотної порції крові. Це та частина, яка «не дістається» аорті і не бере участь в кровообігу. Чим вище залишковий об’єм, тим виражено вплив пролапсу.
У більшості випадків серйозних небезпечних порушень кровообігу не відбувається.
Що потрібно лікувати?
Оскільки доведено, що сам мітральний клапан не болить, то лікування може стосуватися таких напрямків:
- терапія вегетоневроза, позбавлення від почуття страху після виявлення пролапсу;
- лікування ендокардиту, ревмокардиту, що призводять до аналогічних змін клапана;
- своєчасно лікувати початкові явища серцевої недостатності, аритмії у випадках декомпенсації захворювань;
- цілеспрямоване усунення грубих клапанних змін хірургічним шляхом для попередження прогресування недостатності кровообігу.
Чи потрібно лікувати вроджений пролапс?
Вроджені зміни (первинні) виявляються у дитини при обстеженні. Найчастіше це безпечні особливості будови сполучної тканини, що передаються у спадок. Вони не впливають на подальший розвиток малюка.
Але педіатри рекомендують звернути увагу на супутню функціональну патологію нервової системи, що виражається в вегетосудинної дистонії. Саме симптоми неврологічного профілю виходять на перше місце і залишаються у дорослої людини.
У цих випадках бажання пацієнта приступити до лікування пролапсу мітрального клапана помилково, оскільки в терапії не потрібні і навіть шкідливі лікарські препарати, що впливають на серце. Необхідне пояснення причинно-наслідкового зв’язку та доцільності застосування засобів, що впливають на центральну нервову систему.
Люди з вродженим пролапсом не потребують обмеження фізичних навантажень. Бажання займатися професійним спортом зажадає додаткової консультації лікаря і проведення навантажувальних проб. Не рекомендуються різні види спортивної боротьби, стрибки в довжину і висоту (навантаження, пов’язана з різкими поштовхами тіла).

Дітям рекомендовано заняття фізкультурою, плавання, участь у рухливих іграх
Що робити при погіршенні самопочуття?
При наявності серцебиття, ниючих болів в області серця, безсоння, підвищеної дратівливості, але нормальних результати ЕКГ та УЗД:
- необхідно організувати режим відпочинку, краще відмовитися від роботи в нічну зміну;
- слід припинити прийом кави, алкогольних напоїв, міцного чаю, гострих приправ, солінь;
- рекомендується лікування народними засобами легкого заспокійливої дії (настойки і відвари кореня валеріани, собачої кропиви, шавлії, глоду, трав’яні чаї з м’ятою і мелісою), можна використовувати готові лікарські препарати з аптеки (Ново-Пасит, Пустирник форте) або приготувати самостійно;
- порушення нервової системи знімається магнийсодержащими ліками (Магнерот, вітамін Магній В6).
Якщо обстеження показує такі зміни на ЕКГ, як порушений метаболізм міокарда, зміна процесів реполяризації, аритмію шлуночкового типу, подовження інтервалу Q-T, то пацієнтам призначають:
- лікувальну фізкультуру;
- ванни з насиченням киснем, відваром трав;
- заняття психотерапією з фахівцем, освоєння аутотренінгу;
- фізіотерапевтичні методики (електрофорез комірцевої зони з бромом);
- масаж спини і шийного відділу хребта;
- голкорефлексотерапію.

І нерви заспокоїть, і серце
Лікарська терапія супутніх порушень в міокарді
Крім загальнозміцнюючих та заспокійливих засобів, за показаннями лікар призначає препарати для покращення метаболізму в клітинах міокарда:
- Карнітин,
- Виталайн,
- Тісон,
- Панангін або Аспаркам,
- Коензим Q,
- Рибоксин.
Слід зазначити, що ці лікарські засоби не мають достатньої підтверджує бази за результатами застосування. Тим не менш, пацієнти вважають їх результативними. Рекомендується використовувати безперервними курсами по 2-3 місяці.
При аритміях лікар призначає слабкі бета-блокатори у невеликій дозі.
Лікувальні процедури проводяться під контролем ЕКГ-досліджень. Наведена терапія спрямована на компенсацію вегетативних і кардионевротических порушень, але не стосується самого мітрального клапана.
Терапія пролапсу, викликаного запальними захворюваннями
Пацієнтам з пролапсом мітрального клапана рекомендується берегтися від застуд, завжди пролечивать ангіни, стежити за санації хронічних вогнищ запалення (каріозні зуби, гайморит, аднексит, захворювання сечовивідних шляхів та інші). Справа в тому, що будь-який «сплячий» до часу вогнище здатний швидко викликати ендокардит. А стулки клапанів є частиною ендокарда і одночасно страждають при цьому захворюванні.
Пролапс эндокардиального походження відноситься до вторинних поразок, не пов’язаний з вродженими змінами, повністю залежний від перебігу захворювання головного. Поява пролапсу в картині УЗД в таких випадках вказує на перехід запалення на стулки клапана, початок формування пороку серця.
Об’єм регургітації має динамічне значення: його збільшення підтверджує незамеченную атаку ревмокардиту, мляво протікає септичний ендокардит. У лікуванні таких випадків необхідно:
- використовувати антибіотики (Пеніцилін, Біцилін) або з груп резерву за максимальними схемами;
- застосовувати протизапальну терапію гормональними і негормональними засобами.
Основна мета — зупинити руйнування ендокарда.
Лікування пролапсу, викликаної іншими причинами
Пролапс мітрального клапана може утворюватися при сильному розтягуванні (дилатації) або гіпертрофії лівого шлуночка. Такі зміни виникають у разі розвитку кардіоміопатії, гіпертонічної хвороби, при перенесеному великому інфаркті міокарда (особливо з виходом в аневризму стінки).
Радимо почитати: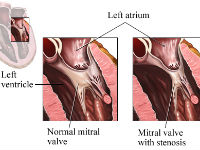 Лікування стенозу мітрального клапана
Лікування стенозу мітрального клапана
У хворого наростають симптоми декомпенсації серцевої діяльності, з’являється:
- слабкість,
- задишка,
- набряки,
- болі в серці при рухах.
Можливі важкі напади аритмії.
У лікуванні застосовуються лікарські засоби:
- розширюють вінцеві артерії;
- знижують споживання кисню міокардом;
- антиаритмічні препарати;
- сечогінні і серцеві глікозиди.
Всі ліки призначаються лікарем в кожному випадку індивідуально.
При травмах грудної клітки можливо гостре розвиток пролапсу у зв’язку з відривом ниток, які фіксують стулки клапана. У пацієнта на тлі важких болів виникає задишка і ознаки гострої серцевої недостатності. Лікування полягає тільки в термінової операції з підшиванням стулок.
Коли використовується хірургічний метод?
Хірургічні підходи можуть бути двох видів:
Показання до оперативного лікування:
- безрезультатна терапія ендокардиту антибіотиками і різними протизапальними засобами;
- недостатність кровообігу 2Б стадії, неможливість використання або відсутність результатів від застосування серцевих глікозидів, сечогінних;
- повторювані напади миготливої аритмії;
- розвиток гіпертензії в легеневій артерії.

Штучний мітральний клапан вшивається разом з кільцем, запобігає рубцювання отвори між передсердям і шлуночком
Існують стандартні показники порушення кровообігу, на які орієнтуються лікарі при вирішенні питання про доцільність операції:
- потік регургітації більше 50%;
- залишкова фракція викиду менше 40%;
- зростання тиску в легеневій артерії більше 25 мм рт.ст.;
- збільшення об’єму порожнини лівого шлуночка під час діастолічного розслаблення в 2 рази і більше.
Особливості лікування пролапсу у дітей
У дитячому віці зміни мітрального клапана можуть виявитися випадково, комбінуватися з порушенням будови інших клапанів, вродженими вадами. Найчастіше ці зміни протікають сприятливо. Дитину слід берегти від гострих інфекційних захворювань. Диспансерне спостереження у кардіолога 2 рази в рік покаже подальший розвиток патології і необхідність профілактичного лікування.
Якщо пролапс виявлено під час вагітності?
Зміни мітрального клапана виявляють при обстеженні вагітних жінок. Зазвичай вони були з дитинства, але не турбували і не вимагали якоїсь діагностики.
Слід заспокоїти майбутню маму: дитині і перебігу вагітності пролапс не загрожує. Інша справа, якщо одночасно виявляється серцева патологія, ревматизм або серйозні захворювання.
У будь-якому випадку лікарі акушери враховують ці зміни при плануванні пологової діяльності, в профілактичному лікуванні вагітної.
Люди з пролапсом мітрального клапана повинні розуміти, що ступінь поворотної регургітації протягом життя може змінюватись. Тому необхідно проходити щорічне обстеження і виконувати вимоги лікаря по профілактичному лікуванню супутніх захворювань.
