 Зміст:
Зміст:
- Що здатне викликати патологічний лейкоцитарний відповідь?
- Особливості патогенезу
- Принципи класифікації
- Що виявляють в аналізах крові?
- Особливості эозинофильного типу
- Особливості моноцитарно-лімфатичного типу
- Псевдобластные лейкемоїдні реакції
- Яке лікування необхідно?
- Можливі ускладнення?
Лейкемоїдна реакція являє собою тимчасові зміни в лейкоцитарній формулі крові, пов’язані з яким-небудь дратівливим чинником. Кількість лейкоцитів доходить до 50 тис. в 1 мм3 (у нормі не більше 7-8 тис.). При цьому в аналізі периферичної крові з’являються недозрілі форми.
Види реакцій визначаються переважним поширенням клітин лейкоцитарного ряду. В ході диференціальної діагностики доводиться завжди порівнювати їх з лейкозами. Своєї клінічної картини ця патологія не має. Вона повністю визначається основним захворюванням.
Вираженість відповіді залежить від стану імунітету організму людини. Вивчення різновидів картини крові дозволило виділити окремі типи, пов’язати їх з найбільш характерними причинами.
Що здатне викликати патологічний лейкоцитарний відповідь?
Етіологічними факторами, що викликають лейкемоидную реакцію, можуть бути дії різного походження. До них відносяться захворювання, травми, сонячне випромінювання, підвищена радіація, отруєння. Найбільш доведеними вважаються:
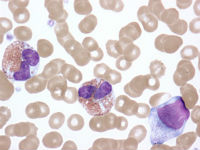
Також ви можете прочитати: Гострий мієлобластний лейкоз у дітей
Гострий мієлобластний лейкоз у дітей
- вплив підвищеного фону іонізуючої радіації;
- травми черепа;
- тривалі гнійні процеси;
- перенесений шок;
- дитячі інфекції (скарлатина, дифтерія, вітрянка, кір, коклюш);
- туберкульоз легенів та інших органів;
- бешихове запалення;
- септичний стан;
- дизентерія;
- важке запалення легенів (крупозна пневмонія);
- лімфогранулематоз;
- дистрофія печінкової тканини;
- отруєння чадним газом;
- метастази раку.
Істотне значення має вплив лікарських засобів. Виявлені лейкемоїдні реакції на прийом:
- кортикостероїдів,
- сульфаніламідів,
- Бігумаль (протималярійний препарат).
Найчастіше їх пов’язують з передозуванням або підвищеною індивідуальною чутливістю. При цьому лейкоцитоз піднімається до 20 тис. в мм3, формула зсувається до промієлоцитів і мієлоцитів, анемії немає. Реакція зникає через 2-3 тижні.
Розпадаються клітини злоякісної пухлини при раку шлунка, легень виділяють в кров речовини токсичної дії. Вони здатні подразнювати паростки кісткового мозку і викликати підвищений синтез гранулоцитів і еритробластів.
Вплив інфекції на паростки крові обумовлено специфікою збудника, з якою необхідно рахуватися у діагностиці (інфекційний лімфоцитоз, мононуклеоз).
Особливості патогенезу
Патогенез (механізм розвитку) різних типів лейкоцитарних реакцій неоднаковий. Але він пов’язаний з наступними видами порушень:
- в кров виходять недозрілі форми клітин;
- відбувається активізація синтезу лейкоцитів;
- обмежується перехід клітин в тканини;
- мають місце всі три механізму.
До теперішнього часу залишається версія переходу лейкоцитозу в сублейкемічні лейкоз під впливом іонізуючого випромінювання. Частина гематологів вважає появу в крові мієлобластів ознакою атипової форми лейкозу, який змінює свою клініку під впливом інфекції (туберкульоз, септичний стан) або використання у лікуванні масивних доз цитостатиків.
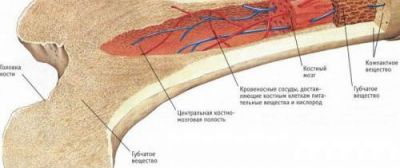
При пункції голкою беруть матеріал із центральної частини кістки
Однак патоморфологи, вивчають кістковий мозок, вказують на важливі ознаки, що відрізняють реакції від лейкозу:
- нормальну мієлоїдну тканина без розростання незрілих клітин;
- наявність вогнищ з низькою або повної аплазією (припиненням синтезу клітин);
- збереження плазматичних клітин і ділянок регенерації ретикулоцитів;
- відсутність типової для лейкозу картини змін в синтезі клітин крові.
Принципи класифікації
У класифікації лейкемоидных реакцій враховується як етіологічний принцип, так і характерна гемограма аналізу. Правильна лабораторна оцінка виявлених змін дозволяє виявити справжню причину і призначити найбільш раціональне лікування.
Типи лейкемоидного відповіді поділяються на:
- мієлоїдний,
- лімфатичний,
- лимфомоноцитарный.
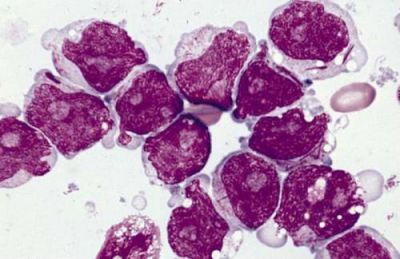
Найбільш значна група мієлоїдних реакцій
Вона, у свою чергу, підрозділяється на підгрупи, що визначаються схожістю з аналогічними видами лейкозів.
З картиною мієлолейкозу — викликається усіма перерахованими вище етіологічними причинами.
Эозинофильного типу — найбільш часті причини:
- глистова інвазія (стронгілоїдоз, опісторхоз, трихінельоз, фасціольоз);
- розвиток эозинофильных інфільтратів (пневмонії) в легенях, наслідків алергічних реакцій на ліки (антибіотики), супроводжують шкірних захворювань (дерматитів, вузликовому периартерииту, коллагенозам, неясним алергічних проявів, триває до півроку;
- мієлобластного типу — супроводжує сепсис, метастатичний рак, туберкульоз.
Для інших двох типів виділені характерні підгрупи:
- виниклі при дитячих інфекціях з вираженим лейкоцитозом, викликаються збудниками краснухи, кашлюку, вітряної віспи, епідемічного паротиту, скарлатини;
- супроводжують виражені зміни при запальних захворюваннях, сепсисі, аденовірусної інфекції, паразитарних захворюваннях (рикетсіоз, токсоплазмоз, хламідіоз), туберкульозі, саркоїдозі, сифілісі, грибкових ураженнях;
- при малосимптомном інфекційний лімфоцитоз, викликаному лимфотропним вірусом;
- у зв’язку з поєднаним лімфоцитарним і моноцитарным розростанням клітин при інфекційному мононуклеозі вірусної етіології;
- при аутоімунних захворюваннях (сироваткова хвороба, системний червоний вовчак).
Що виявляють в аналізах крові?
Від лабораторного дослідження крові залежить діагностика типу реакції.
Мієлобластний тип лейкемоідної реакції дуже схожий на картину хронічного мієлолейкозу. Відмінності показані в таблиці.
ПризнакиМиелобластный лейкозЛейкемоидная картиналейкоцитарная формулаувеличено кількість базофиловсреди клітин переважають сегментоядерние і паличкоядерні нейтрофіли, базофіли в норметоксическая зернистість нейтрофиловменее выраженаболее выраженаналичие Ph’ хромосом у лейкоцитахимеютсянетисследование пунктатів тканини селезінки і лимфоузловмиелоидная метаплазиямиелоидная метаплазія отсутствуетдинамика лікування основного заболеваниятребуется тривалий специфічне лікування для досягнення ремиссииисчезновение реакції
Вважається, що різноманітність лейкемоидных реакцій зумовлено індивідуальними особливостями організму кожної людини.
Зустрічаються форми:
- імітують гострий лейкоз із змінами в костномозговой кровотворенні;
- сублейкемічні види з різким зрушенням формули вліво до промієлоцитів і мієлоцитів;
- эритробласто-гранулоцитарного різновиди.
Особливості эозинофильного типу
Еозинофільні лейкемоїдні реакції в останні роки стали частіше реєструватися. Зазвичай в аналізах крові не знаходять різко виражених відхилень. Виключенням служить виявлена форма інфекційної лихоманки з збільшенням лімфовузлів і селезінки. У цих випадках лейкоцитоз досягає 60 тис. в мм3, а відсоток еозинофілів підвищений до 90. Результат захворювання сприятливий.
Особлива форма коллагеноза Буссе супроводжується інфільтрацією всіх органів і тканин еозинофілами з ураженням серця, селезінки і печінки, легеневими інфільтратами. Часто її приймають за еозинофільний мієлолейкоз. Протікає важко, прогноз несприятливий.
Тропічна еозинофілія зустрічається в країнах з тропічним кліматом. Не пов’язана з глистової інвазією, можливо, являє собою відповідь на лікування.

Еозинофілія відіграє важливу роль у патогенезі бронхіальної астми
Лейкемоїдні еозинофілії виявляються при:
- бронхіальній астмі,
- вузликовому періартеріїті,
- ревматизмі,
- скарлатині.
На відміну від інших типів еозинофілія має тенденцію до рецидивів після повної нормалізації гемограми. Провокуючі фактори виявити неможливо.
Особливості моноцитарно-лімфатичного типу
Моноцитарно-лімфатичні лейкемоїдні реакції схожі на хронічний лімфолейкоз або гострий лейкоз. Найбільш частою причиною є інфекційний вірусний мононуклеоз і малосимптомный лімфоцитоз.
Відмінності від хронічного лімфолейкозу показані в таблиці.
Ознаки
Лімфолейкоз
Лейкемоїдна картина
вік пацієнтів
старше 40 років
діти до 15 років
зв’язок з інфекцією
сумнівна
протікає на тлі краснухи, кору, вітряної віспи, кашлюку, скарлатини
у лейкоцитарній формулі і в крові
зрушення вліво до лімфобластів (10% і більше), наявність клітин із зруйнованими ядрами, зниження кількості тромбоцитів і еритроцитів
переважають незмінені лімфоцити, є еозинофілія
Псевдобластные лейкемоїдні реакції
Деякі автори виділяють окремо тип псевдобластных або лейкозоподобных лейкемоидных реакцій в окрему групу.
Найбільш часто зустрічаються на тлі одужання від агранулоцитозу лікарської етіології (після Амідопірину, Бутадіону). Вони виявляються у новонароджених з генетичними мутаціями при синдромі Дауна. У периферичній крові знаходять бластоподобные клітини з гомогенними ядрами і відсутністю зернистості в цитоплазмі.
Типові лейкемоїдні прояви відрізняються від гемобластозів наступними ознаками:
- є захворювання, що сприяє змінам в крові;
- клінічний перебіг залежить від основного захворювання;
- в аналізі периферичної крові визначають нормальне кількість базофілів, частіше не змінюється вміст тромбоцитів;
- активність ферменту лужної фосфатази нормальна або знижена;
- у клітинах кісткового мозку не виявляється філадельфійська хромосома;
- після лікування головного захворювання всі ознаки зникають.
Яке лікування необхідно?
При помірно виражених відхилень в аналізі крові лікування не потрібно. Одужання настає самостійно через кілька тижнів. При контрольному дослідженні виявляють абсолютно нормальний склад крові.
Якщо самопочуття пацієнта погіршується, то призначають кортикостероїди коротким курсом.
Лікуванням займається лікар-гематолог
Можливі ускладнення?
При важких лейкемоидных реакціях, що тривають кілька місяців або з рецидивами, викликаними хронічними інфекціями, можливі ускладнення у вигляді:
- гострого гепатиту;
- енцефаліту;
- агранулоцитозу;
- розриву селезінки, викликаного швидким збільшенням;
- аутоімунного гемолізу крові.
У плані ускладнень найбільшу небезпеку представляють аутоімунні та вірусні захворювання, що супроводжуються лейкемоідної картиною.
Найчастіше результат патології сприятливий. Це не означає припинення обстеження. Для пацієнта важливо переконатися у повному зникненні гематологічних ознак. Тому спостерігатися у лікаря-гематолога і здавати аналізи слід в строки, зазначені лікарем. Це дозволить уникнути можливих переходів в більш важку хворобу.
Відео по темі:

