- Чим небезпечна патологія?
- Що таке гіпоксія плоду?
- Причини і форми
- Клінічна картина і діагностика
- Лікування і профілактика
Однією з найбільш актуальних проблем в акушерстві та неонатології залишається гіпоксія плоду при вагітності. За одними даними її частота серед загальної кількості пологів коливається між 4 і 6%, по іншим — досягає 10,5%.
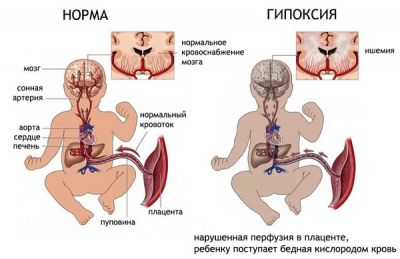
Патологія, пов’язана з гіпоксією, тобто з недоліком кисню, небезпечна не тільки у внутрішньоутробному періоді, але і в подальшому призводить до тяжких наслідків у дітей. У 63% пов’язані з нею патологічні зміни в організмі розвиваються у внутрішньоутробному періоді, в середньому 21% — в інтранатальному періоді і 5-6% — вже в період новонародженості. Як визначити гіпоксію плода та чи можна її уникнути?
Чим небезпечна патологія?

Це патологічний стан, що нерідко ускладнює вагітність і пологи, є найбільш частою причиною смертності плода і захворюваності дитини в дитячому віці.
Недостатність кисню в різні періоди вагітності і пологів характеризується розвитком різної патології і різними наслідками. Так, наприклад, в період закладки органів можливе уповільнення розвитку зародка і формування аномалій розвитку, в період тканинної диференціювання органів — до затримки подальшого розвитку, до патології розвитку або пошкодження центральної нервової системи (60-80%), до порушення адаптаційних механізмів плода і новонароджених, збільшення частоти захворюваності останніх.
Виражена внутрішньоутробна гіпоксія плода може бути також причиною мертворожденности або смертності новонароджених в ранньому післяпологовому періоді (у 23%), порушення або затримки у новонароджених інтелектуального або/та психомоторного розвитку. Крім того, у них виявляються ураження серця і судин (78%), центральної нервової (98% і більше) і сечовидільної (70%) систем, важкі захворювання очей.
Що таке гіпоксія плоду?
Термін «гіпоксія плода» застосовується для позначення комплексу змін у його організмі, що виникають в результаті недостатнього забезпечення його киснем органів і тканин або неадекватного засвоєння (утилізації) ними кисню.
Це не самостійне захворювання або первинна нозологічна форма, а стан, що є результатом патологічних процесів різного характеру в системі «мати-плацента-плід» і ускладнює внутрішньоутробний розвиток останнього.
Навіть у разі неускладненої, фізіологічно протікає вагітності, забезпечення плода киснем в значній мірі нижче, порівняно з дорослими людьми. Але компенсаторно-пристосувальні механізми (збільшення частоти серцевих скорочень, великий хвилинний об’єм крові, значна киснева ємність крові та ін) на будь-якому етапі розвитку забезпечують його стійкість до цього дефіциту, приводячи постачання киснем до повної відповідності з потребами в ньому.
Розлад компенсаторних механізмів призводить до гипоксическому стану, який, в залежності від тривалості, підрозділяють на:
Причини і форми гіпоксії
Уявлення про численні причини і механізми розвитку дає можливість зрозуміти, як уникнути гіпоксії плоду при вагітності. Всі причинні фактори умовно об’єднують у три групи:
- захворювання і порушення в організмі вагітної жінки, призводять до кисневого дефіциту — патологія в серцево-судинної і легеневої системи, синдром здавлення нижньої порожнистої вени, отруєння або інтоксикації організму, анемія, крововтрата або шоковий стан різної причини, ускладнення перебігу вагітності або пологів, що супроводжуються надлишком в організмі жінки вуглекислого газу або дефіцитом кисню;
- порушення в плодно-плацентарної системи, що розвиваються при гестозах, переношеній вагітності, загрозу передчасних пологів, аномальному плацентарному розташуванні або тромбозах плацентарних судин, інфарктах плаценти, неправильному сайті пуповини або тромбозах останньої, гіпоксія плоду при пологах у результаті передчасної відшарування нормальної розташованої плаценти, аномалії пологової діяльності, обвиття пуповиною, натягу або випаданні останньої;
- патологія плода — інфікування, наявність у нього вроджених вад розвитку, гемолітична хвороба, анемія, тривале здавлювання головки в пологах.
Форми гіпоксії у відповідності з механізмами її розвитку
Артериально-гипоксемическая
До якої належать:
- гіпоксична, що виникає внаслідок порушення надходження кисню в матково-плацентарний кровотік;
- трансплацентарний — результат порушення кровообігу в плаценті або в плодно-плацентарної системи і розлади газообменной функції плаценти.
Гемічна
Пов’язана з анемією внаслідок крововтрати або гемолітичного синдрому, а також із зменшенням ступеня спорідненості до кисню плодового гемоглобіну.
Ішемічна
Розвивається у зв’язку з:
- низьким серцевим викидом при серцевих і судинних аномалій, недостатньою скоротливістю серцевого м’яза або важкими порушеннями ритму серця;
- підвищеним опором в судинах (механічне здавлення, тромбоз маткових артерій та ін), в тому числі за порушення властивостей крові.
Змішана
Представляє собою поєднання двох або декількох механізмів дефіциту кисню.
У практиці найчастіше зустрічаються артериально-гипоксемическая і змішана форми.
Дефіцит кисню є головним фактором у механізмі розвитку порушення обмінних процесів, функціонування органів і, в підсумку, розвитку термінального стану. Зниження ступеня насичення киснем крові призводить до порушення її дихальної функції і розвитку кислого середовища. Змінилися умови є причиною порушення і багатьох параметрів сталості і саморегуляції внутрішнього середовища організму.
Спочатку універсальна компенсаторна реакція спрямована на захист життєво важливих систем і органів та збереження їх функції. Це відбувається шляхом стимуляції гормональної функції надниркових залоз і збільшення виділення ними катехоламінів, в результаті чого серцебиття плода при гіпоксії спочатку частішає. Крім того, розвивається централізація кровообігу (перерозподіл крові) за рахунок спазму судин в окремих органах, які не є життєво важливими (легені, кишечник, селезінка, нирки, шкіра).
Все це сприяє поліпшенню кровообігу в життєво важливих органах (серце, мозок, наднирники, плацента) і, відповідно, до збільшення доставки до неї кисню за рахунок зниження його доставки до «менш важливим» органів і тканин, що призводить до розвитку метаболічного ацидозу (кислого середовища) в останніх.
Значна та тривала гіпоксія викликає виснаження компенсаторних механізмів, пригнічення функції коркового шару надниркових залоз, зниження вмісту в крові катехоламінів і кортизолу. Це обумовлює погіршення ендокринної регуляції функцією життєво важливих центрів, зменшення частоти скорочень серця і зниження артеріального тиску, уповільнення швидкості кровотоку, застій крові в венах і скупчення її в системі ворітної вени.
Такі порушення супроводжуються зміною в’язкості крові та її текучих властивостей, розладом мікроциркуляції, порушенням газообміну в них, зниженням pH, збільшенням проникності стінки дрібних судин, набряком тканин і т. д.
Виражені зміни макродинамики і микродинамики, що супроводжуються метаболічними порушеннями, стають причиною ішемії тканин і навіть некрозів, в першу чергу, в головному мозку, а також дрібних, іноді і масивних крововиливів у ньому і в інших органах, порушень функції дихального і серцево-судинного центрів мозку та ін
Наслідки гіпоксії у дитини після народження
Виразність і тривалість збереження цих наслідків залежать від ступеня і тривалості гіпоксії. В залежності від її інтенсивності, виділяють:
- легкий ступінь, або функціональну гіпоксію — є порушення тільки гемодинамічного характеру;
- глибока, яка супроводжується оборотним порушенням усіх видів метаболізму;
- важку, або деструктивну, при якій розвиваються незворотні пошкодження на клітинному рівні.
Клінічна картина і діагностика
Клінічні ознаки та суб’єктивні симптоми гіпоксії плоду в період вагітності дуже мізерні і розпізнати їх досить складно. Для цього необхідно вислуховування серцебиття гінекологом з допомогою стетоскопа.
В результаті аускультації серцебиття припущення про наявність патологічного стану може виникнути при відхиленні від норми (збільшення або, навпаки, зменшення) числа серцевих скорочень. У цих випадках необхідно проведення додаткових (інструментально-діагностичних) досліджень.
Можна визначити гіпоксію плода самостійно вагітній жінці?
Загальне уявлення про механізми цього стану допомагає жінці зрозуміти, що недолік надходження або утилізації кисню плодом обов’язково приводить до зміни характеру його рухової активності. Розпізнати це можна при правильній оцінці своїх відчуттів під час ворушінь плоду.
Як веде себе плід при гіпоксії?
На початкових етапах патологічного стану вагітна жінка відзначає збільшення частоти і підвищення інтенсивності рухів. У разі довгостроково зберігається нестачі кисню або його прогресування ступінь рухової активності зменшується аж до повного припинення ворушінь.
Зменшення кількості рухів до 3-х і менше протягом однієї години служить явним ознакою гіпоксичного страждання і є прямим показанням до негайного проведення додаткових досліджень для вирішення питання про вибір подальшої тактики ведення вагітності.
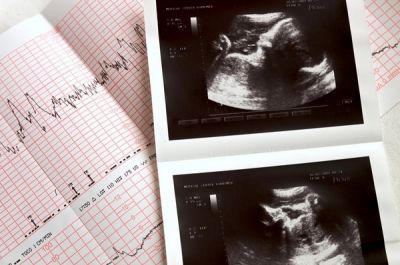
Інструментально-діагностичні ознаки гіпоксії плода на пізніх термінах, іноді і на більш ранніх термінах, виявляються за допомогою таких непрямих методик, як ехографія, кардіотокографія, проведення допплерометрического дослідження кровотоку в судинах матково-плацентарно-плодової системи, визначення плодового біофізичного профілю, тиску кисню та вуглекислого газу, кислотно-лужного стану та вмісту молочної кислоти в крові жінки, біохімічного дослідження навколоплідних вод, рівня вмісту деяких гормонів і т. д.
Найбільш точними та інформативними методиками на пізніх термінах вагітності (у третьому триместрі) є кардіотокографія, УЗ сканування і доплерометрія.
Початкові ознаки кисневого «голодування» при проведенні кардіотокографії — це:
- збільшення частоти серцевих скорочень до 170 ударів на хвилину або її зменшення до 100 ударів;
- зменшення ступеня мінливості ритму серця (варіабельність ритму), в нормі становить 5-25 ударів в хвилину (свідчить про нормальної регуляції функції серця симпатичної і парасимпатичної системами);
- короткочасний монотонний характер серцевого ритму, що становить не більше 50% виробленої записи;
- знижена реакція на проведення функціональних проб;
- оцінка кардиотокограммы, складова від 5 до 7 балів.
При вираженому дефіциті кисню спостерігаються:
- значна (більше 170 ударів у хвилину) тахікардія або брадикардія, складова менше 100 ударів у хвилину;
- виражене зниження варіабельності ритму;
- монотонність серцевого ритму, що становить більше 50% записи;
- парадоксальну відповідь на проведення функціональних проб та пізня (через 10-30 секунд) реакція у вигляді зменшення частоти серцевого ритму плода у відповідь на його ворушіння (при проведенні нестрессового тесту);
- оцінка кардиотокограммы становить від 4-х балів і нижче.
У діагностиці велике значення має допплерометрическое дослідження кровообігу в судинах головного мозку та аорті плода. Ця методика на більш ранніх термінах, порівняно з кардиотокографией, виявляє внутрішньоутробну гіпоксію у вагітних і дозволяє рекомендувати їм постійне ретельне спостереження і лікування.
Гіпоксія при пологах проявляється також порушеннями діяльності серця. Найбільш доступними способами діагностики в цей період є аускультація та кардіотокографія.
До діагностичних симптомів в I-му періоді пологів належать:
У II-ому періоді пологів:
Крім того, на користь загрозливої ситуації (але тільки при головному передлежанні) говорить і наявність меконію в навколоплідних водах. Він може мати вигляд окремих зважених фрагментів (при початкових ознаках) або брудною емульсії (при важких випадках). Однак його наявність може бути результатом не тільки гострої гіпоксії, але і тривалого або короткочасного дефіциту кисню, які мали місце до початку пологів. Народження можливо без асфіксії, якщо гіпоксичні епізоди не повторювалися.
Несприятливою ознакою під час першого і другого періоду пологів, на відміну від допологового періоду, є виникнення вираженої регулярної рухової і дихальної активності плода, які приводять у нього до важкого аспирационному синдрому.
Лікування і профілактика гіпоксії плода
Програма лікування складається з корекції терапії супутньої патології (при її наявності), нормалізації кровообігу в плаценті, поліпшення доставки кисню і енергетичних компонентів до плоду, заходів, що сприяють збільшенню його адаптаційних можливостей і перебігу метаболічних процесів, а також підвищення стійкості до дефіциту кисню.
Безпосередньо лікування гіпоксії плода здійснюється з використанням методів і засобів, що сприяють:
У цих цілях призначають постільний режим, дихання жінки сумішшю кисню з повітрям протягом 1 години до двох разів на день, прийом білково-кисневого коктейлю, гіпербарична оксигенація при наявності у вагітної серцево-судинної недостатності.
З лікарських препаратів застосовуються Сигетин, Эфиллин, Курантил, Трентал, антикоагулянти (Гепарин), Метіонін, фолієва кислота, високі дози вітаміну “B12”, Кокарбоксилаза, Липостабил, Галоскорбин, антиоксиданти (вітаміни “E” і “C”, глютамінова кислота).
При гострій гіпоксії, хронічної гіпоксії на терміні 28-32 тижнів при відсутності необхідного результату від проведеного лікування, погіршення показників біофізичного профілю і кардиотокограммы, наявності маловодия, появі меконію в навколоплідних водах показано екстрене розродження незалежно від терміну вагітності.
В родовий період в якості підготовки до хірургічного (кесарів розтин) або акушерському (перинео – або епізіотомія, накладення акушерських щипців, вакуумэкстракция, витягання за тазовий кінець) вирішення пологів використовуються дихання зволоженим киснем, внутрішньовенне введення глюкози, Еуфіліну, Кокарбоксилази і аскорбінової кислоти, Сигетина.
Профілактика полягає в ранній допологової діагностики, лікування супутніх захворювань (серцево-судинна та легенева патологія, цукровий діабет та ін), виявленні, ретельному обстеженні, а також у своєчасній госпіталізації та лікування жінок, які належать до групи ризику.
loading…
