 Зміст:
Зміст:
- Що являє собою атріовентрикулярний вузол?
- Причини блокади
- Види атріовентрикулярної блокади
- Клінічна картина
- Лікування
Атріовентрикулярна блокада (передсердно-шлуночкова) являє собою розлад проведення збудження від передсердь до шлуночків. Клінічні симптоми та електрокардіографічні прояви можуть спостерігатися при порушеннях провідності на рівні:
- передсердного тракту,
- у атриовентрикулярном вузлі,
- у стовбурі,
- в пучку Гіса.
Згідно класифікації Ст. Дощицина, у функціональній діагностиці розрізняють, відповідно, 4 види атріовентрикулярних блокад 3 проксимальних (що знаходяться в початку провідної системи серця, перераховані першими) і одну — дистальну (кінцеву):
- предсердную,
- вузлову,
- стовбурову,
- трифасцикулярную (трехпучковую).
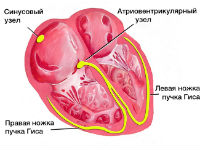
Їх можна розрізнити тільки на основі аналізу ЕКГ. Бувають випадки комбінації різних видів. Оскільки центральне місце в освіті блокад займає атріовентрикулярний вузол, необхідно нагадати про його будову і ролі.
Що являє собою атріовентрикулярний вузол?
Атріовентрикулярний вузол (Ашофа-Тавара) — це скупчення спеціальних клітин міокарда в нижній частині правого передсердя близько міжпередсердної перегородки. Величина вузла 3х5 мм. По важливості рангу він представляє автоматичний центр другого порядку (слідом за синусовим вузлом) і покликаний брати на себе роль водія ритму при відмову вищестоящого пейсмекера.
Чеський учений Ян Пуркіньє вперше описав особливі клітини серця: вони складаються, як міоцити, з актину і міозину, але не утворюють чітку структуру для скорочення, перенасичені іонами кальцію. Виявилося, що ці особливості дають можливість створювати електричні імпульси або мимовільно порушуватися. Це робить їх спорідненими з нейронами. Надалі в провідній системі серця виділено 2 види кліток:
- одні створюють електричні імпульси;
- інші організують їх проведення від передсердь до шлуночків.
Харчування клітин доставляється в 90% гілки правої вінцевої артерії, в 10% випадків — з лівої огинаючої артерії серця.
В залежності від щільності вузол утворений трьома шарами різної компактності. А в поздовжньому розмірі функціонально ділиться на два канали:
- α — повільний;
- β — швидкий.
Правильна робота клітин та каналів забезпечує безперебійне надходження імпульсів синусового вузла до шлуночків і синхронізує роботу всіх частин серця.
Причини блокади
Причинами блокади можуть бути:
- функціональне вплив центральної нервової системи через блукаючий нерв (спостерігається у здорових людей, спортсменів);
- дія лікарських препаратів з групи наперстянки;
- запальний процес при ревматичної атаки, міокардитах різної етіології, спричинених дитячими інфекціями, ангіну, грип;
- ділянка некрозу або ішемії при розвитку інфаркту міокарда;
- вогнищевий і дифузний кардіосклероз;
- гіперкаліємія і ацидоз;
- міокардіодистрофія в зоні провідної системи;
- наслідки гіпертрофічних змін при гіпертензії, миокардиопатиях;
- посттравматичні рубці на серці.
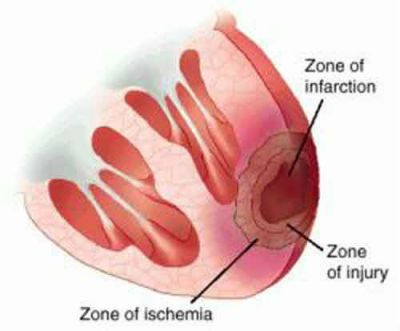
Якщо у зону ураження при інфаркті потрапляють провідні шляхи, то вони втрачають свої властивості
Види атріовентрикулярної блокади
Атріовентрикулярну блокаду підрозділяють на:
- неповну — незважаючи на порушену провідність, більшість імпульсів, хоч і з запізненням, досягають шлуночків;
- повну — настає розрив передсердно-шлуночкового повідомлення.
По часу:
- короткочасну і постійну;
- випадкову і періодичну.
Крім перерахованих видів, розрізняють блокаду за трьома ступенями тяжкості. Вони мають ЕКГ відмінності і характеризують глибину ураження провідних шляхів.
Характеристика порушень при блокаді I ступеня
Атріовентрикулярна блокада 1 ступеня означає уповільнення часу проходження імпульсу від передсердь до шлуночків до 0,2 сек і більше (цьому відповідає на ЕКГ розширення інтервалу PQ) при нормальній частоті ритму.
У випадках проксимальної блокади форма шлуночкового комплексу не змінюється. При дистальному варіанті комплекс QRS деформований і розширений. Його ширина понад 0,3 сек. вказує на ознаку комбінованого порушення провідності.
Діагностичне значення блокади I ступеня найбільш значимо при міокардитах. Після лікування вона зникає. Але ставити діагноз тільки на підставі одного ЕКГ-ознаки не можна. Клінічні симптоми повинні обов’язково враховуватися в першу чергу.
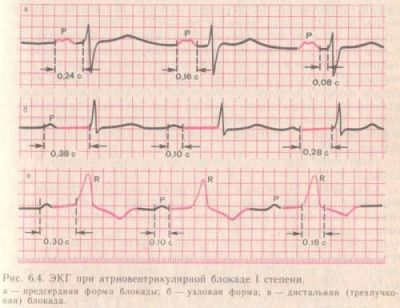
На ЕКГ видно відмінності блокади в проксимальному і дистальному ділянках
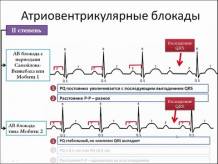
Характеристика порушень при блокаді II ступеня
2 ступінь блокади означає, що частина імпульсів з передсердь не проводиться у шлуночки. На ЕКГ видно «випадання» шлуночкових комплексів. При цьому обов’язково йде підрахунок окремо передсердних і шлуночкових скорочень і обчислюється співвідношення (наприклад, блокада 3:1 або 5:1).
Розрізняють 3 типи атріовентрикулярної блокади другого ступеня:
- Тип I ще називається типом Венкебаха або Мобитца I — на ЕКГ виявляються інтервали PQ з поступовим подовженням, потім йде втрата шлуночкового скорочення. Ознака називається періодом Венкебаха-Самойлова. Більш характерний для блокади в проксимальних відділах, тому шлуночкові комплекси не змінені. Рідко атріовентрикулярна блокада першого типу поєднується з порушеною провідністю в пучках Гіса, за рахунок яких відбувається розширення QRS.
- Тип II або Мобітц II — теж відбувається випадіння комплексів з шлуночків, але немає передують подовжень PQ. Пов’язаний з порушеною неповної провідністю на рівні трифасцикулярного пучка, тому шлуночкові комплекси частіше розширені і деформовані.
- Тип III — випадання відбувається в правильному закріпленому порядку (кожного другого, третього або четверного комплексу з шлуночків), при цьому спостерігається брадикардія. Вважається показником прогресування причини блокади. Можливий як на проксимальному, так і на дистальному рівнях. Комплекс QRS або змінюється, або зберігає правильну форму.
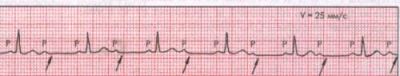
Тип Мобітц II (стрілками показано випадання кожного другого шлуночкового комплексу)
Характеристика порушень при блокаді III ступеня
Третя ступінь прирівнюється до повного атриовентрикулярному блоку. Імпульси з передсердь абсолютно не надходять в шлуночки, тому передсердя і шлуночки серця скорочуються незалежно один від одного в своєму темпі. Як правило, шлуночки збуджуються важче, тому «працюють» більш повільно.
Також, як дві більш легкі ступеня, повна атріовентрикулярна блокада може відбуватися за проксимально розташованих вогнищ або дистальних.
Проксимальна повна блокада викликає ритм шлуночків, що виник в атриовентрикулярном сайті, брадикардія близько 50 в хвилину, шлуночкові комплекси не змінені, скорочення відбуваються синхронно.
Дистальний блок відрізняється зміненими комплексами QRS. Число скорочень уповільнюється до 25-30.
Рідко спостерігається поєднання повної атріовентрикулярної блокади з тріпотінням або фібриляцією передсердь (синдром Фредеріка). На ЕКГ виявляються часті передсердні хвилі на фоні поодиноких шлуночкових скорочень.
Клінічна картина
При блокаді першого ступеня, як правило, пацієнт не пред’являє ніяких специфічних скарг. Змінене самопочуття пов’язане з основним захворюванням. При другого–третього ступеня відбуваються порушення кровообігу компенсаторного і пристосувального характеру: кожне скорочення шлуночків стає за обсягом більше, що призводить до гіпертрофії міокарда. Серцева патологія зазвичай супроводжується рядом симптомів:
- Брадикардія у 30 ударів в хвилину викликає недостатній кровотік у головному мозку, з’являється запаморочення, можлива короткочасна втрата свідомості.
- Пацієнти відчувають рідкісні сильні поштовхи (удари) серця у грудну клітку. Це викликане накладенням ритму скорочень передсердь і шлуночків і формуванням поодиноких повних правильних систол.
- При прослуховуванні серця хворого вони мають характеристику «гарматного пострілу». Під час огляду шиї виявляється різко виражена пульсація вен за рахунок зворотної хвилі крові в яремну вену.
- Для діагностики важливим моментом є відсутність прискорення пульсу після фізичного навантаження, яких-небудь коливань при затримці дихання на глибокому вдиху.
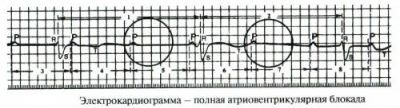
Відстані між предсердными і шлуночковими скороченнями не змінені, але не пов’язані в єдиний комплекс
Якщо блокада викликана запальним процесом або незакінченим рубцюванням, то всі ознаки непостійні.
У пацієнтів з патологічним клімаксом, вегетосудинною дистонією виражений вплив блукаючого нерва. Це з’ясовується проведенням проби з Атропіном. Після підшкірного введення невеликої дози блокада знімається.
Важким проявом повної атріовентрикулярної блокади є синдром Морганьї-Адамса-Стокса, викликаний в половині випадків короткочасної асистолією шлуночків при збереженому тріпотінні передсердь. Інша половина представлена результатом тріпотіння або фібриляцією шлуночків (гіпердинамічна форма).
Лікування
Лікування атріовентрикулярної блокади визначається причинами, що викликали патологію.
Якщо розлад ритму пов’язане з гострим передозуванням препаратів наперстянки:
- терміново відміняють прийом ліків;
- промивання шлунка зазвичай неефективно, через 30 хвилин після прийому більшу дію надає активоване вугілля, який слід давати кілька разів;
- вводиться Антидигоксин і Атропін в ін’єкціях;
- Фенітоїн і Лідокаїн показані при поєднанні блокади з шлуночковими аритміями;
- при відсутності можливості негайного введення Антидигоксина слід знизити концентрацію калію за допомогою внутрішньовенного введення розчину глюкози з інсуліном, прийому всередину іонообмінної смоли Полістиренсульфонату, Гипотиазида;
- з метою усунення ацидозу крапельно вводиться розчин бікарбонату натрію (соди).

Красиве рослина дуже оманливе при включенні в народні рецепти, користуватися безпечно краще готовими препаратами за призначенням лікаря
Необхідно пам’ятати про неефективність методів форсованого діурезу, гемосорбції і гемодіалізу в даному випадку.
При відсутності ефекту і стійкої брадикардії застосовують зовнішню электрокардиостимуляцию. Эндокардиальный вид стимуляції не показаний, оскільки зберігається небезпека приєднання фібриляції шлуночків і смертельного результату.
При зв’язку блокади з підвищеним тонусом блукаючого нерва хорошим ефектом володіють:
- препарати з Атропіном (свічки з беладони, краплі Зеленіна);
- протилежне дію надає Адреналін, Ізадрін.
Для лікування запального вогнища, який перериває проведення імпульсів, застосовуються:
Ще прочитати: Синусова брадикардія у дітей
Синусова брадикардія у дітей
- антибіотики;
- великі дози кортикостероїдних гормонів;
- Гіпотіазид у якості препарату, що виводить калій, рекомендований при супутній гіперкаліємії;
- для зняття місцевого закислення використовуються невеликі дози лужного розчину.
При ішемічної природі блокад використовується повний набір лікарських препаратів для розширення судин, усунення порушеного метаболізму в клітинах, скорочення зони ішемії:
- нітрати швидкого і пролонгованої дії;
- коронаролітики;
- β-адреноблокатори навіть при брадикардії 50 на хвилину.
Розчин Атропіну використовують при загрозі переходу в більш важку ступінь.
При частих нападах Морганьї-Адамса-Стокса проводиться дефібриляція, вирішується питання про встановлення штучного водія ритму.
Серйозні труднощі у лікаря викликає починається серцева недостатність з набряками, нападами задишки на тлі атріовентрикулярної блокади і брадикардії. Найпоширеніше засіб — препарати наперстянки — призначати не можна з-за обважнення типу блокади. У таких випадках вдаються до кардиостимулятору з заданим ритмом. Апарат дозволяє тимчасово вивести пацієнта зі стану серцевої недостатності звичайними засобами.
Лікування при атріовентрикулярних блокадах вимагає обережності і частого контролю за електрокардіографічних змінами. Тому пацієнтам необхідно регулярно приходити на призначене обстеження. Не рекомендується використовувати які-небудь народні засоби.
Відео по темі: