 Зміст:
Зміст:
- МКБ про місце геморагічного васкуліту
- Механізм ураження судин
- Основні причини
- Клінічна класифікація
- Загальні та шкірні симптоми
- Інші симптоми
- Як протікає хвороба у залежності від ступеня активності?
- Як протікає блискавична форма?
- Діагностичні ознаки
- Як проводиться лікування?
- Потрібні народні ліки?
Геморагічний васкуліт має ще назви алергічна пурпура, капіляротоксикоз або, по імені описали авторів, — хвороба Шенлейна-Геноха. Захворювання входить у велику групу васкулітів, запалень судин різного виду і розміру.
Особливість реакції судинної стінки — асептичні умови (відсутність збудника) і чільна роль вираженої алергічної реакції. Хвороба супроводжується підвищеною тромбоутвореннями, порушеною микроциркуляцией крові в тканинах і внутрішніх органах, що призводить до ураження нирок, суглобів, травних органів.
Термін гемороїдальний васкуліт помилковий. Лікар не поставить подібний діагноз. Захворювання не вражає венозну мережу гемороїдального кільця, для цього існують інші причини.
Більш схильні капилляротоксикозу чоловіки до 20-річного віку, діти від 7 до 13 років. Захворюваність в цих групах населення становить від 14 до 24 на 10000.
МКБ про місце геморагічного васкуліту
З міжнародної статистичної класифікації МКБ, хвороба Шенлейна-Геноха (термін «геморагічний васкуліт» застосовується тільки в Росії) включена в розділ «Пурпура та геморагічні стани» під кодом D 69.
Зв’язок з імунними порушеннями підтверджена класом «Хвороб крові з залученням імунних механізмів».
Механізм ураження судин
Головним фактором ураження при геморагічному васкуліті є особливі комплекси, утворені з імунних клітин. Їх називають анафилотоксинами за руйнівні здібності. В нормальних умовах вони розпадаються. У хворої людини комплекси накопичуються і стають антигенами.
Відкладення на внутрішній стінці судин із зміною проникності стає причиною порушення циркуляції крові:
- тромбоцити активуються;
- знижується вміст в плазмі специфічного антитромбіну;
- блокується процес фібринолізу.
В результаті утворюється маса мікротромбів в дрібних судинах на фоні алергічного запалення і зниженою згортання крові.
Основні причини
Причини захворювання точно не встановлені. Прийнято вважати його аутоімунним. Проте виявлений зв’язок з факторами активізації патологічних процесів. До них відносять:
- перенесені вірусні та бактеріальні інфекційні захворювання, особливе значення надається гострим і хронічним запаленням верхніх дихальних шляхів (грип, ГРВІ, тонзиліт, синусити), кору, частих ангін, вітряній віспі, сыпному тифу, стрептококових хвороб;
- травматичні ушкодження шкіри і судин;
- вплив підвищених доз сонячного випромінювання (при тривалому засмагу), коливань температур, радіації;
- алергічні реакції на лікарські препарати (антибіотики частіше, заспокійливі та гіпотензивні засоби);
- щеплення при плановій вакцинації, профілактичне використання імуноглобулінів;
- харчову алергію;
- побутові і професійні отруєння, токсикоінфекцію;
- у дітей – глистяні інвазії;
- реакцію на укус комах;
- перебудову організму при злоякісних і доброякісних пухлинах;
- зміни у жінок при вагітності;
- порушення метаболізму при ендокринних захворюваннях (цукровий діабет);
- генетичну схильність у родині.
Геморагічний васкуліт у дорослих розвивається частіше в літньому віці, при слабкому і порушеному імунітеті.
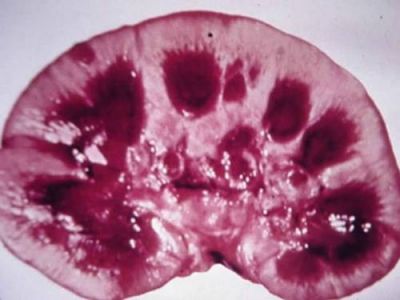
Тромбози ниркової тканини призводять до множинних інфарктів, крововиливів, втрати функції органу
Клінічна класифікація
Клініцисти розрізняють такі форми захворювання:
- просту або шкірну — весь процес обмежений шкірними проявами;
- шкірно-суглобову — крім характерних шкірних висипань є ознаки запалення суглобів;
- шкірно-абдомінальний — на фоні шкірних змін виявляються симптоми порушення функції шлунка і кишечника;
- ниркову — зустрічається рідко, супроводжується ураженням ниркових судин з порушеннями фільтрації і виділення сечі;
- змішану (комбіновану) — мається змінюється симптоматика різних форм.
За типом перебігу хвороби виділяють:
- блискавичну форму — відрізняється бурхливим перебігом, триває кілька днів, виникає у дітей до 5 років;
- гостру — хвороба має раптовий початок і триває до 30 днів;
- підгостру — триває до трьох місяців;
- затяжну — клінічні прояви розтягуються на півроку;
- рецидивуючу — відрізняється повторенням симптомів не менше чотирьох разів на найближчі кілька років;
- хронічну — клінічна картина захворювання триває кілька років з періодичними загостреннями.
Загальні та шкірні симптоми
Симптоми геморагічного васкуліту зазвичай проявляються раптово без продромальній стадії. Наростання клініки відбувається за кілька тижнів. У більшості випадків (особливо у дорослих) піднімається висока температура або підтримується субфебрилітет. Пацієнти відчувають нездужання, слабкість, головний біль. Це початкові ознаки інтоксикації. Діагноз поки неясний, оскільки так протікають багато захворювань.
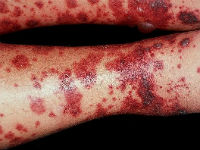
Більш типовою ознакою є різноманітна висип на тілі. Вона може з’явитися на тильній стороні стоп, сідницях, стегнах. Рідше на животі, руках, спині. Зазвичай носить симетричний характер.
Для геморагічного васкуліту шкірні прояви на обличчі, шиї, долоні і підошви стоп нехарактерні. Ця ознака враховується в диференційній діагностиці.
За описом елементи висипу різні:
- яскраво-червоні дрібні пухирі;
- папули, бледнеющие при натисненні;
- можливо розташування червоних папул на слизовій рота і глотки;
- вузлики пурпурного кольору;
- невеликі синці.
Діаметр дрібних елементів висипу доходить до 1 см. Вони тримаються до чотирьох днів, потім бліднуть і зникають. Наступну хвилю шкірних проявів слід очікувати через 7-10 днів.
Початкові прояви найчастіше виглядають у вигляді дрібної петехіальні висипки, локалізуються на гомілках і верхньої частини стоп.
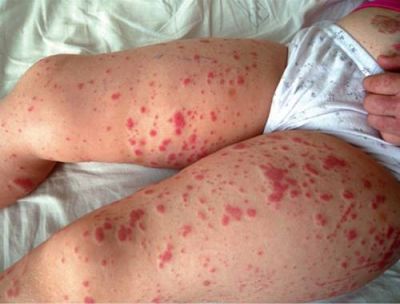
Поступово висипання доходять до стегон і сідниць
Значно рідше в процес втягуються руки, спина і живіт. Одночасно пацієнти відчувають сильний свербіж в зоні висипань, на поверхні голови, що вкрита волоссям, навколо очей.
При огляді відмічається набряклість губ, повік, промежини. Зона висипань болюча при торканні. Після зникнення плям залишаються пігментні плями, під час рецидиву вони дають лущення.
Інші симптоми
Серед симптомів геморагічного васкуліту важливо виділити ураження внутрішніх органів і суглобів.
Виявляються класичні ознаки артриту:
- болючість рухів;
- набряклість;
- почервоніння.
Суглобовий синдром може розвиватися одночасно з шкірними висипаннями або проявляється поступово у 70% пацієнтів, стаючи вираженіша з кожним загостренням. Для дорослих хворих більш характерний, у ¼ пацієнтів передує шкірних висипань, а болі носять мігруючий характер.
По інтенсивності болю можливі варіанти: від помірного дискомфорту при рухах до сильного запалення з подальшим зміною форми за рахунок вираженої набряклості. Деформації суглобів і стійких рухових порушень не виникає. Болі тривають по кілька годин.
З боку органів травлення спостерігаються:
- короткочасні болі в животі переймоподібного характеру (коліки);
- нудота і блювання;
- домішки крові в калових масах у зв’язку з кровоточивістю слизової кишечника.
У дітей виявляється збільшення і болючість пахових лімфовузлів.
Абдомінальний синдром мають 23% хворих дітей. Болі пов’язані з набряком і висипаннями по ходу очеревини. Зазвичай вони не викликають серйозних порушень стільця. Проявляються одночасно з шкірними висипаннями або пізніше, не викликають значного погіршення стану пацієнта, часто виявляються при націленому опитуванні.
Якщо лікування геморагічного васкуліту запізнюється, то у дорослого хворого виникає блювота, діарея з кров’ю як ознаки шлункового і кишкового кровотечі.
Помірні безпечні кровотечі трапляються у половини хворих. Випадки масивної крововтрати виникають у 5 %. Зрідка можливі важкі ускладнення:
- перфорація стінки з розвитком перитоніту;
- інвагінація кишечника.
При ендоскопічному обстеженні у пацієнтів знаходять ознаки геморагічного або ерозивного гастриту, дуоденіту, рідше — іншої локалізації в кишечнику.
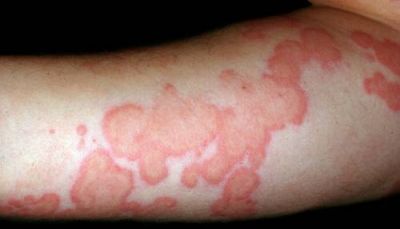
Елементи здатні зливатися і утворювати поширені ділянки багряного кольору
Анемічний синдром викликається зниженням вмісту гемоглобіну, еритроцитів. Він проявляється:
- запамороченням;
- слабкістю;
- шумом у голові;
- непритомними станами;
- мигтінням «мушок» перед очима;
- тахікардією.
Ураження нирок спостерігається у 10-60 % пацієнтів, воно викликає:
- гострий гломерулонефрит аутоімунної природи;
- домішка крові в сечі (еритроцити проходять крізь стінку запалених артеріол).
Зазвичай починається через 1-3 тижні після шкірних висипань. Ізольованою формою зустрічається рідко.
При ураженні дихальних шляхів і часточок легенів пацієнта турбує кашель, задишка. В мокроті може бути домішка крові з-за підвищеної кровоточивості капілярного русла.
З боку серцево-судинної системи відзначаються виражена тахікардія, схильність до аритмій.
Ураження нервової системи відносять до несприятливих наслідків захворювання. Вони викликаються переходом запалення з судин на мозкові оболонки. Тому проявляються симптомами менінгіту, енцефаліту (сильні головні болі, порушення координації, судоми).
Як протікає хвороба у залежності від ступеня активності?
Для вибору правильної терапії геморагічного васкуліту лікаря потрібно знати ступінь активності запальних явищ в судинах. По клініці і найпростішим лабораторних тестів прийнято виділяти 3 ступеня:
- Ступінь I — стан пацієнта задовільний, температура не підвищена або трохи вище 37, є помірні непоширені шкірні висипання, в крові ШОЕ не вище 20 мм/год, інших проявів немає.
- Ступінь II — стан пацієнта середньої важкості, шкірні прояви інтенсивні, температура тіла понад 38 градусів, є ознаки інтоксикації (м’язові і головні болі, слабкість), приєднуються яскраві ознаки суглобового синдрому, абдомінальні та ниркові симптоми виражені помірно. В аналізі крові: лейкоцитоз з еозинофілією і нейтрофилезом, зростає ШОЕ до 40 мм/год, порушується співвідношення білкових фракцій у бік зниження альбумінів.
- Ступінь III — стан пацієнта об’єктивно оцінюється як важкий, тримається постійна висока температура, інтенсивні симптоми інтоксикації. Хворий страждає від одночасного прояви шкірного, суглобового, ниркового та абдомінального синдромів. Можливе ураження головного мозку. В аналізі крові: високий лейкоцитоз за рахунок нейтрофілів, ШОЕ перевищує 40 мм/год, можливо зниження еритроцитів, гемоглобіну і тромбоцитів (приєднання анемического синдрому).
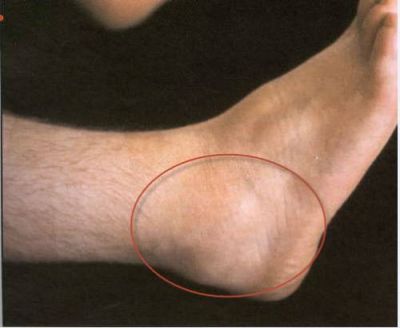
Найчастіше уражаються гомілковостопні і колінні суглоби, рідко — лікті і променезап’ясткові
Як протікає блискавична форма?
Основа патології блискавичної форми визначається гіперергічною реакцією з наступним розвитком гострого некротичного тромбозу і васкуліту.
Патологія частіше вражає малюків 1-го року 2-х років, супроводжує дитячих інфекцій (вітряної віспи, краснухи, скарлатині). Проявляється типовими великими ділянками крововиливів на шкірі, некрозами, ціанотичний великими зливними плямами на кистях, стопах, сідницях, обличчі. Далі розвивається гангрена кистей і стоп, шоковий стан, кома.
Детальніше дізнатися про клінічних проявах хвороби Шенлейна-Геноха у дітей можна тут.
Діагностичні ознаки
Ще радимо почитати: Захворювання периферичних судин
Захворювання периферичних судин
Міжнародне співтовариство ревматологів встановило головні діагностичні ознаки (критерії) хворобу Шенлейна-Геноха, які лежать в основі диференціальної діагностики з іншими васкулітами:
- пурпура — висипання, що підносяться над поверхнею, які можна відчути при пальпації, не мають зв’язку з низьким рівнем тромбоцитів;
- вік пацієнта до 20 років;
- болі в животі, особливо після їжі, ознаки ішемії кишечника, кровотечі;
- результат біопсії — гранулоцити в стінки дрібних судин (артеріол і венул).
Вважається, що, якщо у пацієнта є 2 і більше ознаки, точність діагнозу – 87%.
Як проводиться лікування?
Лікування геморагічного васкуліту починають з рекомендацій лікаря щодо режиму та дієти.
При загостренні необхідний суворий постільний режим. Бажана госпіталізація хворого в стаціонар, оскільки необхідна корекція та підбір медикаментозних засобів. Часто вони вводяться краплинно і внутрішньом’язово.
Поза загострень пацієнтам не слід перебувати на сонці, обмежена фізичне навантаження.
Дієта при геморагічному васкуліті повинна виключати продукти, що викликають алергію і підвищують згортання крові.
Не рекомендується використовувати в харчуванні:
- кава і какао;
- цукерки;
- плоди цитрусових;
- яйця;
- гострі приправи, майонез;
- червоні різновиди ягід;
- смажені і копчені м’ясні, рибні страви.

Шоколад вважається сильним харчовим алергеном
При розвитку абдомінального синдрому хворому призначають харчування внутрішньовенним введенням спеціальних розчинів. Дієтичні страви готують за принципом столу №1 (загострення виразкової хвороби).
Зазвичай геморагічний васкуліт лікує і спостерігає в поліклініці лікар-ревматолог. Використовуються препарати різних груп.
Для профілактики підвищеної згортання призначають:
- дезагреганти (Курантил, Трентал);
- Гепарин (дозу розраховують на вагу пацієнта);
- в якості активатора процесу фібринолізу — нікотинову кислоту в ін’єкціях.
Для зняття запалення застосовують кортикостероїди, можливо поєднання таблеток і внутрішньом’язових ін’єкцій.
Щоб обмежити аутоімунний процес, рідко використовують цитостатики (Азатіоприн, Циклофосфан). Вони призначаються тільки у важких випадках, наприклад, при аутоімунному гломерулонефриті.
Дозування підбирають індивідуально в кожному випадку. Самостійно змінювати або скасовувати не можна.
За показаннями проводять плазмоферез, переливання компонентів крові.
Потрібні народні ліки?
Застосування народних засобів в активну фазу хвороби протипоказано. Хворим рекомендується диспансерне спостереження ревматолога до двох років з моменту останнього рецидиву. При хронічній формі — довічно.
У межрецидивном періоді рекомендується профілактичне лікування будь-яких наявних хронічних вогнищ інфекції: гаймориту та інших синуситів, каріозних зубів, тонзиліту, лямблиозного холециститу, гельмінтозів. При цьому слід пам’ятати, що пацієнтам протипоказані фізіотерапевтичні процедури. Можна використовувати народні засоби без алергізуючої дії для полоскання горла та рота, виведення гельмінтів.

Квіти пижма входять до складу глистогонных зборів
Застосовуються відвари рослин:
- пижма,
- кореня кульбаби,
- полину,
- імбиру,
- оману,
- бадьяна,
- насіння гвоздики.
Сучасні способи терапії дають хороший ефект при шкірних і суглобових проявах. Вдається запобігти важке ураження внутрішніх органів. Для своєчасної діагностики і лікування слід звертатися до лікаря.
