 Зміст:
Зміст:
- Які чинники дозволили об’єднати різні захворювання?
- Причини діатезу та його класифікації
- Що відбувається в тканинах?
- Клінічні прояви
- Діагностика
- Лікування
- Чи можна вилікувати діатез хірургічними методами?
- До яких ускладнень може призвести діатез?
- Як проводиться профілактика?
Геморагічний діатез — це не одне захворювання, а група нозологій, які мають загальні клінічні прояви у вигляді крововиливів і кровотеч. Патологія зустрічається під різними видами у дітей і у дорослих.
Вона може мати неоднакове походження, відрізнятися за течією. Але, як правило, «винуватцем» є судини або порушення згортання крові.
У Міжнародній статистичній класифікації вся група включена в код D69 (від 0 до 9) під об’єднаною назвою «Пурпура та інші явища геморагії».
Які чинники дозволили об’єднати різні захворювання?
Патофізіологічні основи кровоточивості визначаються зацікавленістю структури судин (капілярів, артерій або вен) і злагодженою роботою систем зсідання та звертання.
Здоровий посудину не пропускає еритроцити та інші клітинні елементи через стінку. Але в разі запалення (васкуліт) або застою крові під підвищеним тиском порушується проникність. Судинна стінка може руйнуватися:
- в результаті нестачі вітаміну C (при цинзі), рутина;
- під впливом отруйних речовин в крові (отруєння, хронічна інтоксикація), в тому числі медикаментів;
- при інфекційних захворюваннях, викликаних вірусами (геморагічні гарячки), стрептококом, менінгококом, брюшнотифозным збудником, на тлі загального сепсису;
- аутоаллергическим процесом, що відбувається на базальній мембрані капіляра;
- високою температурою;
- порушенням трофіки через ураження нервової регуляції.
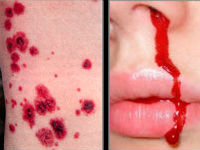
Також ви можете прочитати: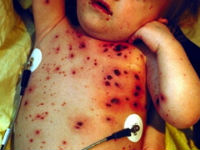 Геморагічний синдром у дітей
Геморагічний синдром у дітей
Іншою стороною геморагічного діатезу є зміни в системі згортання крові і слабка антизгортальна захист. Вони визначаються:
- недоліком факторів, що знаходяться в крові, в самій стінці судини (гемофілія, афибриногенемия);
- порушеним виробництвом тромбоцитів у кістковому мозку, зниженням їх якості і кількості (тромбоцитопатії і тромбоцитопенії).
Є дані про змінені властивості еритроцитів: вони отримують здатність проходити через неушкоджену стінку посудини.
Всі наведені етіологічні фактори сприяють кровоточивості.
Причини діатезу та його класифікації
Причиною діатезу може бути хвороба крові або судин як самостійне захворювання. Тоді патологія розцінюється як первинна.
Якщо геморагічні прояви супроводжують і викликані інфекцією, інтоксикацією, лікарськими препаратами, пухлинами, хворобами серця, то діатез належить до вторинних (симптоматичну). Прояви діатезу у цьому разі серйозно обтяжують перебіг основного захворювання, погіршують його прогноз.
Такий поділ має на меті найбільш точно встановити головний вражаючий фактор і саме проти нього направити лікування.
Існуюча класифікація геморагічних діатезів включає причинно-наслідкові зв’язки патології. Прийнято розрізняти:
В одній сім’ї серед сестер процес носійства геморагічного діатезу типи гемофілії не обов’язковий. Механізм передачі визначається складним поєднанням змін генів.
Враховуючи патофізіологічні варіанти порушень, діатези поділяють наступні варіанти.
Залежні від стінки судини — включають порушення структури, підвищену проникність. Сюди відносяться:
- геморагічна телеангіектазії — розширення дрібних судин незапального характеру, проявляється на шкірі;
- геморагічний васкуліт — запальна реакція ендотелію на антигени (алергічний варіант), авітаміноз, інфекцію, що супроводжується микротромбозом.
Найбільш часта причина — цукровий діабет, ендокринні порушення при тривалому прийомі кортикостероїдів.
Пов’язані з неповноцінністю або порушеним синтезом тромбоцитів (тромбоцитопенічна пурпура, тромбоцитопатії). Спостерігаються при хіміо – і променевій терапії пухлин, хворобах печінки і нирок, вірусної інфекції, аутоімунних захворюваннях.
Вроджені та набуті порушення процесу згортання:
- гемофілії;
- прийом антикоагулянтів і фібринолітична терапія;
- хвороби кишечника, порушують всмоктування необхідних речовин і їхню переробку, синтез вітаміну К;
- системні колагенози;
- авітамінози.
Серед причин особливе місце займає невротична (імітаційна) кровоточивість. Симптом зустрічається у хворих з психічними змінами. Розлади свідомої діяльності призводять до:
- травмування порожнини рота (прикушення мови або щоки), нанесення собі ударів;
- спеціальним прийому великих доз антикоагулянтів, що знижують згортання крові.
Гематоми на тілі можуть бути ознакою садизму, коли хвора людина отримує задоволення від нанесення ушкодження людям і собі. Тому неясні випадки діатезу у дорослих обстежуються в стаціонарних умовах, де пацієнт постійно знаходиться під контролем медичного персоналу. Забезпечення спостереження за хворими є частиною сестринського догляду. Про будь-які відхилення в поведінці медична сестра повинна повідомити лікаря.
Відео про тромбоцитопенічній пурпурі у дітей – одного з видів геморагічних діатезів:
Що відбувається в тканинах?
Поразка тканин визначає тип кровоточивості. Він найбільш повно відображає патогенез основного захворювання. Усього розрізняють 5 типів:
- Гематомний — в тканинах суглобів (усередині порожнини), в м’язах, під шкірою накопичується велика кількість крові, що утворює гематоми, зовні вони як видно синці. Найчастіше зустрічаються після дрібних закритих травм, забоїв, виникають при оперативних втручаннях. Характерний для гемофілій.
- Капілярний — носять мелкоточечный характер, можуть зливатися (екхімози, петехії), виглядають як буро-червоні пухирці, синці, висип. Можуть проявлятися носовими кровотечами, матковими, кровоточать ясна. Рідше супроводжуються масивним шлунково-кишковим крововиливом.
- Змішаний тип — наявні прояви всіх вищеописаних симптомів. Супроводжує передозування антикоагулянтів.
- Пурпурний — дрібні висипання розташовуються симетрично на нижніх кінцівках, зустрічається при геморагічних васкулітах.
- Микроангиоматозный — має тенденцію до повторюваності, пов’язаний з патологією дрібних капілярів.
Капілярна кровотеча з ясен — один з початкових ознак діатезу
Клінічні прояви
Симптоми геморагічного діатезу пов’язані з проявами ознак кровотечі і крововиливи.
Легкий перебіг викликає тільки шкірний висип у вигляді дрібних точок, бульбашок, вузликів, синців. У більш важких випадках:
- крововиливи знаходять в порожнині рота, на губах, в стінці кишечника і шлунка;
- утворюються трофічні виразки;
- кров надходить у внутрішні порожнини (суглоби, плевру, перикард);
- виникають небезпечні ускладнення через здавлення серця, легенів;
- гематоми в суглобовій сумці викликають запалення, розвиток рубцевих контрактур, малорухомість.
Гостра крововтрата без своєчасної компенсації може проявитися геморагічним шоковим станом.
Ознаками діатезу можуть бути:
- носові кровотечі, маткові (метрорагії);
- блювота з домішкою крові;
- пофарбована в червоний колір сеча з-за присутності еритроцитів;
- чорний кал.
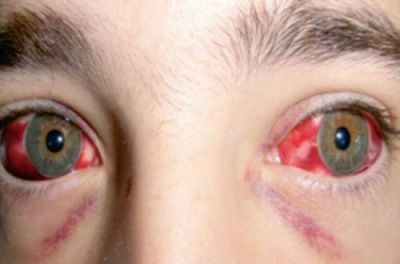
Крововиливи у склеру часто спостерігається при вірусних інфекціях, грипі
Розвивається недокрів’я при тривалих крововтратах. Анемічний синдром проявляється:
- загальною слабкістю і втратою працездатності;
- частими запамороченнями до непритомності;
- скаргами на шум у вухах і мелькають «мушки» перед очима;
- задишкою при ходьбі;
- вираженим серцебиттям навіть при невеликому фізичному навантаженні;
- колючими болями в області серця.
Діагностика
Діагностика при геморагічному діатезі вимагає встановлення точної причини кровоточивості.
З розповіді пацієнта необхідно приділити увагу:
- з’ясування випадків кровотечі у членів сім’ї;
- зв’язку з травмуючими факторами;
- тривалості та інтенсивності проявів;
- наявності контакту з отруйними речовинами (включаючи паління);
- алергічних проявів;
- самовільного прийому лікарських препаратів і використання методів народної медицини.
Наявність хронічного захворювання слід розглядати як можливий провокуючий фактор діатезу.
При огляді лікар спостерігає:
- блідість шкіри, синюшність губ, якщо є анемія;
- різні шкірні висипання;
- синці на різній стадії «відцвітання»;
- припухлість суглобів, болючість;
- порушення форми суглоба і зміна ходи;
- аускультативно можна відзначити постійну тахікардію, при крововиливі в плевральну або перикардіальну порожнину прослуховується змінене дихання, характерні шуми.
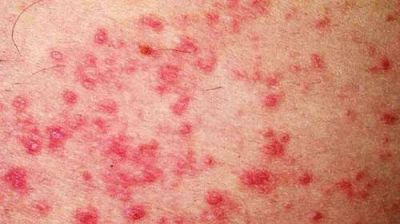
Характер шкірних проявів геморагічного діатезу дуже різноманітний
Лабораторна діагностика виявляє:
- знижене кількість еритроцитів і гемоглобіну, при цьому кольоровий показник залишається нормальним;
- зростання ШОЕ;
- змінена кількість і форму тромбоцитів;
- лейкопенію при вірусних інфекціях і лейкоцитоз, якщо приєднується бактеріальне запалення;
- відхилення біохімічних тестах дозволяє судити про патології печінки і нирок, виявити порушення електролітного балансу;
- у сечі знаходять пройшли через нирковий бар’єр еритроцити, від поодиноких до видимого кровотечі;
- різко змінюються показники згортання (дефіцит певних факторів, протромбіну, фібриногену, подовжується час кровотечі).
Для провокації візуальних ознак на шкірі проводяться прості проби:
При порушеннях, що стосуються судин і тромбоцитів, з’являються крововиливи на шкірі.
У неясних випадках проводять дослідження кісткового мозку, взятого шляхом проколу з грудини. Процедура трепанобиопсии (паркан з клубової кістки мозку, кісткової тканини і окістя) дозволяє з’ясувати стан кровотворення, ступінь участі в патологічних змінах форм-попередників кров’яних клітин.
Лікування
З’ясування причини діатезу підказує способи лікування. У дітей молодшого віку однією з поширених причин є алергічна реакція на харчування. Відміна продукту з подальшим суворим виконанням дієтичних вимог дозволяє обійтися без застосування ліків.
При спадкових діатезах потрібно ліквідація дефіциту певних факторів, без них кровотеча не зупиниться. Для цього використовується свіжозаморожена плазма, тромбоцитарна і еритроцитарна маса. Процес відмивання і заморозки дозволяє максимально зберегти властивості клітин, кількість факторів згортання.
При аутоімунних ураженнях судин використовуються великі дозування кортикостероїдів разом з цитостатиками. Така терапія проводиться довгостроково. Дози поступово знижуються до підтримуючих.
Вітаміни С, К, В12, фолієва кислота потрібні для компенсації крововтрати і відновлення структури судинної стінки.

Якщо під рукою немає губки, можна використовувати тугий тампон, змочений перекисом водню
Для місцевої зупинки кровотечі рекомендуються:
- тампонада рани (носових ходів) гемостатичної губки;
- накладання тугої пов’язки;
- прикладання холоду.
Геморагічний діатез з кровотечами супроводжується втратою заліза, тому в лікуванні пацієнтам призначаються препарати двох – або тривалентного заліза, рекомендується дієта збагачена.
Чи можна вилікувати діатез хірургічними методами?
Способи хірургії в лікуванні діатезу можуть допомогти відновити рухливість суглоба і запобігти його зрощення. Для видалення крові з порожнин застосовують пункції суглоба, плеври, перикарда. Після виведення крові в порожнину вводять кровоспинний препарат, антибіотики. Рання лікувальна фізкультура допомагає попередити нерухомість.
При масивних втрати тромбоцитів і еритроцитів розглядається питання про використання спленектомії (видалення селезінки). Цей орган пов’язаний з утилізацією клітинних елементів. Без селезінки настає накопичення в крові достатнього вмісту клітин і тривала ремісія захворювання.
При необхідності проводиться протезування судин. При виборі хірургічного методу лікування завжди враховується небезпека високої крововтрати від операції.
Так, при гемофілії для ліквідації тугоподвижности можна замінити суглоб на штучний аналог, але невідомо, як поведе себе система згортання при втручанні. Викликати додаткове кровотеча небажано.
До яких ускладнень може призвести діатез?
При відсутності своєчасного лікування геморагічні зміни можуть призвести до серйозних ускладнень. До них відносяться:
- залізодефіцитна анемія;
- зрив імунітету;
- крововилив в мозок або інші органи, а наслідки — паралічі, інша неврологічна патологія;
- при крововиливі в сітчасту оболонку ока можлива сліпота;
- обмеження рухливості суглобів.
Стан внутрішніх органів, уражених різної хронічною патологією, погіршується на тлі анемії. Найбільш угрожаемы для життя хворого:
- перехід анемії у важку форму, коли рівень гемоглобіну падає нижче 70 г/л;
- анемічна кома характеризується високим ступенем гіпоксії клітин мозку, реакцій на подразники, відбувається втрата свідомості, непоправна загибель нейронів.

Генетики порекомендують, необхідно утриматися, або стать дитини може змінити спадкування, в таких випадках намагаються як можна раніше визначити статеві ознаки плоду
Як проводиться профілактика?
Профілактика поділяється на:
- первинну (до ознак хвороби);
- вторинну — дозволяє запобігти ускладнення, загострення, досягти стійкої ремісії.
До первинних заходів відносяться:
- Відвідування парами, які мають в роду ознаки геморагічного діатезу або будь-яких інших захворювань, медичної генетичної консультації, перш ніж вирішувати питання про дитину в сім’ї.
- Зміцнити імунітет можна шляхом загартовування, повноцінне харчування і обов’язкових спортивних занять.
- Слід категорично відмовитися від самолікування ліками, рекомендованими знайомими або рекламою. Сюди ж включаються народні кошти.
Вторинні заходи — це рекомендовані лікуючим лікарем:
- підтримуючі дози ліків;
- вітаміни;
- особливе харчування;
- регулярне контрольне обстеження.
Дотримання рекомендацій лікаря дозволяє уникнути важких ускладнень, знизити ризик кровотечі. Тривалість життя пацієнтів з спадковими захворюваннями з кожним роком зростає і наближається до природного. Визначення ризику повинно розцінюватися як серйозне і невблаганний попередження, не терпить заперечень.
