 Зміст:
Зміст:
- Вплив спадковості і інших факторів
- Про ролі згортання в геморагічних проявах
- Що викликає низьку згортання і кровоточивість?
- Які зміни тромбоцитів впливають на геморагічні прояви?
- Як поразка судин сприяє геморагічних проявів?
- Типи кровоточивості
- Чому виникає геморагічний синдром у новонароджених?
- Діагностика
- Лікування
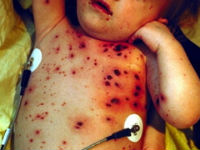
Геморагічний синдром — це не діагноз, а комбінація патологічних симптомів, пов’язаних з порушеною згортанням крові, збільшенням проникності судин, будь-якими структурними і кількісними змінами клітин крові. Підсумком обов’язково повинні бути крововиливи менш або більш важко вираженої форми, від мелкопятністой шкірної висипки до масивного кровотечі.
Зібрати клінічні прояви в одну нозологічну форму Міжнародної статистичної класифікації хвороб (МКБ-10) не вдалося. Вони дуже відрізняються за походженням причини геморагічних проявів. Тому при кодуванні використовують той клас захворювань, який визначено як основний. Наприклад, при геморагічному васкуліті D 69.0 (алергічна пурпура), при синдромі Маллорі-Вейсса K22.6 (разрывно-геморагічний синдром, що відноситься до класу хвороб шлунка і стравоходу).
Види патології класифікують в залежності від клінічних ознак, патогенетичних факторів захворювання.
Вплив спадковості і інших факторів
В залежності від впливу генетичної передачі виділяють геморагічний синдром:
- спадковий — включає тромбоцитопатії, гемофілію А і В, хвороба Віллебранда, телеангіектазії, виявляються у новонароджених або в ранньому дитячому віці;
- набутий — розвивається при синдромі дисемінованого судинного згортання, вторинних тромбоцитопатиях, геморагічному васкуліті, дефіцит білкового метаболізму із змінами вмісту протромбіну.
Серед вторинних проявів особлива увага приділяється впливу ліків на гемостаз пацієнта і фактори згортання крові. Не завжди на користь йдуть призначаються препарати з групи антикоагулянтів, антиагрегантів.
За принципом основних «винуватців» в патогенезі освіти геморагічного синдрому та для складання раціонального плану лікувальних заходів у практичній діяльності лікаря зручніше розглядати патологію у зв’язку з трьома найбільш важливими факторами:
- згортанням крові;
- достатнім числом тромбоцитів;
- станом судинної стінки.
Про ролі згортання в геморагічних проявах
Згортання крові і утворення тромбу з фибринного згустку і клітин — захисна реакція на пошкодження судини. При травмі виникають:
- скорочення пораненого посудини;
- скупчення тромбоцитів у місці травмування;
- стимуляція факторів згортання;
- активація реакції фібринолізу.
Для забезпечення всіх етапів згортання в організмі необхідні:
- протромбін і ферменти, що відповідають за його перетворення в тромбін;
- перехід фібриногену в фібрин;
- участь тканинних факторів згортання при достатній кількості колагену, іонів кальцію і фосфоліпідів;
- налагоджене дію ланцюжка з активації необхідних факторів згортання.
У результаті всіх біохімічних реакцій утворюються щільні нитки фібрину, уплотняющиеся з виділенням сироватки.
Для подальшого утворення тромбу необхідні тромбоцити, оскільки тільки в них міститься необхідний білок (тромбостенин). В умовах тромбоцитопенії (нестачі тромбоцитів) щільний тромб не утворюється, судину, яка кровоточить.
Розчиненням згустку і припиненням згортання в нормі «займається» система фібринолізу. Вона необхідна для запобігання надмірного тромбоутворення, підтримання достатнього рівня мікроциркуляції.
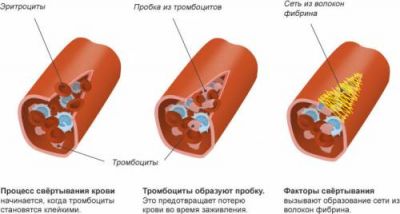
Крім того, в процесі беруть участь природні чинники, які гальмують тромбоутворення (гепарин, антитромбопластин, антитромбін)
Що викликає низьку згортання і кровоточивість?
Процес згортання сповільнюється при:
- нестачі вітаміну К в продуктах харчування (знижується синтез протромбіну);
- тромбоцитопенії;
- захворюваннях печінки, порушують виробництво білків, факторів згортання і необхідних ферментів (наприклад, цироз печінки, гепатити);
- генетичні порушення, що призводять до дефіциту деяких факторів;
- підвищеному вмісті фібринолізин.
Симптом підвищеної кровоточивості можна виявити при уважному розпиті пацієнта. Виявиться, що час від часу в нього виникають носові кровотечі, незрозумілі синці або висип на шкірі, в області суглобів, з’являється кров з ясен, у жінок — рясні менструації.
Для виключення спадкової схильності рекомендується розпитати членів сім’ї.
Патологію згортання називають коагулопатією. До цієї групи геморагічних проявів відносяться:
- гемофілії типу А і В, викликані спадковим відсутністю VIII і IX факторів зсідання, виявляються у новонароджених;
- псевдогемофилия — група дефіцитних станів, що викликають порушення згортання при відсутності білків і ферментів;
- захворювання, при яких геморагічний синдром викликаний надлишком антикоагулянтів.
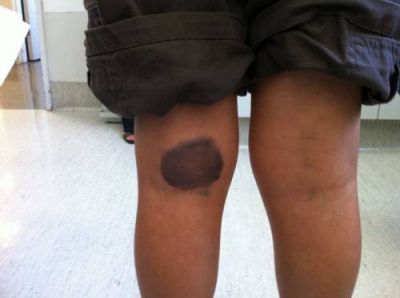
Гематоми при гемофилиях виникають навіть після сидіння на стільці
Особливості клініки:
- відстрочений характер кровотечі (через 2 години після травми);
- неадекватність характером поранення;
- велика тривалість;
- ураження м’язів, суглобів і внутрішніх органів.
Вроджений дефіцит фібриногену, протромбіну помічається у новонародженого з підвищеною кровоточивістю з пуповини.
Які зміни тромбоцитів впливають на геморагічні прояви?
У гематології виділяють 2 типу порушень в системі тромбоцитообразования:
- тромбоцитопенії — зменшення кількості тромбоцитів;
- тромбоцитопатії — порушення функцій тромбоцитів.
Радимо почитати статтю: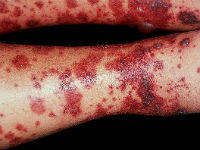 Симптоми геморагічного васкуліту
Симптоми геморагічного васкуліту
У групі тромбоцитопений найбільш поширене захворювання — ідіопатична тромбоцитопенічна пурпура. Можливі як спадкові, так і набуті форми. Частіше зустрічається у дорослих жінок. Діти різної статі хворіють з однаковою частотою. Виявляється при:
- хронічному лимфоцитарном лейкозі;
- лімфогранулематозі;
- бронхіальній астмі;
- аутоімунних захворюваннях (системний червоний вовчак).
У всіх випадках причиною зниження тромбоцитів і геморагічного синдрому є пригнічення паростка мегакаріоцитів в кістковому мозку і руйнування «неякісних» клітин антитілами селезінки або лімфовузлів.
При гетероиммунных тромбоцитопениях антитіла виробляються на чужорідні ліки, антигени вірусів, розпадаються тканини пухлини. Подібні види відрізняються благополучним одужанням після виявлення антигену, припинення контакту з ним або відміни лікарського препарату.
Важче протікає геморагічний синдром у дітей при реакції на вакцину. З тромбоцитопенією пов’язана кровоточивість при ДВЗ-синдромі у відповідь на травматичний шок, масивна кровотеча.
Тромбоцитопатії характеризуються втратою здатності тромбоцитів до склеювання. Патологія зустрічається як у чоловіків, так і у жінок. Найнебезпечнішим вважається крововилив у головний мозок (різновид інсульту). Наслідки більш виражені в жіночому організмі.
Вроджені аномалії будови тромбоцитарного білка виявляються при таких спадкових патологій, як синдроми Бернара-Сульє, Гланцмана, Пірсона-Стоба.
Придбані тромбоцитопатії виникають при:
- захворюваннях крові (гострий і хронічний лейкоз, В12-дефіцитної анемії, маткових кровотечах у жінок при міомі, браку факторів згортання);
- хворобах печінки;
- патології нирок у важкій стадії недостатності;
- масивних переливаннях крові та плазми;
- зниженій функції щитовидної залози (гіпотиреозі);
- негативних проявах або передозуванні лікарських препаратів (група Аспірин, Індометацин, Трентал, Аміназин, Курантил).
Ступінь вираженості геморагічного синдрому індивідуальна у кожного хворого.
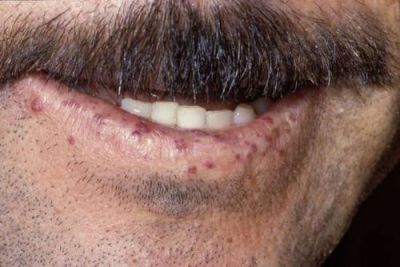
Петехиально-папульозний висип вибірково розташовується на слизовій губ
Як поразка судин сприяє геморагічних проявів?
Поразка стінки дрібних судин викликає порушення проникності для клітин крові. Еритроцити виходять в навколишню тканину. З’являються геморагії на шкірі, у внутрішніх органах, в слизових оболонках ока, шлунка та кишечника, в нирковій тканині, легенях, міокарді.
Подібні прояви можливі при різних вражаючих факторах. Група геморагічних лихоманок (гостре інфекційне захворювання) об’єднується геморагічним синдромом і вірусної природою. Тяжкість змін у внутрішніх органах залежить від імунітету людини.
Геморагічна лихоманка з нирковим синдромом вибірково вражає судини клубочків і порушує фільтрацію первинної сечі. В результаті з’являється функціональна недостатність органу.
Не менш небезпечні наслідки викликають інші інфекційні лихоманки: руйнування печінки, інсульт. До геморагічних проявів додається важка інтоксикація.
Геморагічний васкуліт (хвороба Шенлейна-Геноха) відрізняється імунним механізмом ушкодження судинної стінки, успадковується від батьків. Частіше хворіють діти в дошкільному та молодшому шкільному віці. Проявляється локальними та системними формами:
- шкірної — висип і свербіж на поверхні розгинальних м’язів, сідницях, ногах;
- суглобовий — крововиливи у великі суглоби, набряк, сильний біль;
- абдомінальній — через слизові оболонки кров з судин потрапляє в черевну порожнину, розвивається картина перитоніту;
- мозговий — картина інсульту з вогнищевими неврологічними проявами (парезами, паралічами, судомами), клініка залежить від локалізації вогнища, його близькості до життєво важливих центрів, ускладнення спостерігаються при тяжкому перебігу (повний параліч, зупинка дихання і серця);
- кардіальної — серце збільшується в розмірах, формується рання недостатність кровообігу, гіпотонія.
При хворобі Рандю-Ослера з уражених судин утворюються гемангіоми, які легко травмуються і кровоточать. Виявляються в порожнині рота, на шкірі, на обличчі, губах. Освіти бліднуть при натисканні.
Типи кровоточивості
Виділення в клініці типу кровоточивості необхідно в проведенні діагностики геморагічного синдрому, визначенні його зв’язку з основним захворюванням. Розрізняють наступні.
Гематомний
Зазвичай формується після травм, проявляється поширеними гематоми (синці) у шкірі, м’язах, порожнини суглобів, після них утворюються деформації, контрактури, тугорухомість, патологічні переломи. Кровотечі відрізняються тривалим характером, зв’язком з травмуванням, хірургічним втручанням. Спостерігається при гемофилиях.
Петехиально-плямистий
Проявляється дрібними петехиями, зливаються в плями на шкірі і слизових, несиметричним розташуванням. Утворюються вночі. Великі гематоми виникають рідко, частіше — носові кровотечі з ясен, маткові у жінок, кров у сечі. Не характерно ураження суглобів, післяопераційна кровотеча, однак можливі інсульти. Подібні порушення мікроциркуляції типові для тромбоцитопенічна станів, тромбоцитопатий, нестачі фібриногену та деяких факторів згортання.
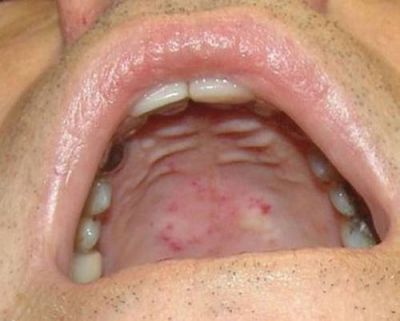
Геморагії можуть утворюватися мовою
Змішаний
Включає симптоми двох вищезазначених типів з переважанням одного з них. Характерний для спадкових порушень згортання, передозуванні антикоагулянтів і фибринолитиков.
Васкулитно-пурпурний
Розвивається при запаленні дрібних судин інфекційної природи та аутоімунному збої системи захисту. Спостерігається при інфекційних геморагічних лихоманках, хвороби Шенлейна-Геноха. Представлений яскравими папульозними висипаннями по всьому тілу, бульбашками, що переходять у скоринки, «цвітуть» різнокаліберними плямами з подальшим лущенням шкіри. При локалізації в очеревині і на слизовій шлунка (кишечника) викликає важкі кровотечі у вигляді кризів. Більш часто переходить в ДВЗ-синдром.
Ангиоматозный
Виникає при різних локалізаціях телеангіоектазій, ангиомах, спадкових численних артеріовенозних шунтів.
Чому виникає геморагічний синдром у новонароджених?
Для періоду новонародженості неможливі будь-які придбані захворювання. Всі геморагічні порушення викликані вродженими змінами судин або системи згортання.
До цього призводить:
- порушення режиму вагітною жінкою (недолік вітамінів в харчуванні, прийом алкоголю, паління);
- застосування під час вагітності знеболюючих ліків, антибіотиків, протитуберкульозних препаратів, антикоагулянтів.
Шкідливі речовини накопичуються в крові майбутньої матері, проникають крізь плацентарний бар’єр і викликають різну патологію плода (кисневу недостатність, порушення кровотворення, недоношеність).
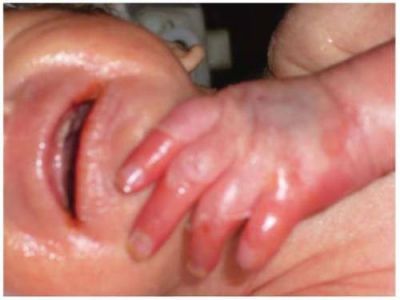
Частіше ознаки геморагічного синдрому проявляються з п’ятого дня життя
Максимально притаманною новонародженим і дітям до року причиною геморагій вважається неадекватне штучне вигодовування, вакцинація.
При лікуванні малюків лікар повинен враховувати схильність до виникнення синдрому мальабсорбції (порушеного всмоктування із кишечнику) під дією антибіотиків та інших ліків.
Діагностика
Діагностика геморагічного синдрому при зовнішніх проявах нескладна. Набагато важче провести диференціацію щодо можливих причин і виявити основну з них.
При крововиливах будь-яких перевіряється аналіз крові та сечі, коагулограма, стійкість плазми до гепарину. У крові можуть виявляти зниження:
- кількості тромбоцитів, еритроцитів,
- гемоглобіну,
- кольорового показника (при утворенні анемії),
- лейкоцитоз або лейкопенію (при аутоімунному процесі),
- білка і фібриногену,
- факторів згортання (до повної відсутності).
Під мікроскопом видно зміни розмірів і форми еритроцитів, тромбоцитів, поява ранніх клітин (мегакаріоцитів), зростання ретикулоцитів.
Змінюються білкові фракції крові, ростуть трансамінази печінки (при порушенні її функції і крововилив у паренхіму), креатинін і залишковий азот (при ураженні нирок).
Збільшується тривалість кровотечі.
При необхідності проводять дослідження пунктату кісткового мозку, де виявляють порушення кровотворення тромбоцитарного паростка з затримкою мегакаріоцитів.
Домішка крові можна виявити в мокроті при кашлі, сечі, блювотних масах, в кале.
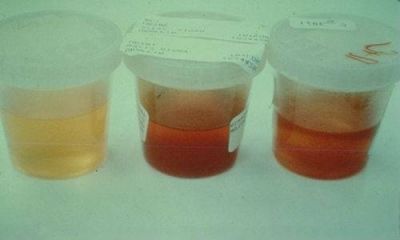
Про підвищений вміст еритроцитів в сечі можна судити по її зовнішньому вигляду
Для діагностики аутоалергічних захворювань застосовуються імунні реакції, засновані на виявленні кількості антитіл у крові пацієнта.
Специфічність бактеріальної або вірусної інфекції підтверджується:
- мікроскопією;
- виділенням культури при посіві на середовище;
- зараженням дослідних тварин;
- дослідженням імунних властивостей крові.
Лікування
Лікування хворого з геморагічним синдромом повинне проводитися в стаціонарі. В домашніх умовах можливо тільки надання невідкладної допомоги при зовнішніх кровотечах. До заходів відносяться:
- прикладання холодного компресу на перенісся, тампонада носових ходів — при кровотечі з носа;
- туге бинтування і прикладання льоду при гематомах і распухании суглобів;
- забезпечення спокою пацієнта;
- виклик «Швидкої допомоги».
Новонародженим вводиться внутрішньом’язово вітамін До
В стаціонарному відділенні пацієнтам призначають введення:
- препаратів, що підсилюють агрегаційні здатності тромбоцитів (амінокапронова кислота, хлористий кальцій, ПАМБА), Дицинон;
- при масивних кровотечах необхідно відшкодування необхідної кількості тромбоцитів і еритроцитів за рахунок переливання свіжої крові і тромбоцитарної маси, кріопреципітату, плазми;
- при гемофілії крапельно вводять концентрат відсутнього фактора згортання;
- при васкуліті необхідні підвищені дозування гормонів протизапальної дії;
- цитостатики показані для зняття надмірної аутоаллергической реакції;
- приєднання ДВЗ-синдрому вимагає введення гепарину, Трентала;
- для виведення шлаків і антитіл використовують гемо – і плазмоферез.
При ураженні нирок з розвитком недостатності рекомендується гемодіаліз.
Для профілактики контрактур суглоба при гемартрозі роблять пункцію і виводять з суглобової сумки кров.
Дітям і дорослим при геморагічному діатезі показані вітаміни, поліпшують структуру судинної стінки: С, Е, А.
Геморагічний синдром достатньо вивчений, але з кожним роком відкриваються все нові факти і пропонуються більш сучасні способи лікування. Від населення вимагається насторожене ставлення до кровоточивості і раптових кровотеч. Своєчасне обстеження допоможе виявити причину і запобігти подальші серйозні порушення.
