Симптоматична артеріальна гіпертензія не є самостійним захворюванням. Це наслідок порушень в роботі органів і систем, які відповідають за регуляцію тиску.
Близько 15% випадків гіпертонії відносяться до симптоматичним.
Головна ознака такого стану — раптове стійке зростання кров’яного тиску, яке важко знизити традиційними методами.
У медичних колах популярно ще одна назва — вторинна артеріальна гіпертензія.
Зміст
- 1 Причини та види симптоматичних артеріальних гіпертензій
- 2 Відмінні риси симптоматичної гіпертонії
- 3 Діагностика патології
- 4 Лікування вторинної артеріальної гіпертонії
- 5 Профілактичні заходи
Причини і види симптоматичних артеріальних гіпертензій
…
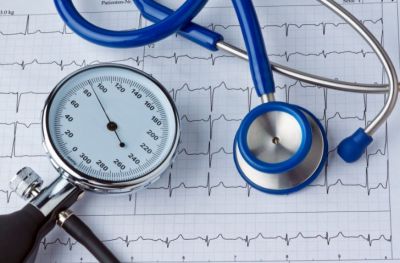
В залежності від захворювань або порушень, що спровокували підвищення тиску, виділяють наступні види патологій:
Нефрогенний. У більшості випадків вторинної гіпертонії її причиною послужили придбані або успадковані патології нирок або прилеглих артерій.
Причому на первинних стадіях захворювання вони не можуть спричинити зростання тиску. Частіше такий стан характерно для важких форм.
Пієлонефрит (інфекція в ниркових баліях) та гломерулонефрит (наслідок частих ангін) — найбільш розповсюджені фактори, що призводять до зростання тиску.
Пухлини, травми, здавлювання нирок, аномалії розвитку, сечокам’яна та інші хвороби не менш небезпечні.
Ендокринні. Такий вид гіпертонії розвивається внаслідок порушень в роботі ендокринної системи та патологій залоз:
- тиреотоксикоз (надмірне виділення в кров гормону тироксину, що спричиняє зростання систолічного тиску при стабільності діастолічного);
- феохромоцитома (новоутворення в наднирниках, тиск підвищується стрибкоподібно або постійно висока);
- синдром Конна (збільшується виробництво гормону альдостерону, що перешкоджає виведенню натрію з організму, внаслідок чого виникає його надлишок в крові);
- синдром Іценко-Кушинга (характерно спотворення пропорцій тіла, коли тулуб і особа поправляються, а кінцівки зберігаються в колишньому вигляді); клімакс (гормональні зміни, які відбуваються при завершенні репродуктивної функції, можуть послужити причиною зростання тиску).
Нейрогенні. Основою для їх появи служать порушення центральної нервової системи (пухлини, травми мозку, ішемія, енцефаліти). Крім підвищення тиску, пацієнт скаржиться на інтенсивні головні болі, рясне слиновиділення, судоми, тахікардію.
Гемодинамічні. Для такого типу симптоматичної гіпертонії притаманне підвищення верхнього (систолічного) показника.
Як правило, причиною служать патології важливих артерій і серця (брадикардія, атеросклероз, порок мітрального клапана, вроджене звуження аорти, серцева недостатність).
Лікарська. Симптоматична гіпертонія може виникати на фоні прийому препаратів, що збільшують тиск (адреноміметики) або впливають на гормональну регуляцію (контрацептиви, глюкокортикоїди).
Також симптоматична артеріальна гіпертонія розвивається внаслідок хімічних отруєнь (свинець, кадмій або талій), хронічних хвороб легенів, надмірної кількості еритроцитів в крові (поліцитемія).
В залежності від тяжкості перебігу симптоматичну гіпертонію поділяють на такі форми:
- Транзиторна. Тиск підвищується періодично на кілька годин або діб і самостійно нормалізується. Це найбільш легка стадія гіпертонії, яку важливо вчасно виявити і усунути.
- Лабільна. Показники тонометра підвищуються після перенесеного стресу або фізичних навантажень. Відрізняється стійкістю, щоб його знизити потрібне лікування. Може бути легка гіпертрофія лівого шлуночка і незначний спазм судин з внутрішньої сторони очного яблука.
- Стабільна. Тиск сталий і для його нормалізації потрібна серйозна терапія з постійним медикаментозним підтримкою. Відзначається сильне збільшення м’язової тканини лівого шлуночка і деформація очних судин.
- Злоякісна. Найнебезпечніша форма гіпертензії з високим ризиком розвитку ускладнень, що представляють загрозу для життя. Тиск підвищується стрімко, діастолічний показник досягає 130 мм рт. ст.
У медицині виділяють окремо кризовою перебіг захворювання, при якому тиск не занадто висока або нормальна, але відбуваються часті гіпертонічні кризи.
Відмінні риси симптоматичної гіпертонії
Якщо гіпертонію легко виявити за допомогою тонометра, то розрізнити її характер — завдання непросте.
Нерідко для цього необхідні ретельні дослідження всього організму (біохімічні, рентгенографічні, радіоізотопні та інші), частина з яких досить болюча.
Своєчасне і точне встановлення діагнозу «симптоматична гіпертензія» до початку руйнівних процесів внутрішніх органів — життєво важливий процес.
Тому шляхом тривалих спостережень вдалося виявити особливі ознаки, за якими можна запідозрити симптоматичну артеріальну гіпертензію:
- Раптовий розвиток та стрімке прогресування гіпертонії.
- Сталий тиск, що рідко знижується традиційними способами.
- Симпато-адреналовые кризи (панічні атаки).
- Вік пацієнта дуже юний (до 20 років) або, навпаки, досить похилий (60 і старше).
- Зростання діастолічного тиску.
Самостійно встановити вірний діагноз неможливо, тільки досвідчений лікар зможе виявити і розрізнити симптоматичну гіпертензію і первинну.
Тому при виникненні ознак підвищення тиску потрібно звернутися за лікарською допомогою.
Діагностика патології
Діагностика симптоматичної гіпертонії проводиться залежно від етимології і включає 3 етапи:
- Вивчення перенесених захворювань.
- Визначення скарг пацієнта.
- Призначення необхідних досліджень і аналізів.
Перенесені раніше або хронічні хвороби пацієнта дають можливість сформулювати діагностичне напрямок.
Нефрогенная гіпертензія. Скарги пацієнта на набряки кінцівок, часте сечовипускання, зміна фізичних характеристик сечі, болі в животі дозволяють зв’язати підвищення тиску з патологічними процесами в нирках.
Якщо спостерігається висока температура – це вказує на інфекцію сечостатевих шляхів або наявність пухлини. Додатково за допомогою пальпації лікар виявляє гідронефроз, гипернефрому або полікістоз нирок.
На підставі поточних даних вже можна сформулювати попередній діагноз. Наступним етапом буде направлення на дослідження, які потрібні для фінального висновку.
Крім загальних аналізів для гіпертоніків, можуть бути призначені такі процедури:
- КТ та УЗД нирок;
- загальне і роздільне вивчення роботи нирок;
- контрастна ангіографія;
- виявлення в крові реніну і ангіотензину;
- кількісна оцінка ступеня бактериоурии;
- добова концентрація білка в сечі.
Нерідко протягом довгих років патології нирок протікають приховано, і виявити їх досить складно. Нефрогенная гіпертензія більш характерна для важких форм ниркових захворювань.
Ендокринна гіпертензія. На етапі попереднього огляду пацієнт скаржиться на гіпертонічні кризи, яким супроводжують прискорене серцебиття, блідість шкіри, пітливість, м’язова тремтіння, головний біль.
Комбінація таких симптомів дозволяє запідозрити у хворого феохромобластому. Для феохромоцитоми характерно присутність непритомності і стабільно високого артеріального тиску.
Якщо пацієнт озвучує скарги на часте сечовипускання вночі, підвищену втомлюваність, загальну слабкість, спрагу – це може вказувати на синдром Конна.
Коли до переліченим ознаками додається висока температура і біль у животі, швидше за все, у нього аденокарцинома наднирника. Збільшена маса тіла, порушення сексуальної сфери поряд з гіпертонією сигналізує про хвороби Іценко–Кушинга.
Підтвердити діагноз можна, якщо спостерігається ще свербіж шкірних покривів, поліурія і спрага у хворого. Після проведення спільних досліджень при ендокринної гіпертензії вірогідні наступні зміни:
- стійка лужна реакція сечі (з-за високої концентрації калію);
- гіперглікемія або гіпокаліємія;
- лейкоцитоз і еритроцитоз.
Подальші більш точні дослідження проводяться за призначенням лікаря в залежності від передбачуваного діагнозу.
Гемодинамічна гіпертензія. Практично всі випадки зростання тиску при такому типі гіпертонії відбуваються на фоні патології серця і великих судин, порушують системний кровотік.
В основному збільшується систолічний показник. На самому початку лікар отримує інформацію у пацієнта про наявність атеросклерозу і його прояви, особливості підвищення тиску (час доби, відчуття), присутності серцевої недостатності або інших захворювань, пов’язаних з великими артеріями або серцем, ефективності медикаментозної терапії.
Часто причиною гемодинамічної гіпертензії атеросклероз різного ступеня тяжкості. Пацієнти скаржаться:
- на відчуття холоду в кінцівках;
- пульс на артеріях рук і ніг знижений.
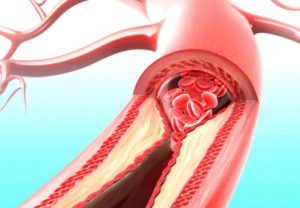 Якщо при аускуляции серця прослуховується виражений систолічний шум — це може вказувати на атеросклероз аорти.
Якщо при аускуляции серця прослуховується виражений систолічний шум — це може вказувати на атеросклероз аорти.
Діагноз «коарктація аорти» лікар запідозрить, коли кров’яний тиск підвищено на верхніх кінцівках і одночасно знижено на нижніх.
При цьому під час огляду виявляється інтенсивне пульсування міжреберних артерій і ослаблення пульсу на периферичних. Клінічна картина підтверджується аускуляторным дослідженням шумів серця.
При атеросклерозі в крові виявляється підвищений рівень холестерину і тригліцеридів (дослідження ліпідного спектру).
Після електро – та ехокардіографічного, рентгологического обстеження серця виявляються його пороки.
Пацієнтам з коарктації аорти перед операцією роблять ангіографію для визначення місцезнаходження та розміру ураженої ділянки.
 Нейрогенна гіпертензія. Пов’язана зі збоями в роботі нервової системи. Разом з скаргами на підвищений тиск пацієнт вказує на сильні головні болі і випадки епілепсії.
Нейрогенна гіпертензія. Пов’язана зі збоями в роботі нервової системи. Разом з скаргами на підвищений тиск пацієнт вказує на сильні головні болі і випадки епілепсії.
Вірогідні раніше отримані травми, енцефаліт, арахноїдит, струси мозку. На первинних етапах захворювань ЦНС характерні симптоми можуть бути відсутніми.
Лише при тривалому перебігу помітні відхилення в поведінці, порушення координації рухів, функціонування органів почуттів. У літніх людей симптоми хвороб ЦНС легко сплутати з церебральним атеросклерозом.
Найбільш важлива задача з допомогою досліджень довести або спростувати наявність пухлини головного мозку. За медичними показаннями призначають наступні методи діагностики:
- електроенцефалографія;
- УЗД і КТ;
- рентгенографія черепа (дозволяє виявити великі пухлини);
- реоенцефалографія.
Вторинна артеріальна гіпертонія може бути як основним симптомом хвороби, так і другорядним (рідко відзначається в діагнозі).
Лікування вторинної артеріальної гіпертонії
Терапія вторинної гіпертонії грунтується на усуненні причин, які призвели до хворобливого стану.
Єдиного алгоритму лікування не існує, в цьому випадку потрібен індивідуальний підхід.
Хірургічне втручання необхідне, якщо підвищення тиску викликано: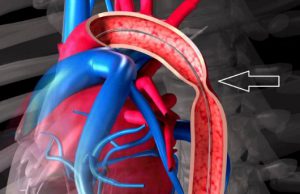
- патологією судин;
- феохромоцитомою;
- коарктації аорти;
- гипернефроидним рак нирок.
У разі аденоми гіпофіза лікування проводять за допомогою лазера, радіо – і рентгенотерапії, в окремих ситуаціях також роблять операцію.
Позитивний результат в усуненні вторинної гіпертонії дає лікування гіпотензивними медикаментами. Найчастіше прописують кілька препаратів різних за дії.
Вони володіють великою кількістю протипоказань і побічних ефектів, тому лікування синтетичними лікарськими засобами повинно проходити тільки під наглядом досвідченого лікаря.
Якщо гіпотензивна терапія виявилася нерезультативна, застосовують периферичні вазодилататори і адреноблокатори.
Симптоматична гіпертонія, викликана ураженням нирок, передбачає використання діуретиків (сечогінних препаратів) в комплексі з інгібіторами АПФ.
Частіше комбіноване медикаментозне лікування дає позитивний результат, якщо пацієнт страждає стабільною (зокрема, діастолічної) гіпертонією будь-якого походження.
 При лікуванні недуги слід враховувати вікові особливості хворого. Людям похилого віку з тривалої і стабільної гіпертонією не варто знижувати тиск занадто різко.
При лікуванні недуги слід враховувати вікові особливості хворого. Людям похилого віку з тривалої і стабільної гіпертонією не варто знижувати тиск занадто різко.
Це нерідко призводить до погіршення коронарного, церебрального та ниркового кровотоку.
У деяких випадках можливе використання незначної кількості кордіаміну і кофеїну для тонусу судин мозку і стимуляції нервових імпульсів. Краще застосовувати їх вранці, коли тиск найбільш низьке.
Профілактичні заходи
Профілактика симптоматичної гіпертонії полягає у веденні активного здорового способу життя і правильному харчуванні.
 Головна мета при цьому — знизити ризик розвитку захворювань, яким супроводжує підвищення тиску. Важливо своєчасне лікування хронічних хвороб та гострих інфекцій.
Головна мета при цьому — знизити ризик розвитку захворювань, яким супроводжує підвищення тиску. Важливо своєчасне лікування хронічних хвороб та гострих інфекцій.
Особливо корисні систематичні фізичні тренування. Адже у людини, що веде малорухливий спосіб життя, погіршується обмін речовин, слабшають м’язи, з’являється застій крові в органах малого тазу і кінцівках. Внаслідок чого підвищується ризик виникнення серцево-судинних захворювань.
Однією з перших рекомендацій з профілактики підвищеного тиску та інших хвороб є оптимізація праці і відпочинку.
Негативно позначаються на здоров’ї:
- важкі умови роботи;
- відсутність відпустки;
- нічні зміни;
- стресові ситуації.
Перевтома знижує захисні сили організму, і він більше піддається впливу патогенних факторів.
Щоб не втратити працездатність взагалі, слід:
- повноцінно відпочивати;
- займатися спортом;
- проводити багато часу на свіжому повітрі;
- відмовитися від шкідливих звичок (ризик виникнення гіпертонії у питущих людей в 3 рази вище).
