 Зміст:
Зміст:
- Чим викликане захворювання?
- Клінічні форми
- Діагностика
- Від яких хвороб слід відрізняти геморагічний васкуліт?
- Ускладнення в дитячому віці
- Лікувальний режим і особливості харчування
- Медикаментозне лікування
- Що робити в період одужання?
- Прогноз
З усіх видів васкулітів геморагічний у дітей розвивається набагато частіше, ніж у дорослих. Педіатри включають це захворювання в групу діатезів. Інша назва патології, більш прийняте за кордоном, — хвороба Шенлейна-Геноха.
Частіше хворіють хлопчики дошкільного та молодшого шкільного віку. Поширеність — близько 25 випадків на 10000 дітей. Суть патології — запалення і руйнування стінок дрібних судин, утворення в них безлічі мікротромбів з порушенням кровообігу у внутрішніх органах.
Геморагічний васкуліт у дітей вражає шкіру, слизові оболонки, суглоби, ниркову і легеневу тканину. Вважається, що хвороба викликає зрив імунітету з утворенням антитіл до власних клітин. Вони осідають на стінках судин і порушують проникність. Через запалену стінку тканини виходять еритроцити, плазма. Тому шкірні висипання можуть кровоточити.
Чим викликане захворювання?
Причини геморагічного васкуліту у дітей і у дорослих остаточно нез’ясовані. Встановлено зв’язок з поширеними інфекційними захворюваннями, викликаними вірусами і бактеріями. До них відносяться:
- грип та ГРВІ,
- вітряна віспа,
- кір,
- скарлатина,
- ангіна.
Симптоми геморагічних висипів з’являються через одну-три тижні після інфікування, коли лікування основної хвороби закінчено.
Сильним аллергизирующим дією володіють гельмінти. При туберкульозної інтоксикації можливе утворення капилляротоксических білкових комплексів. У дітей особливе значення надається харчових алергенів.
Провокуючими факторами вважають:
- переохолодження або різку зміну температури середовища;
- перенесені травми;
- побічна дія ліків, непереносимість будь-яких компонентів;
- домашню або харчову алергію (пил, пух тварини, гострі запахи, памперси);
- профілактичну вакцинацію.
Клінічні форми
За основними клінічними формами прояву об’єднуються у синдроми. Вони складаються з найбільш частих симптомів ураження. Можуть комбінуватися і виявлятися з більшою або меншою інтенсивністю.
Ураження шкіри
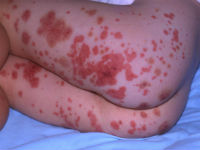
У дитини на руках, ногах, сідницях, животі і грудях з’являється дрібноточковий висип, рідше бульбашки. Для дітей не характерна сувора симетричність і початок зі стоп і гомілок.
Якщо хвороба приймає важкий характер, шкірні елементи перетворюються в ділянки некрозу, покриваються корочками. В стадії одужання вони лущаться і залишають на своєму місці пігментні плями. Шкіра в зоні висипань набрякла. Дитина відчуває сильний свербіж.
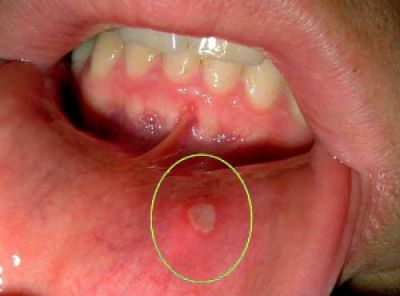
Можливі висипання на слизовій оболонці щік, на губах, в глибині глотки і на м’якому небі
При огляді горла у дитини видно множинні ділянки крововиливів яскраво-червоного або темного кольору. Вони злегка піднімаються над слизовою, деякі елементи кровоточать.
Суглобовий синдром
Ураження суглобів у дитини виникає одночасно з шкірою або через кілька годин (днів) після нього. Артрит триває недовго. Викликає неінтенсивні болі в колінах, гомілковоступневих, рідше в ліктьових суглобах. Деформації та обмеження рухів не відбувається.
Кожна хвиля висипань приносить повторні симптоми у вигляді невеликої припухлості і болю в суглобах.
Абдомінальний синдром
Поразка травних органів є у ¾ дітей з геморагічним васкулітом. Якщо болі в животі з’являються до шкірних симптомів, то діагноз поставити надзвичайно складно.
Абдомінальний синдром при васкуліті утворюється за рахунок крововиливів у кишкову стінку і брижі. При просяканні кров’ю стінки кишечника і його слизової оболонки можлива поява кровотеч. Вони виражаються в блювання з кров’ю та в наявності домішок в калових масах.
Масивні кровотечі виникають рідко. У діагностиці більш важливо відрізнити абдомінальний форми геморагічного васкуліту у дитини від гострого апендициту, кишкової непрохідності, проривної виразки, перекрута кісти яєчника у дівчаток. Адже поразка судин, дійсно, може викликати додаткову патологію.
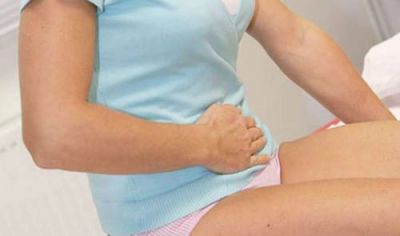
Дитина скаржиться на сильні переймоподібні болі в животі, без конкретної локалізації, зазвичай пов’язані з прийомом їжі, рідше носять постійний характер
Рідкісні форми
До рідкісних проявів у дітей відносять ниркову, легеневу та церебральну форми. Вони проявляються виявленням білка та еритроцитів в сечі, кашлем з «іржавою» мокротою, задишкою, головними болями і судомами, схожими з менінгітом.
Детальніше про шкірних елементах висипки, формах захворювання, критерії активності можна дізнатися з цієї статті.
Діагностика
У діагностиці геморагічного васкуліту максимальна увага приділяється симптомів хвороби. Лабораторні та інструментальні методи показують відхилення лише при тяжкому перебігу захворювання.
В аналізі крові — помірний лейкоцитоз за рахунок зростання нейтрофілів, еозинофілів, підвищення тромбоцитів і ШОЕ. Без кишкової кровотечі кількість еритроцитів і гемоглобін не змінюються.
Показники коагулограми показують схильність до підвищення згортання. Більш виражена — при тяжкому перебігу. Визначення необхідно в ході терапії для підбору дози антикоагулянтів.
У сечі можливі минущі зміни у вигляді білка і одиничних еритроцитів.
У діагностиці важливо визначити стан імунітету. Для цього проводяться аналізи на С-реактивний білок, кріоглобуліни та інші тести.
При неясному діагнозі призначаються:
- рентгенографія грудної клітки — для виявлення ділянок запалення в легеневої тканини;
- УЗД органів черевної порожнини — у випадку ознак абдомінального синдрому;
- динамічна нефросцинтиграфия — для відмінності ниркового синдрому від вроджених аномалій у дітей;
- складності в діагностиці та відсутність результативного лікування можуть потребувати проведення біопсії шкірних висипань і внутрішніх органів.
Від яких хвороб слід відрізняти геморагічний васкуліт?
Диференціальну діагностику хвороби Шенлейна-Геноха обов’язково проводять із захворюваннями, які супроводжуються такими ж шкірними проявами (геморагічної пурпурою), суглобовим і нирковим синдромом:
- серед інфекційних хвороб слід виключити зараження менінгококами, септичний ендокардит;
- проводиться перевірка на ревматичні захворювання (системний червоний вовчак).
Виключаються:
- хвороби крові з розростанням лімфатичного паростка;
- тромбоцитопенічна пурпура;
- пухлини;
- гепатити.
Ускладнення в дитячому віці
Геморагічний васкуліт у дитячому віці найчастіше протікає благополучно і закінчується після проведення курсового лікування. Ускладнення виявляються при важкому перебігу. Можливі:
- перфорація кишкової стінки (розрив) з виходом вмісту в черевну порожнину та розвитком перитоніту;
- інвагінація кишкових петель;
- шлункова або кишкова кровотеча;
- гостра анемія як наслідок крововтрати.
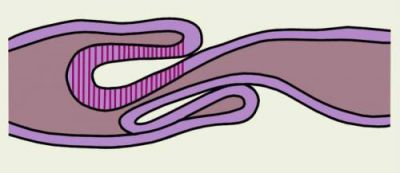
На схемі показана інвагінація кишечника з загином одній петлі на територію іншої, при цьому внутрішня петля здавлюється, що призводить до її гангрени
Лікувальний режим і особливості харчування
Лікування дитини з геморагічним васкулітом необхідно починати в умовах стаціонару. Зазвичай пропонується тритижневий постільний режим з подальшим розширенням.
В комплексну терапію обов’язково входить сувора дієта. З харчування виключаються:
- кава, какао, продукти, що їх містять (всі види шоколаду);
- плоди цитрусових дерев (апельсини, лимони, мандарини, грейпфрути);
- свіжі ягоди;
- горіхи;
- цукерки і солодощі;
- здобне тісто;
- яйця;
- консервовані продукти.
М’ясні і рибні страви готують тільки у вареному вигляді. Не допускаються гострі і солоні приправи, мариновані овочі.
При підозрі на абдомінальний синдром призначається щадна напіврідка дієта, як при виразковій хворобі (стіл №1). Якщо виявлено ураження нирок, то застосовується дієтичний стіл №7.

При ранньому порушення постільної режиму можливе повторення висипань (ортостатична пурпура)
Медикаментозне лікування
Всі медикаменти при лікуванні дитини з геморагічним васкулітом застосовують дуже обережно з урахуванням індивідуальної чутливості. Дози ліків розраховуються по масі дитини індивідуально. Не рекомендуються:
- антибіотики,
- сульфаніламіди,
- препарати кальцію,
- аскорбінова кислота.
Лікувальний процес повинен протистояти механізмів ураження.
Для виведення з кишечника токсинів і шлаків застосовуються ліки з сорбуючі ефектом (ентеросорбенти):
Ще почитати: Тромбоцити в нормі у дітей
Тромбоцити в нормі у дітей
- Тиоверол,
- Поліфепан,
- Нутриклінз.
Їх призначають на строк від одного до трьох місяців.
Антиагреганти кошти — запобігають тромбоутворенню, покращують мікроциркуляцію. Використовуються:
- Курантил,
- Аспірин,
- Тиклопедин.
Тривалість курсу залежить від повного купірування пурпури. Реополіглюкін, Реомакродекс — розчини для внутрішньовенного введення, покращують в’язкість крові.
Гепарин — основний антикоагулянт, що пригнічує фактори згортання крові.
Антигістамінні препарати спрямовані на придушення харчової і лікарської алергії. Препарати вибору:
- Тавегіл,
- Терфен,
- Діазолін,
- Фенкарол.
Антибактеріальне лікування призначається при:
- активної інфекції, можливо послужила причиною васкуліту;
- у стадії загострення хронічних запальних вогнищ;
- явному гломерулонефриті;
- наполегливому перебігу пурпури.
У таких випадках виправдане застосування антибіотиків класу макролідів:
- Сумамеда.
- Клацида.
Глюкокортикоїди — гормональні протизапальні препарати для пригнічення запальної реакції. Призначаються у важкому стані і середньої тяжкості.
При хвилеподібному перебігу геморагічного васкуліту у лікуванні використовують додаткові кошти з метою стабілізації запалення.
Нестероїдні протизапальні препарати мають здатність пригнічувати ряд ферментів, сприяють синтезу необхідних простагландинів, збільшують рухливість нейтрофілів. Використовується Ортофен, його не слід поєднувати з Аспірином. Плаквеніл перешкоджає сенсибілізації клітинних мембран.
Група цитостатиків застосовується, якщо:
- є протипоказання до призначення гормональної терапії;
- незважаючи на лікування, нефрит прогресує або рецидивує;
- проведена терапія неефективна.
В терапії дітей використовують найменш важкий препарат — Азатіоприн.
Вітамінні засоби (вітамін Е, Вітамін а, Рутин), підсилюють інші ліки, що стимулюють захист, виводять шлаки.
Що робити в період одужання?
Лікування в період реабілітації спрямована на попередження рецидивів, переходу в хронічну форму. Дитині необхідно:
- дотримуватися дієтичні вимоги протягом року;
- виявити і пролікувати хронічні вогнища інфекції;
- стежити за можливим переохолодженням;
- берегтися від зараження вірусними інфекціями;
- не дозволяти засмагати на сонці.
Обов’язкова санація зубів
Диспансерне спостереження здійснює ревматолог в найближчі 3-5 років. У цей період протипоказані щеплення.
При ушкодженні нирок і кишечника слід дотримуватися спеціальні дієти до повного відновлення.
Прогноз
У дітей частіше протікає геморагічний васкуліт у гострій формі. Симптоми через 1 – 1,5 місяця зникають в 75% випадків. У ¼ відбувається ураження нирок з подальшим переходом в хронічне запалення.
Несприятливий прогноз очікує випадки швидкого прогресування ниркової патології з розвитком недостатності. Смертельний результат від шлункового або кишкового кровотечі, перитоніт — рідкісний випадок.
Сучасні можливості медицини достатні для лікування дітей. Всі симптоми повинні оцінюватися батьками. Їх прояв — обов’язкове показання до позачергового звернення до педіатра.
