У сучасному світі все частіше зустрічаються люди з порушенням процесів ліпідного обміну. Міжнародна класифікація хвороб 10-го перегляду виділяє декілька типів подібних порушень. Окремо у цій класифікації за кодом Е78.0 виділені порушення метаболізму і харчування, які розглядають як розлад функцій обміну, але не характеризують як захворювання – гіперхолестеринемія.
Загальні уявлення
Холестерин є органічною сполукою, природним жирним спиртом, який знаходиться в мембранах клітин практично всіх живих організмів, за винятком прокаріотів і грибів. Він не розчиняється у воді, але розчиняється під дією жирів і органічних розчинників. Значну частину холестерину (майже 80%) організм людини виробляє самостійно в таких органах, як кишечник, печінка, нирки, надниркові залози і статеві залози. Решта 20% від загального обсягу холестерину надходять у кров ззовні в результаті засвоєння продуктів харчування.
Гіперхолестеринемія – це сприяючий чинник розвитку в організмі серцево – судинних захворювань і атеросклерозу, що характеризується підвищенням лабораторних показників рівня вмісту в крові холестерину вище норми.
[bsa_pro_ad_space id=17]
Починаючи з середини минулого століття в медичних колах, а звідти і в усьому суспільстві розгорнулася справжня «кампанія» проти холестерину. Практично кожен четвертий житель планети був упевнений в тому, що необхідно докладати всіх зусиль, щоб максимально знизити його вміст у крові, тим самим запобігши у себе розвиток атеросклерозу. Тим сильніше зміцнювалася ця думка у середньостатистичного обивателя, коли цю ідею підхопили керівники фармацевтичних компаній і провідні дієтологи, зумівши отримати величезні прибутки на рекламі медикаментів та усіляких дієт, що призводять до зниження рівня холестерину в крові.
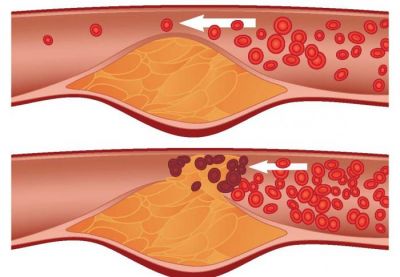
Однак останні дослідження в цій області отримали зовсім протилежні результати. Так, було доведено, що ушкодження стінки судин з подальшим утворенням атеросклеротичного плями відбувається в результаті діяльності вірусів.
 Холестеринові фракції
Холестеринові фракції
Більш того, вже достеменно відомо, що низькі показники вмісту холестерину фракцій в організмі має вкрай негативні наслідки для здоров’я людини. Так, холестерин в крові бере участь у будівництві та гарантує цілісність клітинних мембран в досить широкому діапазоні температур. Він потрібний для синтезу вітаміну D, а також вироблення і статевих стероїдних гормонів. Низька концентрація холестерину в крові є одним з провокуючих чинників у розвитку злоякісних новоутворень, стає причиною розладу сексуальних функцій у людей, формування агресивної та суїцидальної поведінки. Крім того, йому відводиться значне місце в профілактиці порушень процесів пам’яті і розвитку хвороби Паркінсона.
Холестерин так само, як і тригліцериди і фосфоліпіди, відноситься до групи ліпідів крові. Приблизно 700 – 1000 мг холестерину утворюється безпосередньо в організмі людини, і тільки 300 – 500 мг надходить ззовні разом з їжею. Синтезується він клітинами практично всіх органів і тканин, але головним ендогенним джерелом холестерину служить печінка (80%), тонкий кишечник (10%) і клітини шкіри (5%).
Розвиток гіперхолестеринемії
Клінічними дослідженнями було виявлено три причини гіперхолестеринемії у людей:
Слід зазначити, що на сьогоднішній день підвищений вміст холестерину в крові можна виявити практично у кожного третього жителя планети, які страждають на цукровий діабет.
Форми і їх відмінності
В залежності від діючих причин гіперхолестеринемії, що провокують розвиток у людини гіперхолестеринемії, сьогодні розрізняють три основних форми даного порушення:
- первинна;
- вторинна;
- аліментарна.
Первинна гіперхолестеринемія розвивається в результаті генетичних порушень.
Виділяють наступні причини виникнення гіперхолестеринемії:
Первинний тип гіперхолестеринемії передається у спадок від батьків, в генотипі яких є мутований ген. У разі отримання дефектного гена від обох з батьків йдеться про гомозиготному типі спадкування. Однак частота розповсюдження його серед населення вкрай рідкісна – 1:1 000 000. Частіше зустрічається гетерозиготний тип успадкування, який передається дитині тільки від одного з батьків.
Сімейний тип успадкування
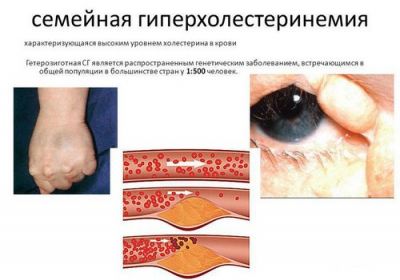
Інша назва розлади жирового обміну, спровокованого генетичними факторами, сімейна гіперхолестеринемія. При цьому тип успадкування гіперхолестеринемії визначає відмінності в клінічній картині даних порушень.
 Клінічна картина сімейної гіперхолестеринемії
Клінічна картина сімейної гіперхолестеринемії
Так, у людей з гетерозиготною типом успадкування частина генів залишається нормальною, тому у них це відбивається тільки на інтенсивності процесів засвоєння і виділення холестерину.
При гомозиготному типі успадкування у людини спостерігаються всі види описаних вище порушень ліпідного обміну. При цьому порушення в першу чергу зачіпають клітини печінки, внаслідок чого вони втрачають здатність засвоювати жири, а також посилюють синтез ліпідів. Все це призводить до накопичення холестерину в плазмі крові.
Крім того, цей тип успадкування проявляється не лише лабораторно, але і фенотипічно:
- в сухожиллях (в першу чергу, в ахілловом) і м’язах – разгибателях кінцівок утворюються холестеринові скупчення у вигляді горбистих утворень (ксантомы);
- на повіках з’являються ксантелазми – плями жовтого та помаранчевого кольору, які також є підшкірними накопиченнями холестерину;
- уздовж периферичного краю рогівки ока з’являється сенильная дуга – смужка сірого кольору (також відома, як рогівкова арка).
Сімейна гіперхолестеринемія — єдиний вид порушення, який може бути діагностований навіть у дитячому віці. Крім того, вона провокує розвиток «молодих» інфарктів міокарда, при яких середній вік прояви серцевої патології молодше 30 років.
Вторинна гіперхолестеринемія розвивається на тлі хронічних захворювань і нездорового способу життя. До причин можна віднести такі захворювання, як гіпотиреоз, цукровий діабет, хвороби печінки і нирок, а також хронічний алкоголізм.
Аліментарна гіперхолестеринемія виникає внаслідок незбалансованого харчування і підрозділяється на скороминущу форму (спостерігається після одиничного переїдання жирної їжі) і постійну (при щоденному споживанні надлишку жирів тваринного походження).
Симптоми гіперхолестеринемії
Підступність цього обмінного порушення полягає в тому, що яскраво виражені симптоми гіперхолестеринемії фактично відсутні. На початкових етапах її формування людина нічого не відчуває і продовжує вести звичний спосіб життя. Лише по мірі наростання вмісту холестерину в крові, коли порушення переходить вже в запущену форму, у людини з’являються ксантомы, ксантелазми і рогівкова арка.
Але найчастіше гіперхолестеринемію можна виявити завдяки прояву її вторинних ознак, що виявляються у розвитку атеросклеротичних змін в судинах, захворювань серця, інсультів.
 Ризик розвитку серцево-судинних захворювань
Ризик розвитку серцево-судинних захворювань
Норма показників
Норма показників біохімічного аналізу крові здорової людини є:
- загальний холестерин – не вище 5,2 ммоль/л
- холестерин низкоплотных ліпопротеїнів – у чоловіків 2,1 – 4,8 ммоль/л, у жінок 1,9 – 4,5 ммоль/л
- холестерин високощільних ліпопротеїнів – у чоловіків 0,8 – 1,6 ммоль/л, у жінок 0,9 – 2,3 ммоль/л
- тригліцериди – менше 2,0 ммоль/л.
Діагностичні дослідження
Для діагностики гіперхолестеринемії потрібно провести спеціальне лабораторне обстеження – ліпідограму, яка дає можливість проаналізувати вміст в крові холестерину, ліпопротеїнів різної щільності (низької, дуже низької і високої) і тригліцеридів. Визначити у пацієнта ризик утворення атеросклеротичних бляшок можна за допомогою визначення коефіцієнта, який отримують в результаті ділення суми показників холестерину, ЛОНП, ЛПНЩ і тригліцеридів на зміст ЛВП. Коефіцієнт 3 і більше свідчить про підвищений ризик.
Як здавати аналіз
Фахівці тривалий час сперечалися на тему, як доцільніше здавати аналіз крові для визначення ліпідограми – строго натщесерце або після прийому їжі.
На сьогоднішній день розроблена наступна схема проведення аналізу на гіперхолестеринемію:
- спочатку кров треба здавати без попередньої підготовки, не голодувати, оскільки більш важливо оцінити стан рівня холестерину протягом дня;
- при виявленні в аналізах підвищення рівня вмісту тригліцеридів понад 5 ммоль/л, аналіз проводять повторно, вже на голодний шлунок;
- якщо показники в результатах аналізу значно перевищують нормальний рівень, їх слід піддати спеціальній маркуванні, щоб акцентувати на них увагу лікаря.
На даний момент вже практично доведено, що суттєвої різниці в результатах аналізу при здачі крові натще і після вживання звичної їжі не існує. Проте все ж таки слід утриматися від вживання надмірно жирної їжі напередодні обстеження.
Для діагностування сімейної гіперхолестеринемії доцільно обстеження всіх членів сім’ї в генетичній лабораторії.
Так як вже доведено вірусне вплив на розвиток атеросклерозу, для підтвердження вторинної гіперхолестеринемії необхідно імунологічне дослідження для виявлення специфічних антитіл до цитомегаловірусу і хламідій. З цієї ж причини для діагностування даного типу обмінних порушень здійснюють лабораторне дослідження показників цукру, креатиніну, загального білка. Також призначають лабораторне обстеження на вміст гормонів щитовидної залози.
 Показано обстеження всіх членів сім’ї
Показано обстеження всіх членів сім’ї
Профілактика порушень холестеринових
Лікування гіперхолестеринемії передбачає використання двох підходів до даного питання – немедикаментозного і із застосуванням лікарських засобів. Вибір кожного з них залежить від типу і ступеня обмінних порушень в організмі людини, а також ризику розвитку патологій серця і судин.
В першу чергу після постановки діагнозу необхідно щільно підійти до питання корекції ваги. Під контролем фахівця слід підібрати оптимальну фізичну навантаження для пацієнта, враховуючи його вік і наявність супутніх захворювань. Оскільки на співвідношення липопротеиновых сполук істотно впливає нікотин, рекомендується кинути палити або хоча б максимально знизити кількість викурених за день сигарет. Також потрібно розробити певний раціон харчування і намагатися дотримувати його протягом мінімум півроку.
Для підвищення фізичної активності можна зайнятися будь-яким активному видом спорту — це може бути і звичайна ранкова пробіжка навколо будинку, і заняття плаванням в басейні або відкритих водоймищах, їзда на велосипеді, лижний спорт. Багато починають ходити в спортзал, записуються на заняття йогою, фітнесом, аеробікою.
Рекомендована дієта
Дієта при гіперхолестеринемії передбачає категоричне виключення вживання алкогольних напоїв, наказує обмеження споживання жирів тваринного походження. У зв’язку з цим з меню слід викреслити продукти, такі як свиняче сало, м’ясні напівфабрикати промислового виробництва, молочну продукцію з підвищеним відсотком жирності, кондитерські вироби з масляними кремами у складі, жирне м’ясо. Перевагу потрібно віддати свіжим фруктам і овочам, каш (крім вівсяної і манної), хліба грубого помелу, твердим сортам сирів, м’яса птиці, ввести в щоденний раціон морепродукти.
 Харчування для зниження холестерину
Харчування для зниження холестерину
Поєднання фізичних навантажень і адекватної дієти дозволяє знизити рівень холестерину в крові до 15%. Слід пам’ятати, що зменшення його рівня лише на 1% дозволяє на 2% знизити ризик розвитку хвороб серця і судин.
Методи лікування
Якщо ж корекція звичного укладу життя не приносить бажаного результату, вдаються до медикаментозного методу лікування.
Існує кілька видів противохолестериновых лікарських препаратів:
- Статини. Найбільш поширена група ліків, яку призначають для корекції лабораторних показників. Дуже високоефективні, практично не мають побічних ефектів, тому їх можна застосовувати досить тривалий час. Дана група препаратів допомагає значно зменшити ризик розвитку інфаркту та інсульту, дуже часто лікарі призначають їх для профілактики повторних інфарктів. Проте приймати їх необхідно під суворим контролем біохімічних аналізів крові, які слід проводити регулярно, щоб припинити прийом ліків відразу ж, як рівень холестерину прийде в норму. Протипоказаннями призначення цієї групи лікарських препаратів служать захворювання печінки, а також некротична форма інфаркту. Говорячи про побічні дії, слід зазначити можливе підвищення агресивності і зниження ефекту вакцинації від грипу.
- Фібрати. Можна приймати одночасно зі статинами. Знижують рівень тригліцеридів, але підвищують концентрацію ЛВП.
- Група лікарських препаратів, які перешкоджають всмоктуванню жирів у кишечнику. Малоефективні, тому що діють тільки на холестерин, що надходить з їжею.
- Іонно – обмінні смоли зв’язують холестерин і виводять його з організму. Серед побічних ефектів відзначаються зміни смаку і запори.
Слід пам’ятати, що кожне конкретне ліки при гіперхолестеринемії володіє своїми побічними діями. Тому у разі вибору медикаментозної терапії тільки лікар може визначати, які саме призначати препарати, а також підбирати їх дозування і призначати тривалість термінів прийому.
Профілактика гіперхолестеринемії спрямована в першу чергу на корекцію раціону харчування, обмеження споживання надмірно жирної їжі, введення в меню їжі, багатою клітковиною і вітамінами.
