У сучасному суспільстві останні роки чітко спостерігається тенденція до появи серед населення все більшого числа людей із зайвою вагою. Деякі з них помилково пов’язують виникнення своєї проблеми з дислипидемией. Спробуємо разом з вами розібратися що це за хвороба дисліпідемія, що це таке і як лікувати.
Розвиток жирового обміну
Насправді дуже багато людей вдається до цього поняття, не замислюючись всерйоз над тим, що таке – дисліпідемія? Насправді під цим терміном мають на увазі будь-які відхилення (не тільки підвищення, але і зниження) показників жирового обміну від норми. У випадку, коли у людини існує проблема зайвої ваги, жирові відкладення накопичуються під шкірою і не розчиняються в крові.
Якщо ж мова йде про розвиток жирового обміну, у пацієнта порушуються процеси метаболізму, про що свідчить лабораторне обстеження: в аналізах крові на дислипедимю можливо визначити наявність надлишку або нестачі тих чи інших жирових з’єднань, які пов’язані з ліпопротеїнами (білками), а також зміна їх співвідношення. У цьому випадку ліпопротеїни починають вироблятися печінкою, а також синтезуються під дією особливих ферментів з їжі.
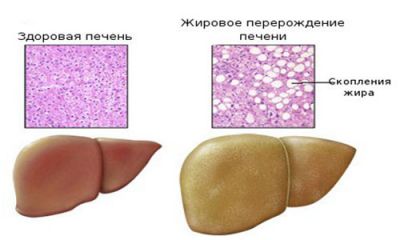 Порушення жирового обміну в печінці
Порушення жирового обміну в печінці
Види ліпопротеїнів
Ліпопротеїни – це окремий клас складних білків, пов’язаних з жирами (до їх складу можуть входити вільні жирні кислоти, фосфоліпіди, холестериды). Їх ділять на два види ліпопротеїнів:
Вільні ліпопротеїни відіграють головну роль у транспортуванні і переробці жирових комплексів. Серед них найбільше вивчені ліпопротеїни плазми крові, які, в свою чергу, класифікуються по щільності, що залежить від концентрації в ній ліпідів:
- ліпопротеїни високої щільності, скорочено ЛГП – вони транспортують жирові сполуки вільно, на стінках артерій не осідають; їх функція полягає в транспорті холестерину з тканин до печінки, звідки він переходить в жовчний міхур і його протоки, після цього в кишечник, де бере участь в моториці, сприяючи виведенню шлаків;
- ліпопротеїни низької щільності, скорочено ЛПНЩ – їх функція полягає в транспортуванні холестерину, триацилглицеридов і фосфоліпідів до клітин тканин для їх будівництва», крім того, ліпопротеїни НП беруть участь в утворенні вітамінів і гормонів; даний вид ліпопротеїнів низької щільності осідає на внутрішніх стінках судин у вигляді бляшок в тих місцях, де є вірусні пошкодження;
- ліпопротеїни дуже низької щільності, скорочено ЛОНП – так само, як ліпопротеїни НП переносять холестерин, триацилглицериды і фосфоліпіди від печінки до тканин; ушкоджують стінки судин, порівняно з ліпопротеїнами НП, ще сильніше;
- хиломикроны – виконують функцію транспортування холестерину і жирних кислот, що потрапляють в організм разом з їжею, із кишечника у тканини і печінку.
Класифікація за МКХ
На сьогоднішній день статистичної та класифікаційної основою в системі охорони здоров’я служить Міжнародна статистична класифікація хвороб і проблем, пов’язаних зі здоров’ям (МКБ), що служить нормативною базою. Даний документ під егідою Всесвітньої організації охорони здоров’я (ВООЗ) підлягає перегляду один раз на 10 років. МКБ дозволяє забезпечити єдність методологічних принципів в лікуванні захворювань у всьому світі.
На даний момент у всіх країнах керуються Міжнародною класифікацією хвороб Десятого перегляду (МКБ – 10), яка стала впроваджуватися в ужиток учасниць ВООЗ з 1994 року. В основі її лежить 3-хзначный код, який слугує неодмінною способом кодування відомостей про смертності, які збираються ВООЗ, крім того, у здійсненні основних міжнародних порівнянь. Ця новація (вживання алфавітно-цифрового підходу в системі кодування, що передбачає наявність однієї літери і йдуть за нею трьох цифр) зробила можливим більш, ніж в два рази розширити розмір структури кодування, зробивши можливим стягнути з кодуванням в одному класі понад ста 3-хзначных категорій. Структура даного варіанту МКБ була розроблена, базуючись на класифікації дисліпідемії, яку ввів Вільям Фарр.
Згідно МКХ – 10 код дисліпідемії Е78 – порушення ліпопротеїдів та інші липидемии:
| Код МКХ — 10 | Розшифровка |
| Е78.0 | Чистий гіперхолестеринемія |
| Е78.1 | Чистий гиперглицеридемия |
| Е78.2 | Змішана гіперліпідемія |
| Е78.3 | Гиперхиломикронемия |
| Е78.4 | Інші гіперліпідемії |
| Е78.5 | Гіперліпідемія неуточненная |
| Е78.6 | Недостатність ліпопротеїдів |
| Е78.8 | Інші порушення ліпопротеїдів |
| Е78.9 | Порушення обміну ліпопротеїдів непоточнені |
В даний момент вже визначено значення липопротеиновых змін у виникненні у пацієнта порушень в роботі серцево – судинної системи (ішемія, інсульт та інші), а також існують загальні рекомендації для цієї категорії пацієнтів, що мають в анамнезі порушення ліпідного синтезу.
Саме тому в разі діагностування дисліпідемії, її характеристику проводять, зазначаючи:
- факт дисліпідемії;
- класифікація дисліпідемії згідно Дональду Фредриксоном, рекомендована на сьогоднішній день Всесвітньою організацією охорони здоров’я;
- клінічна характеристика;
- якщо існує така можливість, вказується і генетична характеристика.
Характеристика липопротеиновых порушень
У сучасній практичній медицині лікарі використовують для характеристики липопротеиновых порушень терміни «дисліпідемія», «гіперліпопротеїнемія». Насправді всі вони є синонімами і означають різні зміни жирового складу плазми крові (збільшення, зменшення рівня або дефіцит тих чи інших жирових комплексів). Дисліпідемія є найбільш великим терміном, що передбачають збільшення вмісту ліпідів і ліпопротеїнів понад нормальних показників і (або) можливе зниження окремої області ліпідного спектру, зокрема, ЛВП.
Згідно рекомендованої ВООЗ класифікації дисліпідемії за Д. Фредриксоном, беруться до уваги такі ознаки розвитку патологічного процесу, як роль у його появі спадкових факторів, наявність і рівень вмісту ферментів у кишечнику пацієнта, необхідних для переробки жирових з’єднань, а також причинно – наслідкові зв’язку з супутніми захворюваннями.
 Збільшення жирових відкладень
Збільшення жирових відкладень
Типи дисліпідемії
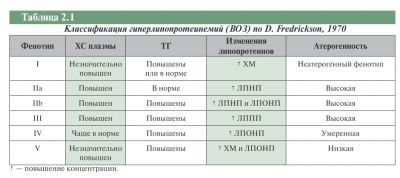
Дональд Фредріксон виділив 5 типів дисліпідемії:
- підтип ІІа – в залежності від провокуючих факторів, даний вид дисліпідемії може бути спорадичним (спровокованим неправильним харчуванням), полігенним або ж спадковим. Характеризується цей патологічний процес підвищенням рівнів змісту ЛНП і холестерину. Сімейна (спадкова) форма виражається в появі осередкових шкірних новоутворень (ксантом), а також у розвитку захворювань серця і судинної системи. Відсоток поширення серед населення – 0,2%.
- підтип IIb – на відміну від попереднього підтипу характеризується зростанням у лабораторних аналізах показників вмісту ЛОНП і тригліцеридів. Причинами виникнення даної патології можуть бути порушення процесів метаболізму в печінці і генетична схильність. При порушенні процесів метаболізму відбувається посилене утворення в печінці ЛОНП або ж уповільнення процесів видалення ЛПНЩ. У випадку спадкового фактора у пацієнтів зустрічається спадкова комбінована і вторинна комбінована гіперліпопротеїнемія (вони розвиваються звичайно при наявності метаболічного синдрому). Поширеність даного виду патологій – 10%.
 Типи дисліпідемії
Типи дисліпідемії
Зниження показників
В класифікацію Д. Фредріксона включені тільки види дисліпідемії, які характеризуються підвищенням показників жирових з’єднань. Однак існують також форми захворювання, при яких концентрація білково-жирових з’єднань знижується. Виявляються ці відхилення випадково при лабораторному дослідженні частота виявлення – до 0,1% у загальній популяції.
Виділяють:
- гіпо – α липопротеинемия;
- гіпо – β липопротеинемия.
Лабораторними ознаками розвитку патологічного процесу є зниження вмісту холестерину менше 3,1 ммоль/л, а ЛНП – до 0,13 ммоль/л. Фактори виникнення поділяються на первинні (генетичні розлади процесів метаболізму) і вторинні (захворювання ендокринної системи, лейкоз, онкологічні процеси, інфекційні хвороби, хронічна інтоксикація алкоголем).
Фактори ризику розвитку атеросклерозу
Кожен тип і стадії дисліпідемії у людини має свою конкретну етіологію. Однак провокуючі фактори можна об’єднати і розділити на дві категорії – усуваються і фактори, від людини не залежні.
Усуваються (модифікуються) провокуючі фактори:
- особливості способу життя (дотримання режиму достатнього фізичного навантаження, наявність шкідливих звичок, збалансоване харчування, відсутність емоційної напруженості та інше);
- переважання в раціоні харчування висококалорійних і жирних продуктів;
- безконтрольна гіпертонія в анамнезі;
- недотримання дієтичних рекомендацій хворими на цукровий діабет;
- ожиріння.
Фактори дисліпідемії, які непідконтрольні людині:
- підлогу (підвищена схильність відзначається у чоловіків);
- вік (генетичні порушення частіше виявляються в дитинстві, вторинні зміни – після 40 років);
- генетичний фактор;
- ускладнення після інсультів та інфарктів.
Щоб уникнути або знизити до мінімуму негативні наслідки даної патології, пацієнтам з цим діагнозом необхідно чітко знати, який лікар займається лікуванням дисліпідемії.
 Керована і некерована дисліпідемія
Керована і некерована дисліпідемія
Зіткнувшись з цією проблемою, необхідно звернутися до ендокринолога, який підбере оптимальну схему лікування, а також надасть необхідні рекомендації щодо зміни звичного ужитку.
Методи лікування
Зіткнувшись з описуваної проблемою, людина стикається з питанням, як лікувати дисліпідемію.
Якщо у людини вже поставлений діагноз, або ж існує дуже високий ризик появи в майбутньому описуваного патологічного процесу, йому потрібно медикаментозне лікування дисліпідемії і зміна звичного укладу життя. Однак самостійно здійснити такі зміни і почати дотримуватися рекомендації фахівця, основній масі пацієнтів зазвичай буває дуже важко. Тому питання зміни модифікуючих факторів ризику вимагають професійного підходу і щільного співробітництва пацієнта з лікарем. Особливо це стосується самотніх людей або тих, хто перебуває в умовах постійного стресу.
Певною перешкодою дотримання лікарських рекомендацій служить також наявність у пацієнта агресивного настрою і негативних емоцій. Тому так необхідно створення психологічного комфорту між лікарем і пацієнтом. Це буде сприяти нормалізації психосоціальних факторів, що впливають на людину.
Щоб підвищити ефективність рекомендацій, розроблених лікарем, необхідно:
- створити довірчі відносини між лікарем і хворим;
- домогтися, щоб пацієнт усвідомив пряму зв’язок між способом життя і захворюванням;
- зацікавити пацієнта у зміні укладу життя і морально підтримати;
- залучити пацієнта до аналізу провокуючих факторів розвитку дисліпідемії, які є саме у нього;
- допомогти пацієнтові у складанні плану зміни усталеного способу життя;
- постійно контролювати ефективність дотримання розроблених рекомендацій при наступних зверненнях пацієнта.
Обов’язковою умовою в лікуванні дисліпідемії є посилення фізичного навантаження у пацієнтів, незалежно від віку. Однак слід пам’ятати, що фізичні навантаження не можна підвищувати бездумно.
Всі зміни повинні бути узгоджені з лікарем і спиратися на загальне клінічне обстеження пацієнта, включаючи проведення спеціальних навантажувальних тестів.
Також слід серйозно підійти до питання нормалізації ваги тіла. Позбавлення від надмірної ваги буде відбуватися більш успішно, якщо з одного боку пацієнта будуть підтримувати медичні працівники, а з іншого – у самого пацієнта буде присутня мотивація до схудненню.
Збалансована дієта
Не можна нехтувати і формуванням збалансованої дієти, організації здорового раціону харчування. Підібрати дієту правильно допоможе професійна консультація дієтолога.
Загальні рекомендації у раціональному харчуванні при дисліпідемії:
- щоденний раціон слід урізноманітнити, при цьому необхідно враховувати співвідношення щоденного споживання енергії з енергетичними витратами;
- перевагу в їжі повинна віддаватися фруктам і овочам, неочищеним злакам, знежиреним дієтичних продуктів, пісному м’ясу та рибі;
- при наявності в анамнезі супутньої гіпертонії або ожиріння слід знизити щоденне споживання солі до 5 г в день;
- виключити вживання алкогольних напоїв.
Медикаментозне лікування та неухильне виконання розроблених рекомендацій лікарем дозволяє запобігти розвитку вкрай негативних наслідків дисліпідемії (зокрема, інсультів та інфарктів), знизити ймовірність летального результату. Сподіваємося ви дізналися багато корисного про даної патології, а також який лікар лікує дисліпідемію.
