 Зміст:
Зміст:
- Що відбувається з венами?
- Причини захворювання
- Клінічні прояви
- Трофічні виразки в клініці хвороби
- Форми посттромбофлебітичного синдрому
- Способи діагностики
- Лікування
- Як попередити рецидиви?
Посттромбофлебітичний синдром виділено в окрему нозологічну форму оскільки він відрізняється від банального тромбофлебіту. Захворюванням страждають до 5% дорослих людей. Найчастіше уражається венозна система нижніх кінцівок.
Поширені синоніми допускають застосування термінів:
- постфлебітичний синдром;
- посттромботическая хвороба;
- посттромботическая венозна недостатність.
Зміст при цьому не змінюється. В МКХ-10 хвороба кодується I 87.0 і включена в рубрику «Інші ураження вен», має свої особливості і вимагає специфічної терапії.
Що відбувається з венами?
Виникнення посттромбофлебітичного синдрому повністю пов’язано з «поведінкою» тромбу у вені, результатом лікування тромбофлебіту, варикозного розширення вен і ступенем відновлення прохідності судини.
Найбільш прийнятний варіант — часткове або повне розсмоктування і звільнення проходу для крові з нижніх кінцівок. На весь процес йде 2-4 місяці.
Але у важких випадках цього не відбувається. З восьмого дня тромб заміщується сполучною тканиною (рубцюється). Відень на пошкодженій ділянці перетворюється в щільну «трубку» з повністю зруйнованим клапанним апаратом.
Запалені тканини, що оточують венозний стовбур, припаюються до стінки судини і додатково здавлюють його рубцями. Повне припинення кровотоку призводить до підвищеного тиску в інших венах гомілки, розширення додаткових внутрішніх наскрізних (перфорантних) судин, застою крові і посилення венозної недостатності.
Наростання тиску у венозній системі утрудняє відтік лімфи, призводить до збою, а потім незворотних наслідків мікроциркуляції в тканинах. Капіляри «скидають» частина рідкої частини крові в простір між тканинний. Це викликає стійкі набряки нижніх кінцівок, екзему шкіри, склеротичні і трофічні зміни підшкірної клітковини. Хвороба проявляється болісними незаживающими виразками на стопах і гомілках.
Результативність лікування посттромбофлебітичного синдрому визначається по відновленню активного рухового режиму пацієнта, загоєнню виразок.
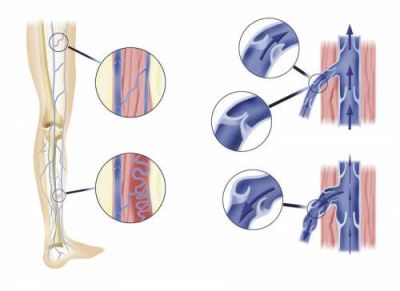
На схемі показані зміни перфорантних вен і зворотний напрямок кровотоку при зруйнованих клапанах
Причини захворювання
Оскільки посттромбофлебітичний синдром обов’язково пов’язаний з флебітів і неблагополучним перебігом захворювання, його причини збігаються з факторами, що сприяють інфікуванню венозного русла і підвищеному тромбоутворенню.
- Травматичне пошкодження вен ніг при переломах, ударах, оперативних втручаннях, опіках.
- Активне впровадження інфекції під час гострих захворювань, септичних ускладнень, порушення стерильності при внутрішньовенних маніпуляціях (в тому числі повторне використання шприців наркозалежними людьми), хронічних уповільнених інфекційних процесах при туберкульозі, сифілісі.
- Поширення інфекції з недолікованих внутрішніх вогнищ носоглотки, порожнини рота.
- Варикозна хвороба судин нижніх кінцівок, наявна у половини дорослого населення, включає всі основні умови для розвитку патології. Встановлено, що у 70% пацієнтів з посттромботической хворобою варикоз носить рецидивуючий перебіг за рахунок ураження бокових судин.
- Підвищення зсідання при захворюваннях крові, атеросклерозі, цукровому діабеті, нирковій патології сприяє тромбоутворенню.
Клінічні прояви
Головні симптоми захворювання проявляються не відразу, можуть імітувати іншу патологію вен, однак, у 12% пацієнтів вони виникають на першому році хвороби:
- на шкірі ніг формуються горбкуваті освіти, з розташованими навколо судинними «сіточками», «зірочками», що вказують на зв’язок з початком венозної недостатності в підшкірних судинах;
- набряклість спочатку до вечора, потім постійна збільшує ногу в розмірах (частіше ліва гомілка), робить тісному звичну взуття, згодом набряк розташовується як на периферії, так і на стегні, не зникає в горизонтальному положенні, на шкірі «друкуються» сліди гольф і шкарпеток, взуття;
- тупі ниючі болі, що посилюються при стоянні на місці, полегшуються підйомом ноги в піднесене положення;
- постійне відчуття втоми і напруги в ногах;
- судоми при ходьбі і в нічний час;
- зниження чутливості шкіри на ногах, часом оніміння, особливо при тривалому вертикальному положенні;
- трофічні зміни у вигляді тріщин і виразок на шкірі.
Через 5 років половину пацієнтів можна виявити за характерним симптомів.
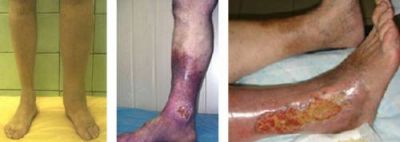
Зовнішні ознаки синдрому від набряку лівої гомілки до поширеною виразки — найбільш типові прояви
Трофічні виразки в клініці хвороби
Спостереження показують, що захворювання у кожного десятого пацієнта супроводжується утворенням трофічних виразок в області кісточок, на пальцях, з бічних сторін гомілок.
На «доязвенной» стадії на шкірі можна помітити зміни у вигляді:
- потемніння кольору, плями гіперпігментації;
- появи ущільнених ділянок;
- як ознака супутнього запалення припухлість і почервоніння;
- невеликі білясті плями, які вказують на порушення харчування і початок процесів атрофії.
До виразки може приєднатися інфекція (вторинне інфікування), що викликає нагноєння і погіршує прогноз лікування.
Форми посттромбофлебітичного синдрому
Класифікації патологічного стану засновані на зовнішніх ознаках хвороби, особливості перебігу. Прийнято виділяти:
- варикозну форму;
- набряклу з вираженими больовими проявами;
- виразкову.
Змішаний варіант включає всі перераховані симптоми.
Перебіг захворювання проходить через стадії розвитку змін:
- на початковому етапі відбувається перекриття гілок венозних судин;
- процес реканалізації і відновлення кровотоку — можливість позитивного результату;
- облітерація судини — припинення за нього кровотоку.
В залежності від локалізації уражених ділянок розрізняють синдром:
Рекомендуємо прочитати: Тромбофлебіт вен нижніх кінцівок
Тромбофлебіт вен нижніх кінцівок
- верхніх кінцівок,
- стегново-підколінний,
- клубово-стегновий.
По площі поширення:
- локальний,
- поширений.
Залежно від ступеня порушення гемодинаміки виділяють стадії:
- компенсації,
- декомпенсації (вже з трофічними порушеннями).
Способи діагностики
Діагностика, крім огляду хворого і розпитування, включає просту функціональну пробу (Дельбе-Пертеса), якою користуються хірурги в поліклініці:
- пацієнту в стоячому положенні накладають поверхневий джгут на верхню третину стегна;
- від 5 до 10 хвилин хворий «марширує» на місці.
Руху у здорової людини викликають активне перекачування крові з нижніх відділів ніг. Про результати судять за відсутності набрякання поверхневих вен і синюшності кінцівок. Це говорить про гарний відтік в глибокі судини.
При збільшенні застою, розширенні і випадання окремих венозних вузлів можна припускати погану прохідність глибоких вен.
- Допплерографія дозволяє встановити локалізацію тромбів і ступінь недостатності. Кольорове картування судин виводиться на екран і вказує лікаря місця найбільш небезпечного звуження.
- Плетизмография — фіксує недостатній відтік крові.
Діагностика з допомогою введення контрастних речовин проводиться у спеціалізованих відділеннях. Застосовуються:
- флебографія;
- радіоізотопна флебографія;
- сканування після введення міченого йодом фібриногену.
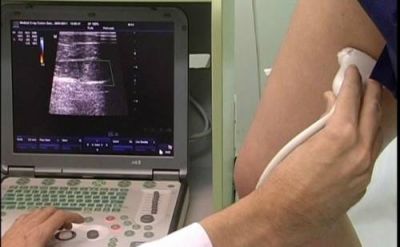
Методика використання ультразвукового сигналу вважається найбільш інформативною і поширена в практиці
УЗД дозволяє:
- побачити ознаки тромбоутворення на ранніх стадіях;
- встановити ступінь щільності тромбу;
- виявити початок реканалізації глибоких вен або повну облітерацію посудини;
- перевірити стан судинної стінки і навколишніх тканин;
- визначити рівень пошкодження клапанів вен;
- контролювати ефективність лікувального процесу.
Лікування
Лікування посттромбофлебітичного синдрому включає:
- режимні заходи;
- місцеву терапію;
- використання медикаментів;
- оперативне втручання.
Пацієнта попереджають про необхідність позбутися від звички палити, обов’язкової підтримки рухового режиму з вправами для поліпшення відтоку крові від ніг, виключення з раціону важкої жирної м’ясної їжі, алкоголю, контроль за вагою. Рекомендується уникати важких фізичних навантажень.
Для зменшення венозного тиску показано носіння компресійної білизни (гольфи, панчохи), бинтування ніг еластичним матеріалом.
Місцево використовують мазі і гелі, що нормалізують кровообіг (Троксевазин, Венорутон), при наявності трофічної виразки застосовується пов’язка з желатином і оксидом цинку. До варіанту місцевого лікування відноситься метод пневматичної компресії. Апарат працює за принципом надувающейся манжетки. Змінюючи тиск, можна тренувати венозну систему.
Лікарські засоби обов’язково комбінують з трьох груп препаратів:
- антикоагулянти переважно непрямої дії (Фенілін, Варфарин);
- антиагреганти для уповільнення процесу тромбоутворення (Пентоксифілін, внутрішньовенне введення Реополіглюкіну);
- засоби, що активують фібриноліз.
Пацієнтові доведеться довго вживати венотоніки. Призначити і підібрати потрібний препарат може лише лікар.
Види оперативного лікування
При відсутності результативності від терапії медикаментами або в запущеній стадії декомпенсації надією на полегшення стану може бути тільки оперативне лікування.
Різними хірургічними підходами вдається домогтися:
- усунення перетікання крові з глибоких вен у поверхневі шляхом перев’язки перфорантних судин;
- відновлення клапанного апарату глибоких вен за допомогою установки каркасних спіралей;
- забезпечення поліпшеного відтоку крові по встановленим підшкірно-бедренным шунтам.
Класичним методом вважається комбінована флебектомія (видалення ураженої ділянки вени). Операція передбачає перев’язку решт, видалення головного судини і перфорантних вен. Кросектомія — перев’язка з висіченням підшкірних вен в місцях з’єднання з глибокими.
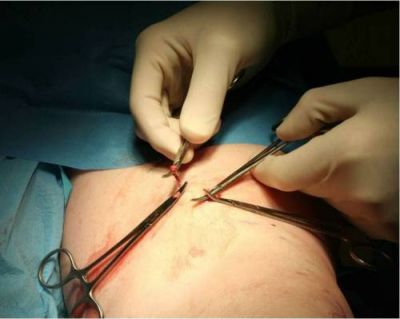
Через невеликий розріз відень витягується назовні, перетинається, кінці перев’язуються міцними нитками
Як попередити рецидиви?
Після успішного лікування при патології вен не можна відмовлятися від подальшої профілактичної терапії.
Пацієнтам доводиться постійно носити компресійну білизну, стежити за дієтою. Медикаменти призначаються курсами (непрямі антикоагулянти, венотоніки) за 4-6 місяців. При рецидивах тромбозу прийом потрібно продовжувати все життя.
Всі перераховані способи не призводять до повного виліковування посттромбофлебітичного синдрому. Але вдається компенсувати наявну венозну недостатність і уповільнити основний патологічний процес. Вірогідність і повтор рецидивів багато в чому визначаються увагою пацієнта до свого здоров’я.
