 Зміст:
Зміст:
- Що відомо про поширеність?
- Чим знамениті брати Бругада?
- Сучасний погляд на патогенез синдрому Бругада
- Причини
- Які симптоми вказують на синдром Бругада?
- Діагностичні ЕКГ-критерії патології
- Інші дослідження
- Лікування
- Рекомендації кардіолога
- Прогноз
- Що робити членам сім’ї?
Вивчення кардіологами причин раптової серцевої смерті у людей без ураження коронарних артерій призвело до відкриття такого феномену, як синдром Бругада. Саме його вважають головним «винуватцем» несподіваної смерті половини осіб до 40-річного віку, у яких ще немає важкої атеросклеротичної патології судин, а серце перевірено неодноразово і вважалося здоровим по всім критеріям.
Виділення синдрому Бругада в самостійну нозологічну одиницю в МКБ-10 з кодом I 42.8 у підгрупі «Інших кардіоміопатій» можна розглядати як своєрідне досягнення в рівні діагностики. Адже півстоліття тому багато нинішні методи були недоступні. Лікарі могли орієнтуватися тільки на результати посмертного розтину.
Про потреби розгляду синдрому як окремого захворювання заявили кардіологи Атланти в 80-х роках минулого століття, коли був зареєстрований незвичайний «стрибок» частоти випадків раптової смерті серед молодих чоловіків азіатського походження.
В даний час виникли раптові аритмії у молодому віці, особливо з нападами втрати свідомості, можна не тільки намагатися усунути, але і зареєструвати на типові зміни ЕКГ. Це значно збільшує можливість отримання для діагностики достовірної інформації про причини.
Що відомо про поширеність?
Поширеність синдрому Бругада коливається на різних територіях земної кулі від одиничних випадків до 10 на 10000 населення. Частіше зустрічається у південних та азійських країнах, рідше — серед європейців (серед населення Лаосу — 1 випадок на 10 000, Таїланду — 2,6 -3,8).

Спостереження показали цікаву закономірність: прояви синдрому відсутні у афроамериканців
У російських регіонах найбільше число випадків у вихідців з Кавказу. Більшість захворювань зареєстровано серед чоловіків. Рідко зустрічаються аналогічні порушення в дітей і підлітків.
Чим знамениті брати Бругада?
Вперше отримано опис випадку загибелі трирічної дівчинки від раптового нападу аритмії на тлі безуспішного застосування лікарських засобів і використання кардіостимулятора. Відзначено поєднання симптомів: втрата свідомості і фібриляція шлуночків. На аутопсії підтверджено відсутність органічної патології серця і судин.
У 1992 році іспанські кардіологи, три брата Бругада (зараз вони працюють в різних клініках), об’єднали кілька сімейних випадків в один клініко-електрокардіографічний синдром з високим ризиком раптової смерті.
Радимо вам прочитати: Лікування синдрому WPW
Лікування синдрому WPW
Вони вивчили і опублікували результати дослідження восьми подібних випадків. Шестеро чоловіків і дві жінки мали в анамнезі часті напади втрати свідомості з аритміями і виникненням клінічної смерті.
Для виключення хвороб серця були проведені: ЕКГ з навантажувальними пробами, ангіографія, ехокардіографія, вивчені эдектрофизиологические показники. Чотирьом вдалося зробити біопсію міокарда.
Під час нападу при моніторуванні зафіксовані парні шлуночкові екстрасистоли з переходом в шлуночкову тахікардію. Майже у всіх пацієнтів напади виникали ввечері і вночі. Такий ритм підтвердив роль блукаючого нерва в активізації аритмії (для гострої ішемії міокарда більш характерні ранкові години).
Надалі чотирьом пацієнтам була проведена імплантація кардіостимулятора, у двох отримані хороші результати лікування β-блокаторами. Одному проводилася терапія Аміодароном і Дифенилгидантоином з одночасною електростимуляцією. Ще один раптово помер під час операції імплантації кардіостимулятора.
Отримані братами кардіологами дані дозволили виділити синдром Бругада з урахуванням показників ЕКГ і певних клінічних симптомів.
Сучасний погляд на патогенез синдрому Бругада
Клінічні і електрокардіографічні симптоми говорять про раптовому пароксизмальном зміну нормального ритму серця на шлуночкову тахікардію, яка з великою часткою ймовірності викликає смерть людини. Яким же чином здорове серце йде до своєї загибелі?
Вивчення цього феномена привело до з’ясування генетичних причин порушення збудливості клітин міокарда (міоцитів). Виявилося, що певні мутації генів викликають зміни в білках-транспортировщиках найважливіших електролітів, що забезпечують електрохімічний процес збудження. До них належать натрій, калій, кальцій і магній.
У нормі певне співвідношення і концентрація всередині і зовні клітини створює потенціал дії.
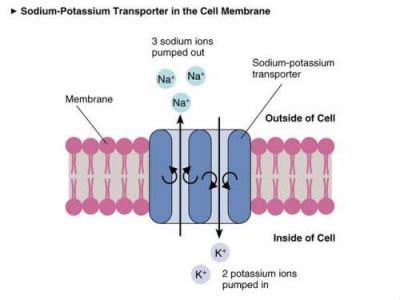
Робота калій-натрієвого «насоса» забезпечує нормальний ритм скорочень міокарда
Синдром Бругада блокується надходження натрію в міоцити. Це не дає можливості організувати необхідне розслаблення м’яза. Найбільш чутливим виявився правий шлуночок. Саме в цій зоні формується аномальна активність, викликає пароксизми порушення.
Причини
Єдиною причиною синдрому Бругада є обтяжена спадковість. Спосіб передачі називається аутосомно-домінантним. Це означає, що генетичний ознака обов’язково дістається дитині з ймовірністю 50%, якщо він є в одного з батьків.
Можливість виявлення захворювання висока у:
- молодих чоловіків, якщо в родині вже були випадки неясною раптової смерті у віці до 40 років;
- осіб, які страждають безпричинними непритомністю;
- пацієнтів з уже наявною пароксизмальної шлуночкової тахікардією.
В цій групі ризик раптової некоронарной смерті дуже високий.
Генетикам відомі 5 варіантів мутацій, що відбуваються в плечі третьої хромосоми, що сприяють розвитку синдрому. За іншими даними — виявлено до 80 типів мутацій в гені SCN 5А.
Які симптоми вказують на синдром Бругада?
Клінічні варіанти дозволяють виділити 2 форми синдрому:
- синкопальную — протікає з втратою свідомості;
- бессинкопальную — втрати свідомості немає практично ніяких скарг людина не пред’являє.
Встановлено зв’язок вираженості клінічних ознак зі ступенем ушкоджень натрієвих каналів:
- якщо порушено менше ¼ від усієї кількості каналів зміна ритму виникає тільки після введення речовин, що володіють блокуючим впливом на натрієві канали;
- при більш поширеному ураженні напад закінчується раптовою смертю.
Клінічна картина «благополучного» нападу складається з декількох особливостей і симптомів:
- частіше передує фізичне або емоційне навантаження, підвищення температури при інфекції, вживання алкогольних напоїв;
- улюблений час — пізно ввечері і вночі (під час сну напад зафіксований у 87% пацієнтів, в денний час — у 13%);
- раптово з’являється загальне нездужання;
- запаморочення;
- стан прострації;
- відчуття поштовхів в області серця;
- «миготіння мушок і точок» перед очима;
- сильна пітливість.
Втрата свідомості триває не більше 30 секунд, можливі судомні скорочення кінцівок
Наприкінці нападу свідомість повністю відновлюється, потерпілий адекватний. У 11% пацієнтів напад викликає клінічну смерть, результат залежить від проведення негайних реанімаційних заходів.
Діагностичні ЕКГ-критерії патології
Спочатку склалися умови діагностики синдрому Бругада тільки по ЕКГ проявів. Для цього на плівці повинні бути:
- картина неповної або повної блокади правої ніжки пучка Гіса;
- підйом кінцевої частини шлуночкового комплексу QRS в місці переходу в сегмент ST (порушення деполяризації);
- підйом інтервалу ST більш ніж на 1,5 мм над изолинией з утворенням форми «сідла» або «зводу».
Часто форма «зводу» виникає при синкопальному варіанті синдрому, а «сідла» — при бессинкопальном.
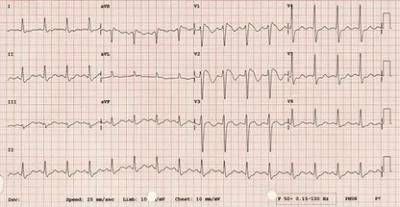
Всі зміни повинні реєструватися тільки в правих грудних відведеннях (V1 до V3)
Діагностика у дітей утруднена, оскільки ЕКГ-ознаки виявляються після п’яти років.
Особливості ЕКГ-контролю повинні дотримуватися з метою максимального виявлення ознак ураження:
- якщо на ЕКГ при наявності нападів втрати свідомості патології не виявлено, то рекомендується перезняти ЕКГ з установкою правих електродів на 2 ребра вище звичайних точок;
- холтерівське моніторування дозволяє зафіксувати короткочасний збій ритму на шлуночкову тахікардію в перебігу дня і уві сні;
- тест зі зняттям ЕКГ після внутрішньовенного застосування блокаторів натрієвих каналів (Новокаїнамід, Аймалін) проводиться тільки при підготовлених умовах реанімації, позитивним результатом вважаються прояви пароксизму шлуночків.
Інші дослідження
Для постановки діагнозу необхідно виключити інші причини втрати свідомості. Для цього необхідна:
- консультація невролога;
- проведення нейросонографії;
- магнітно-резонансна томографія мозку.
Щоб отримати більш точні відомості про зміни в правому шлуночку серця в стаціонарних умовах проводять черезстравохідна стимуляцію з реєстрацією ЕКГ.
Генетичні ознаки синдром Бругада в даний час встановлюються тільки у 1/4–1/3 частини пацієнтів. Тому негативний результат не може служити показником для зняття діагнозу.
Лікування
Патогенетичного лікування при синдромі Бругада поки немає. Всі призначення спрямовані на запобігання нападів, купірування шлуночкової аритмії та профілактику раптової смерті.
Антиаритмічні препарати обмежені використанням:
- класу 1А — до нього відносяться Ритмодан, Хінідин, Дизопірамід, Кордарон, Аміодарон;
- β-адреноблокаторів — Пропранолол.
Категорично протипоказані препарати з ефектом блокування натрієвих каналів: Новокаїнамід, Пропафенон, Аймалін.
Найбільш результативним способом лікування вважається встановлення спеціального кардіостимулятора-кардіовертера. Електроди розташовуються внутрішньосерцевої. Він може розпізнавати аритмію і підключатися тільки під час нападу з подальшою активацією серцевої діяльності.
Рекомендації кардіолога
Пацієнтам з синдромом Бругада або з підозрою на нього рекомендується:
- не перевантажувати себе фізичними вправами, заняттями спортом, фітнесом;
- уникати стресів, нервових і емоційних ситуацій;
- не палити, виключити будь-які види алкоголю (у тому числі пиво);
- планувати відпочинок на природі;
- утриматися від стимулюючих напоїв (кава, газовані фреші);
- дотримуватися принципів раціонального харчування (менше тваринних жирів, більше риби, овочів. фруктів), не переїдати;
- приймати аритмические препарати довічно, спостерігатися у кардіолога (де є, у аритмолога), після установки кардіовертера — у кардіохірурга.

Міняти кардіостимулятор необхідно після закінчення строку його роботи
Прогноз
Навіть при проведенні сучасної терапії до 11% пацієнтів з встановленим діагнозом гинуть раптово в найближчі 3 роки. Показник вдалося знизити порівняно з поданим братами Бругада в 1992 році (30%), але залишається значний ризик раптової смерті і втрати молодих чоловіків.
Даних про виборчу летальності пацієнтів в міру їх старіння і приєднання коронарних змін поки немає.
Що робити членам сім’ї?
Якщо у одного з членів сім’ї встановлений діагноз, іншим треба пройти рекомендоване обстеження і приймати препарати з профілактичною метою.
Планування дитини вимагає відвідування генетичної консультації та прийняття розумного рішення про його майбутнє. Жінка при вагітності та пологах ведеться дуже обережно, частіше вона повинна постійно перебувати в спеціалізованому відділенні. У випадку прояву нападу лікування буде направлено в першу чергу на збереження життя матері.
З Міжнародним фондом синдрому Бругада працюють російські фахівці НДІ педіатрії в Москві. Лікарям, які мають пацієнтів, надана можливість консультацій. Створюється база даних (Міжнародний реєстр) для проведення молекулярно-генетичних досліджень. Пройти обстеження рекомендується всім пацієнтам з неясними нападами втрати свідомості, неблагополучної сімейної історією.
