 Зміст:
Зміст:
- Що відомо про причини захворювання?
- Як влаштований капіляр?
- Механізм ураження капілярів
- Клінічні прояви
- Як ставиться діагноз, яке обстеження необхідно?
- Які ознаки можна вважати діагностичними критеріями?
- Основні можливості терапії
- Прогноз
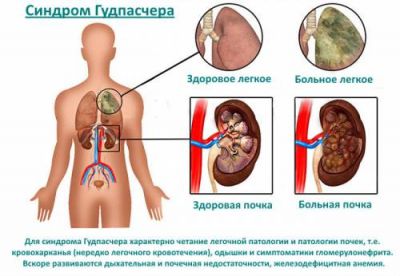
Аутоімунний механізм патології зустрічається як додаток до патогенетичним змін або в якості основної версії. Синдром Гудспачера — один з варіантів гіперактивної реакції власних «ошуканих» антитіл на свої клітини. Від інших різновидів він відрізняється спадковою схильністю і поєднанням ураження нирок і легень. Відомий також під термінами «геморагічного легенево-ниркового синдрому», «геморагічної пневмонії з гломерулонефритом», «ідіопатичного гемосидероза легенів з нефритом».
Вперше випадок описаний американським лікарем Е. Гудспачером. Він виявив у юнака 19 років через місяць після перенесеного грипу гострий гломерулонефрит і пневмонію з легеневим кровотечею.
Подальше вивчення патології припускає існування ізольованого ураження легенів або нирок (у 10% пацієнтів). Встановлено, що чоловіки хворіють частіше, ніж жінки. Пік захворюваності припадає на вік від 20 до 30 років, друга хвиля — на 50-60 років.
Ревматологами синдром Гудспачера віднесений до системних васкулитам з виборчим ураженням капілярного русла. Зустрічається рідко: щорічно 1 випадок на млн. населення.
Що відомо про причини захворювання?
Точної причини синдрому Гудспачера до теперішнього часу не встановлено. Найбільш вивчені випадки, пов’язані з:
- вірусною інфекцією (найчастіше грип, вірус гепатиту А);
- лікарськими препаратами (антибіотики групи пеніциліну, Карбімазол);
- шкідливими і отруйними речовинами на виробництві (пари бензину, розчинників, лакофарбове та тютюнове виробництво);
- значним переохолодженням організму;
- хронічним отруєнням нікотином при палінні.
Виявлено генетична схильність у осіб, що мають специфічні алелі (ділянки) у генах (HLA-DRwl5, HLA-DR4 і HLA-DRB1). Можливість спадкової передачі підтверджена випадками синдрому Гудпасчера у осіб з однієї родини.
Як влаштований капіляр?
Оскільки далі піде мова про патології капілярів необхідно згадати їх будова і функції. Відомо, що капіляри являють собою найдрібніші судини, через які здійснюється обмін з тканинами: з боку артеріального ділянки в клітини тканин віддається принесені поживні речовини і кисень, венозна частину забирає відпрацьовані матеріали і виводить їх до очищує органів (печінки і нирок).
В нормі до половини капілярів знаходяться в спав стані і не працюють. Вони забезпечують «запас» на випадок виходу з ладу діючих судин і підвищену потребу тканин. Капіляри знаходяться у всіх органах і тканинах. Вони утворюють різну форму звитості: від «гачка» до «клубочка (всередині нирок).
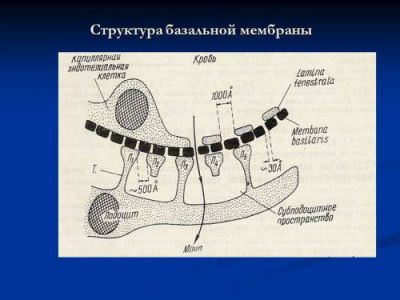
Базальна мембрана теж складається з трьох шарів, вони утворені нитками колагену, белковоуглеводными і белковожировыми комплексами (глікопротеїнами і ліпопротеїнами)
Найважливіша функція — фільтрація, односторонній пропуск крізь стінку певних речовин. Капіляри контролюють затримку клітин крові, білка, необхідних пластичних матеріалів. Для цього утворено тришаровий бар’єр в будові стінки:
- ендотелій зсередини,
- в середині — базальна мембрана,
- назовні — шар поверхневих клітин (подоцитов або періцитів), з вросшими в мембрану своїми відростками, саме до цього типу клітин підходять нервові закінчення, які здатні викликати спазм або розширення судин.
Фільтрація здійснюється через щілини розміром до 3 нм. Товщина всієї мембрани доходить до 400 нм.
Механізм ураження капілярів
Патогенез синдрому Гудспачера пов’язаний з виборчим запаленням базальної мембрани в капілярах альвеол легеневої тканини і в ниркових клубочках. За характером запальна реакція носить аутоімунний характер. Це означає, що структура мембрани руйнується власними антитілами в результаті неправильної (занадто сильною) захисної реакції.
«Самооборона», забезпечена імунними клітинами, що значно перевищує потребу і не зупиняється, завдає шкоди організму. Встановлено, що антитіла-руйнівники мають спорідненість до певного типу колагену, який в максимальній кількості розташований у нирках і альвеолах. Чим закріплюється ця спільність поки не відомо.
Під впливом перерахованих вище причин базальної мембрани клітини починають сприйматися як чужорідні, на них виробляються антитіла типу GВМ. Відбувається фіксація комплексів з антитілами вздовж мембрани, що викликає запалення (капиллярит), а в нирках — гломерулонефрит.
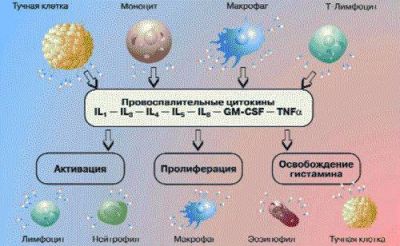
Співучасниками гіперреакції є клітини крові і тканинні елементи
Доведена роль в запаленні:
- Т-лімфоцитів,
- моноцитів,
- поліморфноядерних лейкоцитів,
- ендотеліоцитів,
- альвеолярних макрофагів — продукують 40 видів цитокінів, фермент протеазу, що ушкоджує альвеоли легенів.
Загальна взаємодія підтримується цитокінами, до яких відносять:
- фактори росту (включаючи тромбоцитарний, b-трансформуючий, інсуліноподібний);
- інтерлейкін-1;
- фактор пухлинного некрозу.
Механізм реакції в організмі забезпечується:
- продуктами розпаду арахідонової кислоти;
- вільними радикалами молекул кисню;
- протеолітичними ферментами;
- адгезивними молекулами (молекулярні комбінації, які сприяють прикріпленню однієї імунної клітини до іншої для забезпечення їх пересування по кров’яному руслу).
Процес запалення супроводжується кровотечею і крововиливами, переміщенням у вогнище клітин фібробластів. Вони формують фіброз в міжальвеолярних перегородках, гіаліноз ниркових структур. Процес забезпечує необоротне формування ниркової та дихальної недостатності.
Клінічні прояви
Симптоми синдрому Гудпасчера частіше виявляються у виді патології легенів. У пацієнта виникають:
- кашель;
- задишка при фізичній роботі, посилюється при кровохарканні;
- болю в грудній клітці;
- схуднення;
- загальна слабкість;
- підвищення температури;
- кровохаркання.
Можливо відсутність такого вираженого симптому, як кровохаркання. Встановлено, що у 40% пацієнтів є кров в сечі (макрогематурія), хоча інших клінічних симптомів ураження нирок може не бути ще кілька років.
При огляді виявляється:
- блідість шкіри (формується анемія);
- ціаноз губ, слизових оболонок;
- можливі помірні набряки на кінцівках, пастозність особи;
- підвищення температури тіла до 38 градусів і вище;
- схуднення;
- слабкість м’язів;
- гіпертонія.
При аускультації: в легенях сухі і вологі хрипи, приглушені тони серця, можливий систолічний шум, при вираженій нирковій недостатності у зв’язку з перикардитом розвиваються чути шум тертя перикарда.

Аускультативні ознаки стають чіткіше після відкашлювання
Приєднання гломерулонефриту ближче до термінальної стадії посилює картину клінікою серцевої недостатності, гіпертензії. Можливі напади серцевої астми ночами, доходять до набряку легенів.
Тільки у 10-15% пацієнтів клінічні прояви синдрому Гудспачера починаються з ознак ураження нирок:
- кров в сечі;
- мале виділення сечі;
- набряклість особи;
- гіпертонія;
- виражена блідість.
Після них приєднуються легеневі симптоми.
Пацієнти часто відзначають болі в м’язах і суглобах.
Прийнято виділяти 3 клінічні форми перебігу синдрому Гудпасчера:
Як ставиться діагноз, яке обстеження необхідно?
Діагностика синдрому Гудпасчера неможлива без імунологічного підтвердження. Порушення функції легенів та нирок викликається багатьма захворюваннями, тому не відіграє визначальної ролі.
Достовірною ознакою може бути виявлення анти-GВМ-антитіл. Для цього використовують методи імунофлуоресценції або більше надійний — ІФА (імуноферментний аналіз).
Проводять додатково такі імунні тести:
- на антиядерні антитіла (більш типовий при системному червоному вовчаку);
- антистрептолизин (буває позитивним при стрептококовому гломерулонефриті);
- на АНЦА (антинейтрофильные цитоплазматичні антитіла) дають позитивну відповідь у ¼ пацієнтів.
Рекомендуємо почитати: Чому антитіла у крові підвищено
Чому антитіла у крові підвищено
Наявність у пацієнта неясного прогресуючого гломерулонефриту у поєднанні з легеневою патологією викликає необхідність взяття пунктату для биопсического дослідження тканин. Під мікроскопом виявляються фіксовані GBM – аутоімунні комплекси уздовж альвеол і капілярів ниркових канальців. Аналогічна картина спостерігається при діабетичному поразку, але вона менш специфічна.
Проведення бронхіального лаважу (промивання) з подальшим дослідженням виведеної рідини показує картину легеневого кровотечі. Багато автори цей метод вважають недостатньо придатним для діагностики і небезпечним для пацієнтів з наявною дихальною недостатністю.
Лабораторні ознаки
З найпростіших лабораторних аналізів починається обстеження пацієнтів з підозрою на синдром Гудспачера. Найбільш характерними ознаками вважаються:
- в загальному аналізі крові — картина залізодефіцитної анемії гипохромного типу, еритроцити змінені в розмірах і формі, лейкоцитоз зі зсувом формули в бік більш молодих клітин, прискорення ШОЕ до значної величини;
- в аналізі сечі — відзначається велика кількість білка (протеїнурія), при мікроскопії в осаді циліндри різного виду (утворюються з клітин і білка), еритроцити підтверджують наявність крововилив і ниркового кровотечі;
- в аналізі мокротиння — виявляють еритроцити і продукти розпаду гемоглобіну (гемосидерин, сидерофаги);
- перевірка біохімічних тестів крові дозволяє виявити — накопичення азотистих речовин, сечовини, креатиніну, глобуліни, серомукоїд, знижується вміст заліза.
Важливою ознакою у діагностиці ступеня ураження нирок є питома вага сечі. Зі зниженням фільтрації падає вміст розчинених речовин, питома вага стає низьким.
Інструментальні методи
Існуючі способи дослідження нирок і легенів дозволяють встановити ймовірну ступінь пошкодження і порушення функції. Вони не є важливим діагностичним критерієм, але необхідні для вибору методу лікування і контролю за хворими.
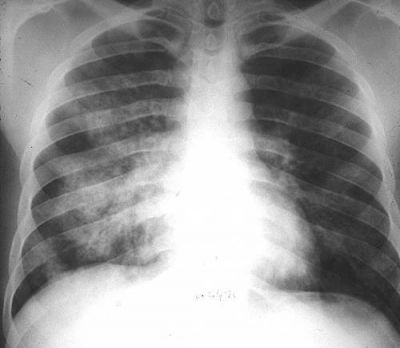
На рентгенівських знімках легенів видно легенева інфільтрація в області кореня, розповсюдження йде в середніх і нижніх відділах, зазвичай розвивається симетрична картина, можливе виявлення «облаковидных» інфільтратів
За допомогою спірографії проводиться аналіз функції зовнішнього дихання. виявляється зниження життєвої ємності легень, ознаки обструкції, формування дихальної недостатності за змішаним типом.
При дослідженні газового складу крові встановлюють виражений кисневий дефіцит (артеріальна гіпоксемія).
На ЕКГ можна виявити ознаки міокардіодистрофії (за кисневої недостатності в міокарді), гіпертрофію лівого шлуночка (викликається гіпертонією).
Більш точні ознаки допомагають встановити сучасні методи:
- комп’ютерна томографія органів грудної клітки;
- ультразвукове дослідження нирок;
- рентгенівське обстеження нирок.
Які ознаки можна вважати діагностичними критеріями?
Постановка правильного діагнозу при синдромі Гудпасчера утруднена неспецифичностью багатьох ознак. Для допомоги лікарям розроблені найбільш імовірні критерії, які повинні застосовуватися в діагностиці:
- поєднання клінічних проявів легеневої патології і захворювання нирок, найчастіше симптомів легеневого кровотечі з гломерулонефритом;
- прогресуючий вид перебігу хвороби, швидке формування ниркової та дихальної недостатності;
- обов’язкова залізодефіцитна анемія;
- характерна рентгенологічна картина легеневої тканини;
- висока концентрація в крові антитіл до базальної мембрани альвеол і ниркових клубочків;
- в біоптаті картина супроводу капілярів компонентами антитіл.
Обов’язковою умовою діагностики служить відсутність яких-небудь інших системних уражень. Тому завжди проводиться ретельна диференціальна діагностика.

Необхідно виключити захворювання з симптомами кровохаркання
Симптом спостерігається кровохаркання при наступних захворюваннях:
- туберкульоз (поширення туберкульозу охоплює легені і нирки),
- пухлини бронхів і легенів,
- абсцес легеневої тканини,
- бронхоектази з пневмосклерозом,
- серцеву та судинну патологію, яка сприяє розвитку легеневої гіпертензії,
- хвороби групи системних васкулітів і геморагічних діатезів.
Основні можливості терапії
Лікування синдрому Гудпасчера вимагає методів і засобів:
- пригнічують непотрібну алергічну налаштованість організму;
- припиняють кровотеча;
- очищають кров хворого від шлаків і антитіл;
- володіють симптоматичним відновлюючу дію на функції нирок і легень.
Для придушення імунної реакції призначають: Циклофосфамід, препарати групи глюкокортикоїдів (Метилпреднізолон, Преднізолон) внутрішньовенно і всередину. Схема «пульс-терапії» передбачає високі початкові дози з переходом на підтримуючі.
Одночасно проводиться плазмаферез щодня або через день, курсом до місяця. Заміщення плазми становить обсяг 4 л.
При наростанні дихальної недостатності частини пацієнтів проводять штучну вентиляцію легень.
Для запобігання можливості приєднання інфекційних збудників призначаються антибіотики.
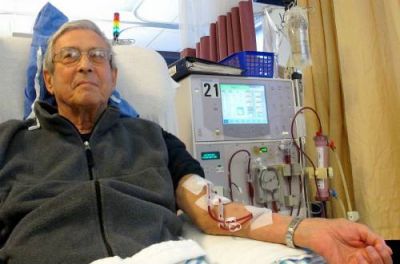
Порушення функції нирок потребує гемодіалізу для видалення шлаків
Для компенсації крововтрати проводяться переливання еритроцитарної маси і одногруппной плазми, призначають залізовмісні препарати.
Прогноз
Випадки хвороби, що супроводжуються кровохарканням, як правило, протікають більш сприятливо, тому що швидко виявляються. Рецидиви після повноцінного курсу терапії трапляються рідко.
Якщо ж провідними проявами служать ознаки ниркового запалення, руйнування тканини нирок відбувається швидко. Навіть при використанні гемодіалізу пацієнти живуть не більше трьох років, а при злоякісному перебігу — кілька тижнів.
Проведення трансплантації нирки показало можливість ураження пересадженого органу. Найчастіші причини смертельних випадків: профузна легенева кровотеча і уремічна кома.
Спостереженням і лікуванням пацієнтів займаються спільно ревматологи та нефрологи. Повсюдне поширення гемодіалізу в обласних центрах дає можливість продовжити життя хворого.
Відео про васкулітах, куди відноситься синдром Гудпасчера:
