 Зміст:
Зміст:
- Теорія застою «позаду серця»
- Механізм порушення скорочувальної функції міокарда
- Чому виникає застій крові?
- Класифікації
- Задишка в клініці застою крові
- Серцебиття, фізіологічний механізм
- Розвиток набряків
- Інші симптоми
- Методи діагностики
- Лікування
Як ні парадоксально це звучить, але успіхи в лікуванні гострих захворювань серця привели до зростання тривалості життя і збільшення чисельності населення з хронічною серцевою недостатністю. Поширеність цієї патології серед дорослих доходить до 2%. На нинішньому етапі розвитку медицини врятувати вдається половину пацієнтів при важкому ступеню захворювання.
Застійна серцева недостатність розглядалася кардіологами СРСР зі З’їзду в 1935 році як один з механізмів хронічної недостатності кровообігу. Виділені типи за переважним обсягом застоєм крові органів (ліво – і правожелудочковый), стадії розвитку.
Сучасні наукові дані дозволили внести доказові факти теоретичні передумови учених минулого століття, розробити основу для отримання лікарських засобів для допомоги пацієнтам.
Теорія застою «позаду серця»
Згідно запропонованої теорії S. Hoppe, механізм хронічної недостатності представляється як застій, який утворився позаду знесиленого серця.
Руйнування міоцитів, заміна на рубцеву тканину призводить до уповільнення і зниження сили скорочень. Під час систоли серце не здатне повністю звільнити шлуночки, проштовхнути кров в аорту і легеневу артерію, що призводить до затримки залишкової крові в порожнинах. Застій передається зворотним шляхом з лівого шлуночка в передсердя, потім у мале коло кровообігу.
Також прочитати: Лікування серцевої астми
Лікування серцевої астми
Мають значення 3 шляхи розвитку патології:
Всі органи починають відчувати кисневий голод. У першу чергу головний мозок, сам апарат кровообігу, легені, нирки, ендокринні залози, кровотворні органи. Гіпоксія стимулює рефлекторне збільшення вироблення кров’яних клітин в кістковому мозку. А ендокринна система реагує затримкою натрію і води.
Швидкість кровотоку сповільнюється. Підвищений тиск у венозному руслі викликає проходження рідини через капілярну стінку, сприяє набряків.
Сучасні погляди надають значення зростання вироблення гормону надниркових залоз альдостерону та гіперфункції задньої частки гіпофіза у відповідь на гіпоксію. Вони відповідають за порушення виведення нирками натрію, затримку рідкої частини крові.
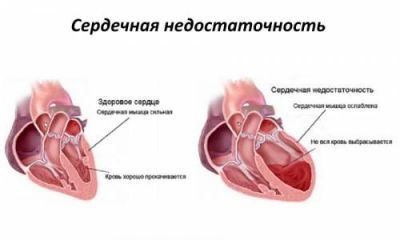
При серцевій недостатності серце не може “перекачувати” необхідний організму об’єм крові
Механізм порушення скорочувальної функції міокарда
Вивчення патофізіологічних механізмів скорочення і впливу гіпоксії на серцевий м’яз дозволило виявити фізико-хімічні зміни у волокнах актоміозину. Для скорочення необхідна енергія, яку клітини міокарда отримують при розпаді АТФ (аденозинтрифосфорної кислоти). Процес йде в присутності молекул кисню. Безкисневе отримання енергії в міокарді можливо, але має дуже малу питому вагу у забезпеченні енергетичного балансу. Під час діастоли зв’язки відновлюються.
Коли гипоксическое стан блокує «добування» калорій, припиняються всі біохімічні процеси. У клітинах накопичуються неутилізованих продукти обміну (глюкоза, молочна кислота, амінокислоти, кетони та інші). Порушуються всі види тканинного обміну: не оновлюються білкові структури, зношуються міоцити.
Зниження серцевого викиду спочатку компенсується збільшенням скорочень. Але прогресування гіпоксії призводить до необоротного ослаблення насосної функції серця і подальшим клінічними симптомами застійної серцевої недостатності.
Чому виникає застій крові?
Причини застою можуть «ховатися» в самому серці, так і залежати від інших важких захворювань, що призводять до виснаження енергетичних запасів міокарда. Встановлено, що у 70% випадків — це патологічні зміни у вінцевих артеріях.
Первинні причини безпосередньо впливають на міоцити:
- ревмокардит,
- міокардіодистрофія,
- ендокринні розлади при мікседемі, цукровому діабеті, тиреотоксикозі,
- хронічні анемії,
- спадкова схильність.
Вторинні причини безпосереднього впливу на клітини міокарда не надають, але викликають механічні перешкоди, аритмію, дистрофічні зміни і кисневе голодування:
- гіпертонія у великому і малому колах кровообігу;
- атеросклероз судин;
- вроджені та набуті вади серця;
- перикардити;
- емфізема легень та пневмосклерозом.
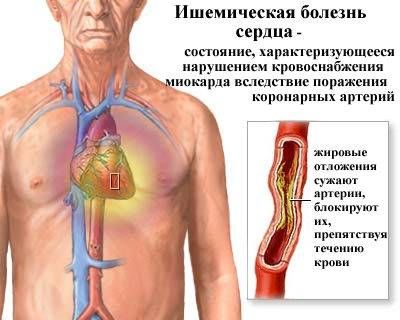
Ішемічна хвороба серця часто стає причиною застійної серцевої недостатності
Багато вчених дуже скептично ставляться до такого поділу, оскільки в механізмі розвитку патології мають місце обидві групи причин. Найчастіше «пуск» прихованої компенсованій хвороби служить гостре вірусне захворювання (грип, ГРВІ), ускладнений запаленням легенів.
Класифікації
З радянських часів залишилася класифікація хронічної серцевої недостатності. За клінічними ознаками виділяються 3 стадії:
- I (початкова) — характеризується проявом задишки, серцебиття, підвищеної втомою тільки під час фізичного навантаження, в спокійному стані ніяких симптомів немає;
- II — з’являються перші ознаками застою в обох колах кровообігу, порушуються функції органів і систем, ділиться на стадії: 2а (порушення тільки при навантаженні, виражені нерізко), 2б (всі показники гемодинаміки та водно-електролітного обміну виражені значно і не зменшуються у спокої);
- III (кінцева, дистрофічна) — відрізняється тяжкими порушеннями кровообігу, усіх видів метаболізму, функцій органів, типово розвиток незворотних структурних змін.
Американською асоціацією кардіологів рекомендована більш сучасна класифікація, що передбачає 4 класу порушення показників гемодинаміки:
- 1-й клас — характеризується незначними змінами функції міокарда, гіпертрофією при нормальному хвилинному обсязі і відсутності порушення циркуляції крові;
- 2-й клас — об’єднує можливі порушення при збереженому адаптаційний механізм (підключення резервів) з достатньою компенсацією при фізичному навантаженні, але вже в наявності клінічні ознаки (втомлюваність, задишка, тахікардія);
- 3-й і 4-й класи — проявляються наростаючими гемодинамічними порушеннями та клінічними проявами декомпенсації.
Кардіологи також виділяють латентну (приховану) стадію застійної серцевої недостатності. Для неї типово:
- прояв неадекватної функції міокарда лише за надзвичайних навантаженнях;
- відсутність постійних скарг пацієнта;
- виявлення виключно інструментальними методами.
Симптоми застійної недостатності проявляються поступово, формуються із залученням різних механізмів декомпенсації.
Задишка в клініці застою крові
Задишка — відноситься до найбільш раннім і постійним клінічним ознакам. Вона виявляється почастішанням і посилення дихальних рухів. Механізм виникнення симптому пов’язаний з рефлекторним впливом дихального центру довгастого мозку, збільшенням концентрації вуглекислоти в крові пацієнта.
У початковій стадії турбує при ходьбі, підйомі по сходах. Пацієнт змушений зупинятися, щоб віддихатися. Посилення задишки пов’язано з рясним прийомом їжі, хвилюванням.
Далі наростає частота дихання у спокої, у вечірній час, в ліжку. Це викликано збільшенням обсягу циркулюючої крові в положенні лежачи. Хвора людина пристосовується спати сидячи. В акт дихання підключаються м’язи плечового пояса. При декомпенсації задишка стає постійною і болісною.
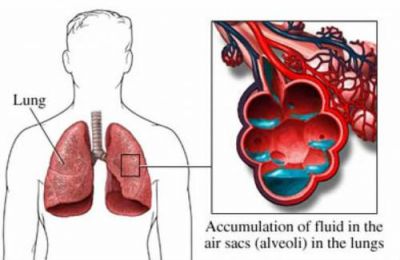
Схема накопичення рідини в легеневих альвеолах
Крайнім проявом застою в лівих відділах серця є приступ серцевої астми та набряку легенів. Напад будить хворого вночі. Може припинитися самостійно протягом півгодини або переходить у важку форму: хворий сидить у ліжку, опустивши ноги з ліжка, ротом «ловить» повітря, обличчя бліде, губи синюшні, покрита холодним липким потом. Типовий страх смерті.
Набряк легенів виникає при відсутності медичної допомоги. В нижніх відділах обох легень накопичується рідина. Хворий починає кашляти. При цьому виділяє пінисту мокротиння з кров’ю. Дихання чути на відстані, клокочущего типу. Кровохаркання залежить від переповнення кров’ю і розриву дрібних судин легені.
Серцебиття, фізіологічний механізм
Ослаблений міокард у початковій стадії намагається підтримати кровообіг не збільшенням викиду крові, а почастішанням числа скорочень. Це рефлекторний механізм. Він включається при підвищеному тиску в передсердях. Активну участь беруть блукаючий і симпатичний нерви.
На відміну від пристосувальною реакції здорового організму, наприклад, на фізичне навантаження, у хворого з застійними явищами пульс на променевій артерії слабкий. Це вказує на недостатню хвилю на периферичних артеріях.
У стадії декомпенсації тахікардія змінюється аритмическими нападами від екстрасистол до мерехтіння.

Кашель при застійній недостатності — спосіб позбутися від скупчення мокротиння
Розвиток набряків
Затримка води і натрію позначається на зростанні венозного тиску. У здорової людини тиск в артеріальній частині капілярів вище, ніж у венозній. Тому напрямок переходу крові через тканини підтримується в бік венул.
Підвищений венозний тиск порушує встановлений механізм обміну рідини між судинами і тканинами. Має значення порушення білкового обміну, що позначається на підвищеній проникності судинної стінки.
Зниження фільтрації через ниркові клубочки досягає 50% від норми. Набряки з’являються в нижніх відділах тулуба: на стопах і гомілках, якщо хворий встає або сидить, на крижах або боці (в лежачому положенні). Верхня межа набряку завжди має горизонтальний рівень. Шкіра синюшна, напружена, лисніє, може лопатися, холодна на дотик.
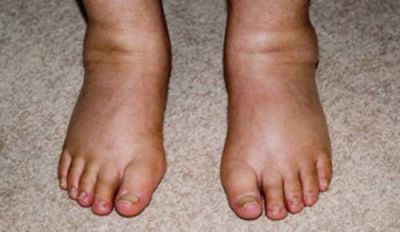
Набряки на стопах виникають при вертикальному положенні тіла, ходьбі
Асцит (збільшений живіт) — з’являється на стадії декомпенсації, викликаний порушенням кровообігу в нижньої порожнистої вени і ворітної. Одночасно рідини з’являється випіт у порожнині перикарда, між плевральними листками.
Інші симптоми
Киснева недостатність викликає такі загальні симптоми:
- постійну втому;
- підвищену дратівливість через нестійкість до стресів;
- нудоту, втрату апетиту;
- тяжкість в підребер’ї праворуч у зв’язку з збільшенням печінки;
- ціаноз шкіри на стопах, кистях рук, губах.
Методи діагностики
Діагностика базується на ретельному вивченні анамнезу, з’ясування зв’язку симптомів з фізичним навантаженням, спадковою схильністю.
Допомогу в діагностиці надають:
- контрольне вимірювання ваги;
- загальний аналіз крові;
- біохімічні тести;
- аналіз фільтраційної здатності нирок;
- ЕКГ з навантажувальними пробами.
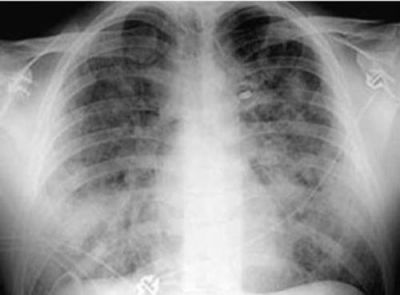
Рентгенологічна картина розширення і переповнення легеневих судин нижніх відділах
Виявити захворювання серця дозволяють:
- УЗД серця і великих судин;
- допплерівське сканнирование;
- ангіографія судин;
- рентгенографія грудної клітки.
Лікування
Режим хворого рекомендується в залежності від збережених пристосувальних можливостей. У початковій стадії пацієнти зберігають працездатність.
Дієта передбачає обмеження рідини й солі. Загальна кількість рідини не повинна перевищувати об’єм виділеної сечі. Сіль дозволяють до 1 чайної ложки у вигляді присаливания готових страв, при цьому готують їжу без солі.
Загальні вимоги до харчування відповідають столу №10, що застосовується при захворюваннях серця і судин.
Основне лікування застійної серцевої недостатності складається з комбінації лікарських препаратів, що впливають на різні ланки патології:
- серцеві глікозиди — Строфантин, Корглікон, Дигоксин у підібраних дозах «підгодовують» ослаблене серце, збільшують силу скорочення;
- діуретики (сечогінні) — великий клас препаратів різноспрямованої дії (Фуросемід, Лазикс, Гіпотіазид, Триампур);
- препарати калію — необхідні для компенсації втрат з сечогінними, а також для відновлення скорочувальних здібностей міокарда;
- вітаміни С, групи В, рутин дозволяють підтримати знижений метаболізм у клітинах.
У лікуванні патології серця, призвела до застійної недостатності, необхідні цільові препарати гіпотензивної дії при гіпертонії, антибіотики при міокардитах, перікардітах, судинорозширювальні засоби при інфаркті. При своєчасної профілактичної терапії хронічних захворювань можливо надовго затримати поява серцевої недостатності.
