 Зміст:
Зміст:
- Як функціонує кровообіг між матір’ю і плодом?
- Які причини здатні розірвати потоки крові між матір’ю, плацентою і плодом?
- Чим загрожує плоду недостатнє плацентарний кровообіг?
- Види порушення кровотоку в плаценті
- Ступеня порушеного кровотоку
- Як проводиться діагностика?
- Що відчуває мама і визначає при огляді лікар?
- Лікування порушень
- Прогноз і наслідки
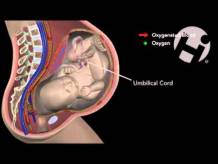
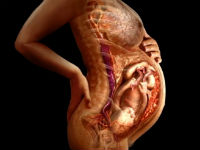
Плацента — утворюється в матці після настання вагітності. Вона необхідна для зв’язування організму матері і дитини одним кровообігом. З допомогою плаценти плоду доставляється кисень, поживні речовини, необхідні для розвитку і формування органів. У зворотний бік виводяться непотрібні речовини, що утворилися в результаті біохімічних процесів.
Порушений матково-плацентарний кровотік викликає стан, зване плацентарної недостатністю. Це призводить до загибелі плода, невиношування вагітності.
За 36 тижнів проводиться триразове обов’язкове ультразвукове дослідження. Воно дозволяє своєчасно виявити порушення, розробити план ведення вагітності та пологів, призначити лікування, попередити загибель і аномальний розвиток дитини.
Сучасні вимоги акушерів-гінекологів направлені на обстеження вагітних жінок з допомогою безпечних методів, щоб оцінити матково-плацентарний кровотік за обсягом.
Як функціонує кровообіг між матір’ю і плодом?
Система кровообігу мати-плід заснована на таких анатомічних утвореннях, як плацента, пупкові артерії, вени.
До плаценти кров надходить по маткових артеріях. Структура їх стінок відрізняється наявністю м’язового шару, здатного скорочуватися і перекривати просвіт. До настання вагітності такий механізм допомагає зменшити крововтрату при менструаціях.
На 4-5 тижні закріплення заплідненої яйцеклітини (процес гестації) м’язовий шар зникає. Приплив крові до плаценти вже не залежить від скорочення судин. А до шістнадцятій тижня артерії перетворюються для постійного кровонаповнення. Це виявляється небезпечним при виникненні кровотечі, оскільки зупинити його за допомогою скорочення просвіту судин неможливо.
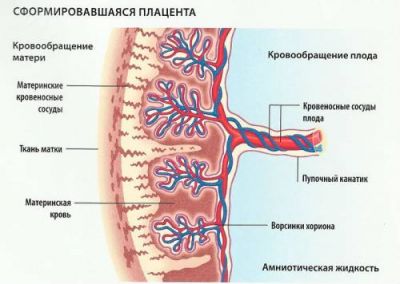
В нормальних умовах плацента закріплюється на внутрішній поверхні матки за допомогою ворсин, що проникають глибоко в товщу слизової. Вони проростають стінки судин і безпосередньо контактують з материнською кров’ю.
Тут на рівні клітин відбувається:
- обмін між материнським організмом і плодовим кровотоком;
- зустрічаються два різнобічно спрямованих потоку;
- здійснюється перехід необхідних речовин (дифузія).
Іншу частину загального кровообігу забезпечують судини пуповини (в нормі є 2 артерії і вена). По артеріях надходить основний обсяг крові до плоду, відні відтікає в бік плаценти.
При зростанні матки артерії розширюються, утворюють анастомози
Порушення плодово-плацентарного кровотоку найбільш важко переноситься розвиваються дитиною. Створює умови для незадовільного прогнозу побудови внутрішніх органів і систем, народження здорового малюка.
Які причини здатні розірвати потоки крові між матір’ю, плацентою і плодом?
Причини порушення системи кровообігу між материнським організмом і плодом (фетоплацентарна недостатність) досить добре вивчені. Частина факторів формується тільки на тлі вагітності. Інша — залежить від загального здоров’я жінки.
До патології вагітності відносяться:
- Низьке прикріплення плаценти (акушери кажуть — передлежання, «плацентация») — нижні відділи матки відрізняються більш тонким м’язовим шаром. Через нього надходить недостатньо крові до плоду. Аналогічна ситуація розвивається у разі передлежання в зоні післяопераційного рубця (наприклад, від кесаревого розтину).
- Пізній токсикоз — супроводжується ураженням дрібних судин матки, ускладнення є найбільш частим порушенням кровотоку.
- Анемія — низький рівень гемоглобіну викликає компенсаторне прискорення серцебиття, посилюється кровотік через маткові артерії з метою відшкодування нестачі кисню. Змінюється циркуляція і в матково-плацентарному колі.
- Несумісність між кров’ю матері і плода за резусом — виникає імунний конфлікт з розвитком гемолітичної хвороби дитини, анемії. Така ж ситуація можлива при переливанні разногруппной крові від донора.
- Навантаження на нирки у зв’язку з токсикозом може викликати підвищення артеріального тиску. Це сприяє зміні кровотоку.
- Рідко виявляється патологія артерій пуповини. Якщо є тільки одна пупкова артерія, то приплив крові недостатній для плода.
- Багатоплідна вагітність — плацента збільшена в розмірі і потребує посиленого живлення. Іноді кров переходить від одного плоду до іншого.
Виходить, що перша дитина є постійним донором для близнюка, розвивається гірше, оскільки передає кров побратимові, а сам «недоїдає»
Такі зміни називаються фетотрансфузионным синдромом. Донор має меншу масу тіла. А у реципієнта утворюється підвищена навантаження на сформоване серце. Проблеми виникають у обох малюків.
З захворювань жінки найбільш небезпечні:
- Гострі інфекції в період вагітності — збудники можуть проникати через плацентарний бар’єр і руйнувати судинну мережу.
- Пороки розвитку матки — найбільш значущим є «дворога» матка. Усередині порожнини є перегородка, делящая її на 2 частини. Вагітність можлива тільки в одній з них. Головним порушенням є не фактор здавлення (порожнина має можливість досить розтягуватися), а відсутність зв’язку між матковими артеріями, недостатній розвиток мережі судин, гіпоксія плаценти.
- Эндометриозы — зміни внутрішньої оболонки матки, що виникають після запальних захворювань (у тому числі статевих інфекцій), часті аборти, діагностичні вискоблювання. Одна з причин — куріння і алкоголь.
- Пухлина матки — якщо у жінки є навіть невелика міома (доброякісна пухлина), то вагітність стимулює ріст вузлів. Вони забирають на себе частину кровопостачання, а кровотік плоду «обкрадывается». Недостатність безпосередньо залежить від величини пухлини.
- Цукровий діабет — вражає стінки судин, часто виникає у жінок з факторами ризику при вагітності.
Чим загрожує плоду недостатнє плацентарний кровообіг?
Всі порушення матково-плацентарного, так і плодово-плацентарного характеру призводять до кисневої недостатності плода (гіпоксії). Ускладнення, спричинені саме цим механізмом:
- порушується формування внутрішніх органів плоду, бракує маса, це називається «затримкою внутрішньоутробного розвитку»;
- серце реагує частими скороченнями (тахікардією) або аритміями, брадикардією;
- порушується склад електролітів і кислотно-лужну рівновагу;
- зривається функціонування ендокринної системи, у плода виникає гормональний дисбаланс;
- не утворюються жирові депо.
Найбільш важкі ускладнення — загибель плода, загроза переривання вагітності.
Міоматозні вузли відбирають частину судинної мережі у плода для його зростання
Види порушення кровотоку в плаценті
Розрізняють фетоплацентарную (між плодом і плацентою) недостатність і матково-плацентарну.
Фетоплацентарна гіпоксія може протікати як:
На тлі розвитку хронічної плацентарної недостатності можна виділити стадії:
- компенсації — протягом сприятливий, оскільки спрацьовують захисні механізми материнського організму і компенсують малюкові відсутню харчування, лікування ефективно, дитина народжується в термін, здоровим;
- субкомпенсації — материнський організм не в змозі повністю компенсувати «збиткове» кровопостачання плода, необхідно повноцінне лікування, дитина може народитися з ускладненнями, відстає у розвитку;
- декомпенсації — патологія розвивається бурхливо, компенсаційних механізмів недостатньо, у плода порушується діяльність серця, можлива внутрішньоутробна загибель;
- критична стадія — відрізняється вираженими структурними змінами в плаценті, що порушує її функції, терапія не може змінити стан плода, загибель неминуча.
Ступеня порушеного кровотоку
Схожа стаття: Причини тахікардії у плода
Причини тахікардії у плода
У спільному порушення фетоплацентарного і матково-плацентарного кровотоку виділяють 3 ступеня.
I — зміни компенсовані, не загрожують плоду, захоплюють тільки матково-плацентарний кровотік, дитина розвивається нормально. В залежності від рівня змін виділяють:
- ступінь Ia — порушення матково-плацентарного кровотоку обмежується однією з артерій матки, всі показники гемодинаміки стабільні, в межах норми;
- ступінь Іб — кровотік порушений на рівні сполучення між плодом і плацентою з-за судин пуповини через маткові артерії надходить достатньо крові.
Якщо невеликі зміни першій стадії не були виявлені і жінка не отримала лікування, то через 3-4 тижні виникають порушення другого ступеня.
II — змінюється кровообіг в маткових і пупкових артеріях.
III — показники мають критичне значення, можливий зворотний кровотік в артеріях.
Як проводиться діагностика?
Найбільш точно допомагає поставити правильний діагноз і виявити рівень порушеного кровотоку спосіб допплерографії. Метод має високу чутливість, дуже інформативний. Показує навіть невеликі зміни в першій стадії до клінічних проявів. Важлива перевага — безпека для плода і майбутньої матері.
За допомогою допплерографії вдається досліджувати кровотік в артеріях і венах, отримати кольорове графічне зображення, виміряти показники гемодинаміки плода.
Це відіграє значну роль у прогнозуванні перебігу вагітності, створює умови для прийняття рішення за лікувальним заходам.
До непрямих методів діагностики відносять:
- комп’ютерну томографію,
- УЗД.
Методи дозволяють виявити нестачу маси плоду, неблагополуччя плаценти. Ці ознаки можуть бути свідченням розвитку гіпоксії.
Що відчуває мама і визначає при огляді лікар?
Гіпоксія стимулює рухову активність плода.
На прийомі у акушера-гінеколога лікар слухає серцебиття плоду, звертає увагу на високу частоту, аритмію або брадикардію. Це викликає необхідність спрямування на томографічні обстеження.

Вагітна жінка звертає увагу на почастішання ворушінь, поштовхи
Лікування порушень
Встановлення ступеня порушеного матково-плацентарного кровотоку необхідно для вибору тактики ведення вагітності.
- Вважається, що зберегти вагітність можливо при першого ступеня (а і б), ще допоможе лікування.
- Друга ступінь розглядається як прикордонна, вимагає постійного контролю, ефективність лікування малоймовірна.
- При третього ступеня потрібне термінове розродження оперативними методами.
Можливості терапії спрямовані на всі ланки патології:
- для поліпшення мікроциркуляції використовують Пентоксифілін, Актовегін;
- в якості підтримки низької швидкості кровотоку і тиску в судинах застосовуються Стабизол, Венофундин, Инфукол (синтезовані на основі розчину крохмалю, здатні затримувати рідину в судинах);
- судинорозширювальні лікарські засоби типу Еуфіліну, Але-шпи усувають спазм середніх і дрібних артерій;
- з допомогою зниження тонусу матки вдається вплинути на спазм судин, знизити ступінь гіпоксії, застосовують сірчанокислу магнезію, Магне В6, Гинипрал;
- антиоксиданти усувають наслідки гіпоксії, знищують продукти розпаду, призначають Токоферол, комбінації вітаміну Е та аскорбінової кислоти, Хофитол;
- Есенціале надає захисну дію шляхом підвищення в крові рівня корисних фосфоліпідів, поліпшення роботи печінки;
- Курантил призначається при протіканні вагітності на тлі міоми матки, встановлено позитивну дію на мікроциркуляцію і попередження тромбоутворення.
У практиці акушерів продовжують застосовувати Кокарбоксилазу, від якої відмовилися кардіологи. Але гінекологи вважають препарат ефективним для відновлення тканинного дихання.

Для лікування новонароджених і догляду за ними за показаннями використовуються кювези
Прогноз і наслідки
Для статистичних досліджень застосовується такий показник, як «перинатальна смертність». Він включає всі летальні випадки, що виникли у плода з 22-му тижні вагітності і серед новонароджених в перший тиждень життя. Вважається, що він повністю відображає вплив фактора вагітності і пологів. Розрахунок йде на 1000 народжених дітей.
В даний час від другого ступеня порушення матково-плацентарного кровообігу гине 13,3% дітей, в третій — до 47%. Своєчасне кесарів розтин зменшує смертність.
В інтенсивній терапії потребують:
- 35,5% новонароджених з першої ступенем;
- 45,5% – з другої;
- 88,2% – з третьої.
Неясні наслідки збереження і лікування дітей, виношених в умовах патологічної гіпоксії. Педіатри і психіатри вказують на її безумовне вплив на фізичний і розумовий розвиток.
Проводити діагностику та лікувати стани, пов’язані з порушенням матково-плацентарного бар’єру, можуть лише досвідчені фахівці. Не можна самостійно приймати лікарські препарати або користуватися консультацією малоосвічених осіб. Ситуація може перейти в критичну не тільки для плода, але і для жінки.
Відео по темі: