 Зміст:
Зміст:
- Види профілактичної діяльності, відмінності
- Сучасні дані щодо ефективності лікувальних заходів
- Медикаментозна профілактика — частина реабілітації
- Застосування фізичних методів
- Як знизити вплив факторів ризику
Серед загальних профілактичних заходів по скороченню захворюваності населення хворобами серцево-судинної системи профілактика інфаркту міокарда включена в державну програму як найбільш важлива. Це пов’язано зі значним рівнем інвалідизації працездатних людей, високою часткою смертельних випадків та ускладнень.
За даними Росстату і доповіді міністра охорони здоров’я, в останнє десятиліття число смертельних випадків від хвороб серця і судин зменшилася в Росії в 2 рази. Але 2 роки летальність від інфаркту міокарда залишається незмінною.
Незалежна перевірка громадських організацій показала зв’язок з прорахунками керівництва охорони здоров’я в організації допомоги. Проте, як і раніше велике значення надається слабкої інформованості населення, нерозуміння дорослими людьми небезпечних наслідків байдужого поведінки. На жаль, воно приходить з великим запізненням, коли хвороба вже доходить до вираженої стадії.
Види профілактичної діяльності, відмінності
Прийнято розрізняти 2 види та напрямки профілактики:
- первинна профілактика інфаркту міокарда;
- вторинна.
Первинна діяльність спрямована на:
- повне і результативне лікування тих захворювань, які здатні ускладнитися інфарктом (гіпертонія, цукровий діабет і ендокринна патологія, невротичних станів, клімактеричні зміни у чоловіків і жінок);
- корекцію порушення процесів тромбоутворення;
- зниження інтенсивності ураження коронарних артерій атеросклерозом;
- виявлення пацієнтів в передінфарктному періоді та їх своєчасне лікування;
- ефективну терапію ішемічної хвороби з застосуванням сучасних досягнень судинної хірургії;
- обов’язкову госпіталізацію пацієнтів з симптомами ішемії;
- попередження ускладнень гострого інфаркту (боротьба з кардіогенним шоком, тромболізис, стабілізація артеріального тиску, рівня глюкози, ліпопротеїнів крові);
- організацію кардіологічної медичної допомоги населенню, включаючи забезпечення доступними лікарськими препаратами для консервативної терапії.

Лікування починається на етапі «Швидкої допомоги», швидка доставка в профільний стаціонар дозволяє перейти до цілеспрямованої терапії
На відміну від первинної, вторинна профілактика інфаркту міокарда стосується пацієнтів, що вже перенесли гостру форму ішемічної хвороби. Лікарські засоби і способи терапії цілеспрямовано повинні дієво запобігти:
- повторні інфаркти;
- тромбоемболічні ускладнення;
- розвиток аритмій;
- прояв серцевої недостатності.
Вторинна профілактика зобов’язана супроводжуватися глибоким обстеженням пацієнта в стаціонарі з використанням лабораторних методів, УЗД-діагностики, ЕКГ з навантажувальними пробами, при необхідності холтерівського моніторування.
Бажано всі результати вказати в документах при виписці із стаціонару. Зупинимося більш детально на проблемах вторинної профілактики, оскільки вони збігаються з періодом постінфарктної реабілітації.
Сучасні дані щодо ефективності лікувальних заходів
Розвиток правильних підходів до лікування, вироблення стандартної тактики дозволяють впевнено говорити про доведеною результативності лікарських засобів:
- Використання Интенсаина курсом на півроку дозволило в 2 рази скоротити постінфарктним напади болю в серці.
- Введення в комплексну терапію антикоагулянтів прямої дії з поступовим переходом на непрямі в 3 рази знижує частоту летальних випадків від повторних гострих тромбозів вінцевих артерій. Прийом Аспірину довів можливість зниження смертності на 15-30%. При цьому частота повторних випадків інфаркту на 31% менше, ніж серед пацієнтів, які не приймають препарати цієї групи.
- Постійний прийом β-адреноблокаторів знижує смертність на 22%, а повторних інфарктів — на 27%.
- Тривала терапія Каптоприлом дозволяє знизити смертність на 21%, ризик серцевої недостатності зменшується на 37%, а число повторних інфарктів – на 25%.
Медикаментозна профілактика — частина реабілітації
У вторинній профілактичної діяльності неможливо обійтися без лікарських засобів. Вони повинні повністю забезпечувати підтримку ураженого серця, покращувати метаболічні процеси та кровообіг. Використовуються наступні групи медикаментів:
Можете також прочитати: Препарати для профілактики серцево-судинних захворювань
Препарати для профілактики серцево-судинних захворювань
Застосування фізичних методів
Профілактика повторних порушень не вимагає постійного постільного режиму. Навпаки, фізична реабілітація ставить своєю метою повернення пацієнта до посильної трудової діяльності.
ЛФК призначається в підгострому періоді. Зазвичай він збігається з перебуванням хворого в кардіологічному відновлювальному центрі або санаторії. Через 2 місяці проводиться ЕКГ-тест з мінімальним фізичним навантаженням, найбільш поширена велоергометрія. Тільки після цього призначається комплекс вправ.
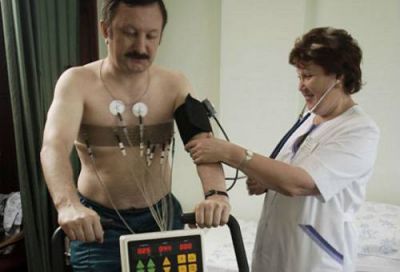
Велоергометрія дозволяє змінювати навантаження і контролювати реакцію серця в динаміці
Протипоказання:
- запальна реакція у вигляді міокардиту;
- виражена серцева недостатність;
- аневризма серця;
- небезпечні аритмії та порушення провідності;
- виявлення синдрому слабкості синусового вузла.
Тренування починають з ходьби до обіду зі швидкістю близько 100 кроків на хвилину. Відстань поступово збільшується до 3 км. Контролюється артеріальний тиск, пульс, самопочуття пацієнта.
Для лікувальної фізкультури доцільно використовувати групові заняття. Вони дозволяють поліпшити настрій, дають можливість поділитися своїми досягненнями. Надалі можна займатися самостійно в домашніх умовах.
До статевого життя пацієнтам дозволяють повернутися через 1,5–2 місяці після хвороби. Для визначення готовності лікарі рекомендують перш виконати доступний тест: без зупинки пройти 2 сходових прольоту і порахувати пульс. Хороший результат, якщо частота буде не більше 120 в хвилину. Деяким показаний прийом нітропрепаратів за півгодини до інтимної близькості. Небезпечний спосіб — намагатися «відшкодувати простий» з незнайомим партнером.
Як знизити вплив факторів ризику
Куріння супроводжується спазмом вінцевих судин і прогресуванням атеросклерозу, тому неодмінна вимога профілактики — відмова від цієї шкідливої звички. В санаторних умовах допоможуть підібрати методику, використовувати заняття аутотренінгу.

Теренкур, лікувальна ходьба або «стежка здоров’я» обов’язково є в санаторіях, починати заняття краще з тренером
Для зниження і підтримки загального рівня холестерину крові на цифрах 5,2 ммоль/л пацієнтам доводиться стежити за харчуванням. У щоденному раціоні не повинно бути тваринних жирів (м’ясо, сало, соуси) і легких вуглеводів (кондитерські вироби, солодощі, випічка), ковбас і копченостей. Рекомендовані знежирені молочні продукти, каші, страви з курки. Велике значення надається наявності овочів і фруктів.
Пацієнтам із зайвою вагою рекомендується дієта зі зниженою калорійністю, розвантажувальні дні.
При рівні холестерину 6,5 ммоль і вище призначаються статини (препарати для зменшення концентрації холестерину похідних).
Гіпертонія, можливо, зажадає додаткових призначень. Контроль за рівнем артеріального тиску обов’язково супроводжує прийом β-адреноблокаторів та препаратів з групи інгібіторів АПФ. Для діастолічного тиску необхідний рівень не нижче 80 мм рт. ст., оскільки при його зниженні порушується кровообіг у вінцевих артеріях.
Виконання програми профілактики дозволяє повернути до повноцінного праці за своєю професією до 80% пацієнтів, що перенесли гострий інфаркт. Цільові кошти вторинної профілактики дозволили знизити летальність протягом 12-ти місяців до 5%.
