 Зміст:
Зміст:
- Хто більше схильний до ризику
- Шляхи профілактики
- Що робити гіпертонікам
- Можливості профілактики при аритміях
- Що робити після перенесених «малих» інсультів
- Якщо виявлені зміни сонних артерій
- Рекомендації щодо прийому препаратів з групи антиагрегантів
- Рекомендації по боротьбі з порушенням жирового обміну
На нещодавній науково-практичної конференції по боротьбі з інсультом були оприлюднені такі статистичні матеріали: за 2014 рік в Росії зафіксовано понад 500 тисяч випадків інсульту. Померли під час гострого періоду 18%, 15% — протягом року. Вижили 56% втратили працездатність, а 1/5 частина вимагає постійного догляду.
Експерти вважають, що найбільш схильні до інсульту люди, які ведуть нездоровий спосіб життя, але від нього не позбавлений і повний сил активна людина.
Рекомендації про те, як уникнути інсульту, пропагують лікарі різних спеціальностей, народні цілителі і йоги. Краще всього користуватися інформацією Всесвітньої організації охорони здоров’я. Вона пропонує використовувати можливості самої людини і організувати спеціалізовану медичну допомогу.
Профілактичні заходи повинні в першу чергу прийматися серед людей з факторами ризику.
Хто більше схильний до ризику?
Виявлення груп людей з певними симптомами, захворюваннями, поведінкою, показниками крові і спостереження за ними протягом тривалого терміну дозволили вченим обґрунтувати фактори ризику найбільшої ймовірності розвитку інсульту. До них відносяться:
- Вікова категорія — чим старша людина, тим вище ризик, у літніх людей 80-ти років він у 30 разів більше, ніж у п’ятдесятирічних.
- Гіпертензія — доведено, що при артеріальному тиску 160/95 мм рт. ст. ймовірність інсульту зростає в 4 рази, а при 200/115 — в 10 разів.
- Хвороби серця — найбільш значущими є аритмії (миготлива аритмія, фібриляція передсердь), які є у 6% літніх людей. Ризик зростає в 4 рази. При наявності ішемічної хвороби — в 2 рази, гіпертрофованого лівого шлуночка — у 3 рази, при розвитку серцевої недостатності — в 4 рази.
- Велика увага приділяється транзиторним ішемічним атакам (раніше вони називалися динамічним порушенням мозкового кровообігу). Вони в рівній мірі служать провісниками інсульту та інфаркту міокарда. Серед 5% пацієнтів цієї групи щорічно виникає інсульт.
- У хворих на цукровий діабет порушуються всі види метаболізму, в тому числі обмін низкоплотных ліпопротеїнів. Це впливає на стан судин, сприяє розвитку гіпертензії з подальшими ускладненнями.
- Звуження сонних артерій часто протікає безсимптомно, виявляється тільки при допплерографії судин. Ця патологія у 70% випадків є причиною транзиторних ішемічних атак, дає інсульти у 2% пацієнтів щороку.
- Куріння збільшує ризики вдвічі. Після припинення має пройти до чотирьох років, щоб показник знизився.
- Достовірно встановлено, що контрацептивні препарати з вмістом естрогенів більше 50 мг підвищують можливість, особливо при поєднанні з курінням і гіпертензією.
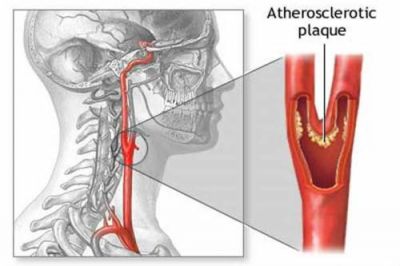
«Улюблене» місце локалізації бляшки — розгалуження сонної артерії на внутрішню і зовнішню гілки
Індивідуальний показник імовірності розвитку інсульту в найближчі 10 років може оцінити кожен бажаючий з використанням Фрамингемской шкали. Вона дозволяє наочно порівняти зі своїми розрахунковими показниками без наявних факторів.
Шляхи профілактики
Попередити інсульт можливо, використовуючи основні розробки профілактичних досліджень за такими напрямами:
- виявлення гіпертонії і своєчасне лікування;
- профілактика тромбоемболії у пацієнтів з порушеннями ритму серця;
- попередження повторних ішемічних атак, гострих порушень кровопостачання головного мозку;
- відновлення і підтримка правильного обміну речовин, особливо жирового у пацієнтів з ішемічною хворобою коронарних судин і змінами в сонних артеріях.
Що робити гіпертонікам?
Для виникнення ускладнень при гіпертонії важливо не саме високий артеріальний тиск, а різкі скачки (гіпертонічний криз). Вони призводять до змін судин головного мозку, вогнищевим інфарктів, аневризмам. Одночасно підвищується в’язкість крові і схильність до тромбоутворення.
Інсульт найчастіше виникає у гіпертоніків:
- з підйомом як систолічного, так і діастолічного артеріального тиску;
- якщо виявлена на ЕКГ гіпертрофія лівого шлуночка;
- при визначенні біохімічних пробах підвищення реніну;
- при наявності скарг на головні болі, запаморочення, потемніння в очах, знижену пам’ять.
Статистика показує, що тільки 15% осіб з гіпертонією беруть постійне лікування, інші періодично (від однієї кризи до іншої) або взагалі не цікавляться своїм тиском.
Можете також прочитати: Препарати для профілактики інсульту
Препарати для профілактики інсульту
Щоб вберегтися від інсульту, необхідно:
- бажання пацієнта, його контроль за артеріальним тиском;
- організація фізичної активності;
- зниження ваги;
- дотримання правильного харчування з обмеженням солі;
- довічний прийом ліків.
З боку лікаря потрібен індивідуальний підбір найбільш ефективних засобів терапії та режиму прийому.
Можливості профілактики при аритміях
Запобігти інсульту при ускладненому гострому інфаркті міокарда, ревмокардиті, кардиомиопатиях з порушеним серцевим ритмом можна, усунувши можливість попадання микроэмболов в судини мозку з наявного осередку ураження.
Найбільш небезпечними є фібриляція передсердь, шлуночків, пароксизмальна миготлива аритмія. Сильні неправильні скорочення міокарда призводять до відриву тромбу.
Важливо своєчасно встановити «німі» зони ушкодження мозку (без симптоматики). Застосування антикоагулянтів непрямої дії (Варфарину або Фенилина), Реополіглюкіну в гострому періоді дозволяє знизити ускладнення у пацієнтів цієї групи на 70%.
Інший метод — нормалізація ритму за допомогою операції з імплантації штучного водія.
Що робити після перенесених «малих» інсультів з повним відновленням?
Якщо пацієнт вже переніс інсульт або минуще порушення мозкового кровообігу, то йому необхідно повністю дізнатися причини своєї патології. Для цього потрібно зробити:
- УЗД сонних, хребетних, внутрішньомозкових артерій (можливе застосування транскраніальної допплерографії, ангіографії судин мозку);
- ЕКГ, при необхідності Холтерівське моніторування, щоб переконатися в правильному ритмі серця;
- аналіз крові загальний та дослідження коагулограми;
- комп’ютерну томографію мозку для виключення інших структурних змін;
- проконсультуватися з лікарями неврологом і ангиохирургом.
Терапія буде залежати від результатів обстеження.

Рекомендований щоденний прийом дози аспірину у 75 – 100 мг вранці до їди, запивати водою
Якщо виявлені зміни сонних артерій
Звуження сонних артерій у середній віковій категорії виявляється у 1/3 чоловіків. Жінки страждають цією патологією рідше. Головним у клініці є стан додаткового «окружного» або колатерального кровопостачання мозку. Ці ознаки носять індивідуальний характер.
При дуплексному скануванні визначають форму атеросклеротичної бляшки. Найбільш небезпечна пухка структура. Вона навіть при невеликому звуженні судини здатна стати джерелом ембола.
Лікувальні заходи:
- використання антикоагулянтів, статинів;
- хірургічне витяг тромбу і ліквідація стенозу (якщо просвіт артерії закритий на 70%).
Рекомендації щодо прийому препаратів з групи антиагрегантів
Доведено результативність використання препаратів трьох груп.
Лікування цими препаратами слід контролювати з допомогою аналізів крові на фактори згортання. В якості побічних ефектів можливі нудота, блювота, головні болі, збільшення частоти нападів стенокардії.
Рекомендації по боротьбі з порушенням жирового обміну
Кількісно небезпечні метаболічні зміни можна виразити так:
- рівень загального холестерину – 5,2 ммоль/л і більше;
- рівень низкоплотных ліпопротеїнів – 3,36 ммоль/л і вище.
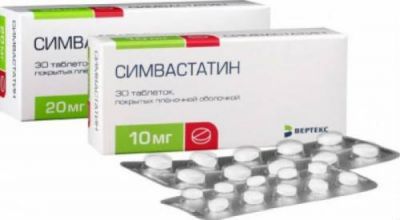
Ефективність препаратів із групи статинів (Симвастатин, Розувастатин, Правастатин) доведена тільки у випадках поєднання з ішемічною хворобою серця
При ізольованому ураженні судин мозку їх активність занадто мала. Однак призначення препаратів сприяє уповільненню зростання атеросклеротичних бляшок в сонній артерії.
Крім лікарських препаратів, що кожна людина може:
- привчити себе до прийому заспокійливого трав’яного чаю з м’ятою, мелісою і медом;
- розібратися у власній реакції на стреси;
- обмежити захоплення міцною кавою та алкогольними напоями;
- навчитися планувати свій день, щоб завжди був час для відпочинку, фізичних вправ.
Слід сподіватися в рівній мірі на себе і профілактичне лікування. Тоді попередження інсульту буде успішним.
