 Зміст:
Зміст:
- Історія питання
- Технічні основи методу
- Види обстеження
- Кому показана КТГ?
- Як проводиться процедура?
- Як проводиться оцінка кривої?
- Яким буває ритм скорочень серця?
- Різновиди апаратів
- Про який патології попереджають результати дослідження?
- Можлива помилкова трактування
За даними різних авторів, причиною смертності немовлят у 56 – 75% випадків є внутрішньоутробна гіпоксія (киснева недостатність). Діагностувати цей стан як можна раніше — мета акушерської служби, оскільки його можна запобігти.
Абревіатура «КТГ» має подвійне тлумачення в медицині. Її використовують як скорочення від «комп’ютерна томографія», але акушерам-гінекологам термін більш відомий як «кардіотокографія». Це спосіб одночасної реєстрації серцевого ритму плода і тонічних змін матки.
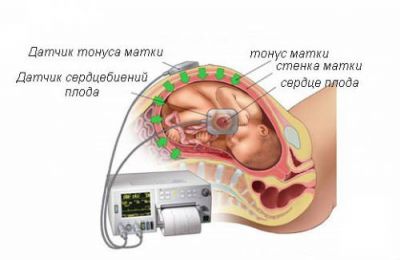
Прилад (кардиотокограф) «викреслює» на стрічці 2 графічних зображення: на першому — змінюється частота серцевих скорочень плода (чсс), на другому — гистерограмма (тонус м’язів матки).
Методика досить інформативна, більш проста у виконанні, ніж електрокардіографія та фонокардіографія, дозволяє запідозрити порушення кровообігу у плода на ранніх термінах вагітності. Це важливо для надання допомоги ще не народженому дитяті, прогнозу пологів матері.
Історія питання
З кінця вісімнадцятого століття провідні лікарі європейських країн намагалися діагностувати патологічний стан дитини у внутрішньоутробному періоді на стадії вагітності. Лаеннека вважають винахідником стетоскопа. Французький лікар Каргарадек застосував цей спосіб у вислуховуванні серця плода і сформулював основні положення про можливості методу в діагностиці.
Однак ще тривалий період пішов на оскарження діагностичної значущості.

У той час більшість акушерів не сумнівалося в тому, що навіть приклавши вухо до живота вагітної жінки, можна встановити, чи живий плід, але розглядати аускультацію як спосіб виявлення патології відмовлялися
Ні про яке застосуванні у більш широкій діагностиці не могло бути й мови. У 1906-1908 роках з’явилися примітивні способи проведення внутрішньоутробної ЕКГ і фонокардиографии. Російські вчені Л. Персіанінов, Ст. Демидов, А. Аристов успішно проводили клінічні дослідження по впровадженню в практику цих методів. Але відсутність зручної апаратури обмежувало результати.
Метод КТГ запроваджений у 60-х роках двадцятого століття Е. Чоном, який запропонував одночасну реєстрацію активності тонусу матки і серцевих скорочень плода. Удосконалене обладнання дозволяє в даний час з успіхом використовувати методику в жіночих консультаціях, пологових будинках та перинатальних центрах не тільки при вагітності, але і в процесі пологів.
Сучасні прилади в автоматичному режимі проводять розшифровку отриманих показників, об’єктивно оцінюють, реєструють і зберігають в пам’яті комп’ютерної техніки їх динаміку.
Технічні основи методу
В основі приладу закладені:
- механізм реєстрації серцевих скорочень за допомогою однієї з різновидів УЗД (допплерівського ефекту) через ультразвуковий датчик;
- тонус матки визначається тензометричним способом.
Графічне зображення на калібрувальної кривої оцінюється в безперервному режимі за 60 секунд.
Крім отримання тахограми та гистерограммы, деякі апарати здатні вловлювати ворушіння плода і фіксувати їх на стрічці
Види обстеження
КТГ проводять у двох видах.
Непряма кардіотокографія (зовнішня) — застосовується для обстеження вагітних жінок, а також коли пологи вже почалися, але плодовий міхур ще цілий. В установці датчиків вибираються найбільш зручні місця для кращого надходження сигналів:
- УЗД-датчик закріплюється в місці оптимальної чутності серцебиття на животі майбутньої мами в залежності від положення плода;
- тензометрия здійснюється з зони дна матки.
Пряма або внутрішня — проводиться при порушенні цілісності оболонки навколоплідного міхура. Для вимірювання ЧСС у найближчу частину тіла плода вводиться голчастий електрод. Тонічні скорочення матки реєструють спеціальним катетером, розташованим усередині порожнини матки. Він дозволяє зареєструвати внутрішньоматкове тиск.
Розрізняють КТГ по впливу на плід:
Найбільш поширені тести з введенням розчинів Атропіну і Окситоцину.
За атропиновому тесту судять про гарну проникності плаценти і нормальному стані плода, оскільки розгальмовується симпатична нервова система і обов’язково з’являється тахікардія. У разі поганої проникності належної реакції не послідує. Деякі вчені наводять дані за низькою точності оцінки здоров’я майбутньої дитини цим тестом (69,2%).
Окситоцином провокують початок переймів, що зменшує кровотік у плаценті. Здоровий плід не повинен реагувати на ці зміни, але при знижених компенсаторних можливостях проявляє стресову реакцію.
По відношенню до початку пологів розрізняють:
- антенатальну кардиотокографию (АКТГ);
- интранатальную (під час пологів).
Кому показана КТГ?
Методика кардіотокографії проводиться за призначенням лікаря, починаючи з 28-го тижня вагітності. Раніше цього терміну запис зробити не вдається, розшифровці вона не підлягає. Якщо реєструється норма і надалі при огляді і прослуховуванні серцебиття у лікаря сумнівів не виникає, то одного результату достатньо.
Дослідження необхідно провести повторно, якщо:
Також ви можете почитати: Негативний резус-фактор і вагітність
Негативний резус-фактор і вагітність
- на отриманій запису ймовірні ознаки патології;
- минулі вагітності у жінки протікали з ускладненнями (аномалії плоду, внутрішньоутробна смерть, неблагополучний генетичний анамнез у сім’ї);
- порушена рухова активність (з’явилися тривалі періоди без активних поштовхів або, навпаки, посилилася рухливість плода);
- майбутня мама перенесла гостру вірусну чи іншу інфекцію і погано себе почуває;
- у матері є непроліковані вчасно вогнища хронічної інфекції;
- проводилося яке-небудь лікування з застосуванням медикаментів;
- є підозра на гестоз (порушується проходження крові матері через плаценту, ймовірність затримки розвитку плода);
- жінка неправильно поводиться, незважаючи на вагітність (курить, вживає алкогольні напої), включаючи групу наркозалежних пацієнток;
- вагітність протікає на фоні різних захворювань (гіпертензії, цукрового діабету, хвороб нирок і печінки, вад серця, ожиріння);
- терміни показують можливість «переношування» (41 тиждень і більше);
- виникає підозра про затримку розвитку плода;
- у жінки багатоплідна вагітність;
- симптоми вказують на прееклампсію;
- з’являються кров’янисті виділення з матки;
- симптоматика говорить про можливе маловодии або багатоводді.
Іноді КТГ проводиться в більш ранні терміни (до 28 тижнів) при необхідності підтвердження наявності серцебиття плоду, якщо лікар не може їх виявити. Прогностична цінність обстеження збільшується на 35-36 тижні.
Як проводиться процедура?
Запис кардиотокограммы не вимагає тривалої спеціальної підготовки. Її можуть провести після інструктажу медичні сестри, помічники лікаря.
Жінка не повинна бути схвильованою, втомленою. Їй слід відпочити після дороги, дозволяється перекусити, але не наїдатися.
Датчики змащуються спеціальним гелем для кращого контакту з тілом. Стандартний запис ведеться 10 хвилин, за показаннями довше. Показники більш інформативні, якщо під час включеного апарату плід ворушився.
При постійному контролі під час пологової діяльності фіксується реакція серця плода на скорочення матки. Доказів шкідливості процедури для плода не отримано. Іноді майбутні мами відзначають зростання збудження дитини після дослідження. Це тимчасове явище, воно доводить, що малюк чує роботу датчиків.

Пацієнтку укладають у зручне положення, можна лежати на боці, сидіти
Як проводиться оцінка кривої?
Тривалі суперечки за візуальною оцінкою отриманої кривої показали різницю в результатах, що доходить до 78%. Подібне трактування можна віднести до норми або патології у зв’язку з низькою достовірністю.
У 1976 році Ст. Фішером запропонована система бального обліку ознак (оцінки). Модифікована шкала балів дозволила збільшити точність діагностики.
Суть оцінки по Фішеру
Аналізуються 5 величин кардіотокографічної запису, кожна з яких може мати від 0 до 2 балів. Підрахунок суми та є оцінкою стану плода.
Для відмінності від норми відхилень існують такі оціночні показники:
- базальний ритм — середня частота скорочень серця плода (за норму прийняті значення від 120 до 160 ударів на хвилину);
- зміни ритму (варіабельність) — можлива у вигляді миттєвих відхилень або реєструються за проміжок часу (хвилину);
- чітка періодичність у зміні ритму;
- міокардіальним рефлексом названі одночасно зафіксована тахікардія і зростання активності рухів дитини.
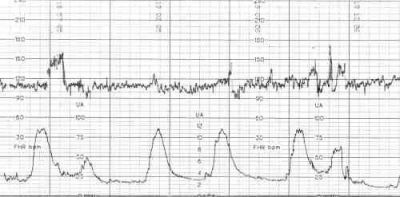
Розшифровка і оцінка проведеної кардіотокографії проводиться тільки з урахуванням усіх показників
Трактування за Фішером:
- норма — від 8 до 10 балів;
- від 5 до 7 балів — вказує на кисневе голодування, лікар призначає лікування по поліпшенню маткового кровотоку;
- 4 і менше балів — вимагає термінового з’ясування причини, оскільки плід страждає від вираженої кисневої недостатності, пацієнтку кладуть в стаціонарне відділення і рішення про подальше обстеження приймається консиліумом лікарів.
Яким буває ритм скорочень серця?
Змінений ритм скорочень реєструється у вигляді:
- акцелераций (прискорень) — чсс перевищує середній рівень на 15 ударів і більше на час довше 15 секунд;
- осциляцій — спостерігаються коливання базального ритму і частоти на величину від 5 до 15 ударів в хвилину при певної повторюваності хвилі;
- децелераций (уповільнень) — якщо на час 15 секунд чсс знижується більш, ніж на 15 ударів.
Ранніми децелерациями вважаються урежения, пов’язані з скороченнями матки і тиском головки плоду.
Пізніми — непостійні спади частоти на «піку» скорочення (вважаються найбільш небезпечним ознакою для плода).
Вариабельными — називають зміни частоти в часі, в залежності від сили скорочення матки та інших причин.
Видів ритму плода дуже багато. Найбільш часто зустрічаються варіанти:
- монотонний — може бути нормою, якщо плід спить, але не можна виключити недолік надходження кисню, який слід розцінювати як патологію;
- синусовий — записана крива має вигляд синусоїди, де числові значення прискорень чергуються з уповільненнями, розцінюється як норма при рухової активності, як патологія — при спокої плода.
Картина кривий на записи несхожа на електрокардіограму. Не треба їх плутати і намагатися самостійно поставити діагноз.
Різновиди апаратів
Існуючі апарати для КТГ мають більш простий пристрій і володіють складним автоматичним додатком.
На простих роблять кардиотокографию в будь-якому кабінеті акушера-гінеколога. Розраховувати показники і бальну оцінку доведеться самостійно вручну.
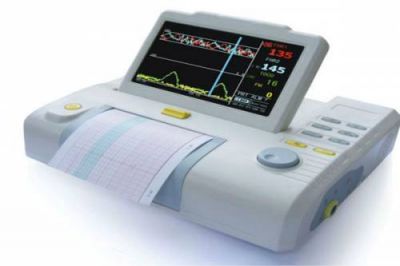
Сучасний аналіз проводиться комп’ютером, у результаті виходять дуже чутливі по точності дані (від 87 до 90%) про внутрішньоутробної патології
За даними автоматичного аналізу:
- до 1,0 бала – підтверджують повне здоров’я плоду;
- при оцінці від 1,1 до 2,0 — результати розцінюються як початкові порушення;
- від 2,1 до 3,0 балів — можна робити твердження про виражених порушеннях;
- при 3,1– 4,0 бали висновок вказує на різко виражені зміни в стані плода.
Сучасні апарати мають свої оціночні шкали. Автоматизований кардіомонітор «Уникос» показує бальну оцінку до 4,0 і видає висновки, як:
- норма,
- початкові зміни,
- виражені порушення,
- невідкладне критичний стан.
За кардиотокографу типу «Інтранатальний автоматизований монітор» розрахунок йде на 10 балів, одночасно аналізується родова діяльність (інтенсивність, регулярність, тривалість перейм). Монітор показує оптимальний час для розродження та збереження життєздатності плода, індекс реактивності (ступінь вираженості реакції на зовнішні подразники).
Налаштування апарату для обстеження під час пологів і при вагітності різні.
Про який патології попереджають результати дослідження?
Поставити діагноз на підставі тільки КТГ не можна. Завжди в обстеженні застосовуються аналізи крові, сечі, УЗД діагностика, доплерографія та інші. Кардіотокограма дозволяє швидко провести первинне обстеження та виключити ймовірність патології плоду.
Вважається, що порушені дані КТГ вказують на:
- можливість обвиття або притиснення пуповини;
- формування вродженого пороку серця, аритмій;
- гипоксическое стан.
Якщо у матері є яке-небудь захворювання, що вимагає допологової госпіталізації, то КТГ проводять щодня.
Гіпоксія плода, можливо, пов’язана з порушеним кровообігом в плаценті
Можлива помилкова трактування
За висновком КТГ іноді візуально визначається патологія, але її згодом не знаходять. Це трапляється, якщо:
- жінка з’їла занадто багато і прийшла на обстеження;
- невдало вибраний час, дитина «спить», його активність низька;
- у матері спостерігаються ознаки ожиріння (через товстий шар жиру сигнали надходять з недостатньою чіткістю);
- малюк надмірно активний;
- не накладено досить гелю на датчик;
- вагітність багатоплідна.
Зазвичай лікар розпізнає ці помилки з допомогою повторного дослідження.
Використання методу кардіотокографії в клінічній практиці показує значний вплив на попередження внутрішньоутробної смертності дітей. Досвід різних установ довів зниження цього показника на 20-46%. Це дуже значущі цифри у зміцненні здоров’я населення.
