- Причини і механізми розвитку хвороби
- Класифікація
- Симптоми маститу
- Окремі форми маститу
- Діагностика
- Лікування
- Профілактика
Термін «мастит» походить від двох слів: mastos, тобто груди, і закінчення -itis, що означає запалення. Таким чином, мастит – це запалення молочної залози.
В більшості випадків, становить 80-85%, хвороба розвивається у жінок після пологів. Рідше вона виникає у некормящих. В деяких випадках інфекція уражає вагітних жінок і новонароджених дітей.

Причини і механізми розвитку хвороби
В 9 з 10 випадків маститу його викликає золотистий стафілокок. Збудник потрапляє в молочну залозу через тріщини сосків, які виникають у годуючої мами. У більш рідкісних випадках мікроби проникають спочатку в протоки залози, а потім в її тканину при годуванні дитини або зціджуванні молока (интраканаликулярный шлях). Дуже рідкісні випадки, коли інфекція приноситься з інших гнійних вогнищ по кровоносних або лімфатичних судинах (гематогенний і лімфогенний шляхи).
Збільшує ризик виникнення маститу лактостаз – це застій молока, що супроводжується набухання молочних залоз.
Лактаційний мастит частіше вражає жінок, які не мають досвіду годування груддю. Він розвивається приблизно у кожної двадцятої породіллі, з них більше 77% — первородящі.
Інфекція може вражати саму залізисту тканину, або паренхіму, або поширюватися переважно за соединительнотканным прошаркам, формуючи інтерстиціальне запалення. У відповідь на потрапляння збудника в залозу організм відповідає реакцією, спрямованої на його видалення.
У вогнищі проникнення мікробів розширюються судини, підсилюється кровотік. З кров’ю приносяться імунні клітини – лімфоцити. Одна група лімфоцитів безпосередньо захоплює і знищує мікробні агенти, одночасно допомагаючи іншій підгрупі «розпізнавати» їх антигени. Інша група лімфоцитів на основі інформації про антигенному будові починає вироблення антитіл. Антитіла прикріплюються до поверхні мікробів, потім такі комплекси теж знищуються. У результаті розпаду мікробних клітин і самих лімфоцитів утворюється гній.
Посилений приплив крові до залозі викликає її набряк і почервоніння шкіри, порушується її функція, виникає біль, підвищується температура у вогнищі хвороби. При інтенсивному запаленні виділяються активні речовини діють на весь організм, в тому числі на центр терморегуляції в мозку, змінюючи його налаштування. З’являється загальна реакція у вигляді лихоманки та інтоксикації (отруєння).
Молочна залоза має особливості будови. Після пологів значно посилюється її функція. У цей період життя жінки відзначається і фізіологічний імунодефіцит. Всі ці фактори визначають відмінність перебігу маститу від інших гострих інфекційних процесів.
Часточкову будову молочної залози, велика кількість жирових клітин, наявність порожнин і проток зумовлює погане обмеження запального процесу і швидке його поширення. Серозна та інфільтративна форми швидко переходять в гнійну, яка схильна до затяжного перебігу і нерідко ускладнюється сепсисом.
Класифікація
Види маститу зазвичай визначають по стадії його розвитку, іноді на перший план виходить природа захворювання (специфічні форми):
Гострий:
А) серозний;
Б) інфільтративний;
У) гнійний:
- абсцедирующий;
- флегмонозний;
- гангренозний.
Хронічний:
А) гнійний;
Б) негнійний.
Специфічний (рідкі форми):
А) туберкульозний;
Б) сифілітичний.
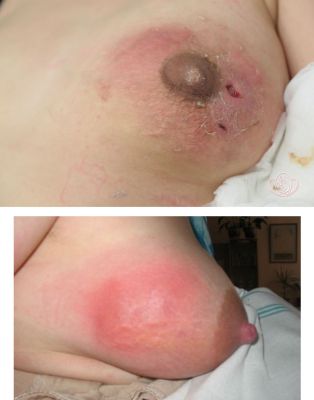
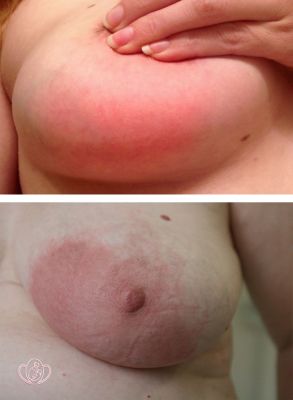
Симптоми маститу
Симптоми маститу у годуючих розвиваються зазвичай на другий-третій тижні після пологів. У більшості пацієнток спочатку виникає гострий застій молока, який ще не ускладнився попаданням в залозу мікробів. Цей стан проявляється відчуттям важкості в молочній залозі, напрузі в ній. В окремих часточках можна промацати невеликі ущільнення. Вони мають чіткі межі, досить рухливі і безболісні. Зовні шкіра не змінена, загальних проявів немає. Однак в протоках залози при лактостазі накопичуються різні мікроорганізми, в тому числі і стафілококи. Необхідно вилікувати лактостаз протягом 2-3 днів. Інакше він перейде в мастит.
Якщо гноєтворні мікроби проникають у тканину залози, через 3 – 4 дні розвивається серозний мастит. Він починається з підвищення температури тіла до 38-39С, що супроводжується ознобом. Погіршується загальний стан жінки, з’являється слабкість, пітливість, головний біль. Поступово наростає біль у молочній залозі, стаючи дуже сильною, особливо під час годування або зціджування. Сама залоза збільшується, шкіра над нею трохи червоніє. При промацуванні визначаються дрібні хворобливі ущільнення. У крові визначаються ознаки запалення: лейкоцитоз, збільшення швидкості осідання еритроцитів до 30 мм/год.
Якщо лікування запізнюється, через 2-3 дні розвивається інфільтративний мастит. Посилюються прояви загальної інтоксикації – зберігається лихоманка з ознобом, проливним потом. Жінка скаржиться на різку слабкість і розбитість, сильний головний біль. У молочній залозі при пальпації визначається інфільтрат – болючу ділянку більш щільної тканини, що не має чітко окреслених кордонів. Він може розташовуватися навколо сосків (субареолярный), в глибині тканини (интрамаммарный), під шкірою (підшкірний) або між залозою і грудною кліткою (ретромаммарный).
Одночасно можна виявити болючі збільшені пахвові лімфатичні вузли, які стають бар’єром для поширення мікроорганізмів по лімфатичних шляхах.
Ця стадія хвороби триває від 5 до 10 днів. Після цього інфільтрат може самостійно розсмоктатися, але частіше відбувається його нагноєння.
Гнійний мастит
Гнійний мастит протікає з високою лихоманкою (39С і більше). Порушується сон, втрачається апетит. Посилюються місцеві ознаки хвороби. В одному з ділянок залози з’являється флюктуація, або розм’якшення – ознака появи у вогнищі гною. В залежності від ступеня ураження молочної залози розрізняють кілька форм хвороби.
При флегмонозно маститі температура тіла до 40С. Молочна залоза значно збільшується в розмірі, шкіра над ним блискуча, почервоніла, набрякла. Спостерігається збільшення і болючість пахвових лімфовузлів.
При гангренозною формою стан хворої важкий. Висока лихоманка поєднується з почастішанням пульсу до 120 в хвилину і вище, зниженням артеріального тиску. Може виникнути гостра судинна недостатність – колапс. Шкіра над збільшеною молочною залозою набрякла, на ній з’являються пухирі і ділянки омертвілої тканини — некрозу. В крові визначається виражений лейкоцитоз, збільшення швидкості осідання еритроцитів, зрушення лейкоцитарної формули вліво, токсична зернистість лейкоцитів. У сечі з’являється білок.
Зустрічається субклінічний гнійний мастит, при якому симптоми виражені нерізко. Стерті ознаки маститу визначаються і при його хронічному перебігу.
Гострий мастит може викликати важкі наслідки:
- лимфангиит і лімфаденіт (запалення відводять лімфу судин та лімфовузлів);
- молочний свищ (частіше після мимовільного розкриття гнійника, рідше після оперативного лікування, він може закритися самостійно, але протягом тривалого строку);
- сепсис (проникнення мікробів у кров з ураженням різних внутрішніх органів).
Окремі форми маститу
Деякі різновиди запалення молочних залоз мають особливості. Ці форми зустрічаються рідше, тому гірше діагностуються.
Нелактационный мастит
Причини запалення молочної залози поза годування пов’язані із загальними змінами в організмі:
- гормональна перебудова в період статевого дозрівання або менопаузи;
- імунодефіцитні стани, цукровий діабет, хронічні інфекції, злоякісні пухлини;
- ятрогенный мастит – після операцій на молочних залозах, наприклад, з косметичною метою.
При нелактационном мастит звичайно визначається помірна болючість і припухлість молочної залози, збільшення пахових лімфовузлів. Якщо процес переходить в гнійну форму – підвищується температура тіла, посилюється біль, погіршується загальний стан. Сформувався гнійник може розкритися на поверхню шкіри або в просвіт каналу залози, утворивши тривало незаживаючі свищ.
Лікування нелактационного маститу ґрунтується на тих же принципах, що і маститу у годуючих мам.
Мастит новонародженого
В період новонародженості у дитини настає статевий криз – стан, що супроводжується набухання молочних залоз. Якщо в цей час в тканину залози потрапить збудник хвороби, він викличе запалення. Найчастіше стафілокок потрапляє в молочну залозу дитини контактним шляхом, особливо при наявності у нього гнійного процесу на шкірі (піодермії) і механічного подразнення залоз.
На початку хвороби відбувається одностороннє збільшення молочної залози. Шкіра над нею не змінена, а потім червоніє, з’являється хворобливість. Незабаром гіперемія (почервоніння) шкіри стає вираженою. Якщо тканина залози піддається гнійного розплавлення – визначається флюктуація. Дитина погано їсть, турбується, постійно плаче, у нього підвищується температура тіла. Нерідко гнійний процес поширюється на грудну стінку з утворенням її флегмони.
Лікування хвороби проводиться в стаціонарі. Призначаються антибіотики, дезінтоксикаційна терапія. При інфільтрації застосовуються місцеві методи і фізіотерапія. Утворення гнійників – показання для оперативного лікування.
При своєчасному лікуванні прогноз маститу новонароджених сприятливий. Якщо відбувається розпад великої частини залози у дівчинки, то в майбутньому це може створити у неї проблеми з формуванням грудей і лактацією.
Профілактика такого стану полягає в ретельному догляді за шкірою дитини. Під час статевого кризу потрібно оберігати його молочні залози від механічного подразнення одягом. При значному нагрубанні можна закривати їх стерильною сухою тканиною.
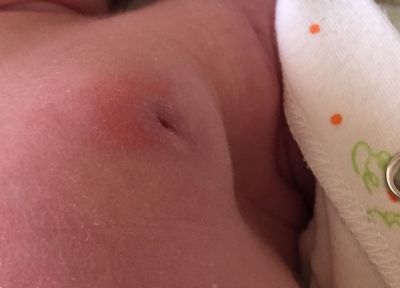
Діагностика
Якщо ознаки запалення виражені, діагностика маститу не викликає особливих складнощів. Оцінюють скарги хворої, розпитують про її давності хвороби і зв’язку з годуванням дитини, уточнюють супутню патологію, проводять огляд і пальпацію молочних залоз.
В аналізах крові визначається збільшення кількості лейкоцитів і швидкості осідання еритроцитів. У важких випадках розвивається анемія, з’являється білок у сечі.
Важливу інформацію може дати бактеріологічне дослідження молока, а при розвитку сепсису – крові.
Для оцінки процесу в динаміці нерідко використовується ультразвукове дослідження молочних залоз.
Однак трапляються і діагностичні труднощі. Якщо у пацієнтки немає флуктуації і почервоніння шкіри, то у неї часто залишається нерозпізнаним гнійний мастит, і вона лікується консервативно. У багатьох випадках це викликано самолікуванням антибіотиками, коли пацієнтка «змащує» ними клінічну картину, а лікар бачить вже змінене протягом хвороби.
Стерта форма хвороби характеризується нормальною або трохи підвищеною температурою тіла, набряку і почервоніння шкіри немає. Однак заліза залишається болючою протягом довгого часу, а при промацуванні її визначається інфільтрат. В цьому випадку допомогти в діагностиці може пункція гнійного вогнища, особливо при абсцедуючої формі.
Лікування
Що робити при маститі?
Необхідно терміново звернутися до хірурга за місцем проживання. Терапію слід починати якомога раніше, поки не розвинулася гнійна форма захворювання.
Чи можна годувати при маститі?
У легких випадках годування дитини можна продовжувати. При гнійному маститі грудне вигодовування слід припинити, тому що при цьому в організм дитини можуть потрапити мікроби, так і антибіотики та інші ліки.
Як лікувати мастит?
З цією метою використовують консервативні і оперативні методи.
При задовільному стані пацієнтки, температурі не вище 37,5 С, тривалість хвороби менше 3 днів, інфільтраті лише в одному квадранті залози і відсутність місцевих ознак запалення (набряк, гіперемія) призначається консервативна терапія. Якщо вона не приносить ефекту протягом двох — трьох діб – необхідна операція.
Терапія проводиться в стаціонарі. Лікування маститу в домашніх умовах можливо у виняткових випадках лише при легких формах захворювання. Схема лікування включає наступні напрямки:
Потрібно особливо зазначити, що холод або зігріваючі засоби (в тому числі і популярний народний засіб — камфорне масло) не повинні використовуватися для консервативного лікування гострого маститу. Ці способи можуть замаскувати протягом гнійного процесу або, навпаки, викликати його швидке поширення.
При високій температурі тіла та наявності інфільтрату в тканині залози потрібне хірургічне втручання. При вираженому лактостазі, який теж супроводжується схожими ознаками, потрібно спочатку звільнити груди від молока. Для цього проводять ретромаммарную новокаїнову блокаду, вводять Но-шпу і Окситоцин, потім жінка зціджує молоко. Якщо лихоманка і інфільтрація були викликані лактостазом, після зціджування біль проходить, інфільтрат не визначається, температура тіла знижується. При гнійному маститі після повного зціджування в тканинах залози залишається хворобливе ущільнення, лихоманка зберігається, самопочуття не поліпшується. У цьому випадку призначається хірургічне втручання.
Операція при маститі
Операція проводиться під загальним знеболенням. При виборі доступу до вогнища враховують його розташування і глибину. При розташуванні гнійника субареолярно або в центрі залози виконують напівовальний розріз по краю ареоли. В інших випадках виконують зовнішньо-бічні розрізи або проводять їх по складці під молочною залозою. Радиарные розрізи зараз не застосовуються, так як після них залишаються грубі рубці, погано приховувані під білизною.
Провівши розріз, хірург видаляє всю гнійно-некротичну тканину залози. Отриману порожнину промивають антисептичними засобами, встановлюють дренажно-промивну систему для відтоку рідини і промивання рани антибіотиками і антисептиками після операції. Рану закривають первинними швами. Це дозволяє сформувати замкнуту порожнину, яка поступово заповнюється грануляціями. У результаті зберігається обсяг і форма молочної залози.
В деяких випадках провести таку операцію неможливо, наприклад, при анаеробної мікрофлори або великому шкіряному дефекті.
Відразу після операції починають промивати порожнину розчином хлоргексидину в обсязі 2-2,5 літра на добу. Промивання припиняють приблизно на п’ятий день за умови купірування запалення, відсутність гною в порожнині, зменшення її обсягу. Шви видаляють на 8-9 день після операції.
У післяопераційному періоді проводять консервативну терапію, яка включає антибіотики, десенсибілізуючі препарати, вітаміни.
Профілактика
Для жінки після пологів дуже важлива профілактика маститу. Виконання деяких нескладних рекомендацій лікаря допоможе уникнути застою молока і розвитку запалення.
Жінка повинна знати правила годування грудьми:
- прикладати дитину поперемінно до кожної молочній залозі, змінюючи груди під час наступного годування;
- перед годуванням вимити руки, бажано обмити і ареоли;
- годувати дитину не довше 20 хвилин, не даючи йому засипати;
- зціджувати залишки молока після годування.
Необхідно попереджати появу тріщин сосків:
- мити ареоли і соски теплою, потім прохолодною водою без мила;
- періодично розтирати соски рушником;
- регулярно міняти бюстгальтер і прокладки, вбираючі молоко.
При появі лактостазу допоможуть такі поради:
- перед годуванням зробити теплий компрес або масаж грудей;
- годувати дитину з хворої грудей в два рази частіше, ніж здоровою;
- робити холодні компреси на груди після годування;
- пити більше рідини;
- звернутися до лікаря за консультацією по грудному вигодовуванню.
Якщо протягом двох діб з явищами лактостазу впоратися не вдається – необхідно термінове звернення до лікаря, так як висока ймовірність розвитку маститу.
loading…
