- Які тканини шийки матки можуть стати джерелом пухлини
- Види та принципи класифікації
- Причини
- Можливі симптоми
- Діагностика
- Лікування
- Прогноз
- Профілактика
Пухлини шийки матки в останні десятиліття стають все більш актуальною проблемою. Це пов’язано з досить високим ризиком малігнізації спочатку доброякісних новоутворень і неухильно зростає в усьому світі рівнем смертності від ракових захворювань.
Незважаючи на досягнення сучасної медицини і активно впроваджувану в РФ програму профілактичних оглядів та диспансеризації населення, виявлення пухлин шийки матки залишається недостатньою. В основному це пов’язано з пізньою обращаемостью жінок за гінекологічної медичної допомогою, схильністю пацієнток до самолікування і недоліком лікарського персоналу у багатьох поліклініках сільських районів.
Які тканини шийки матки можуть стати джерелом пухлини?
Матка відноситься до внутрішніх жіночих репродуктивних органів і анатомічно підрозділяється на тіло з розташованої в ній порожниною і шийку. Вони виконують різні функції і вистелені епітелієм декількох типів, що є ключовим моментом у патогенезі появи ряду пухлин.
Шийкою називають нижній сегмент матки циліндричної або конусовидної форми, який за допомогою цервікального каналу повідомляється з піхвою. У невагітної жінки на шийку припадає близько 1/3 від загальної довжини органу. Її положення, форма і розмір залежать не тільки від індивідуальних особливостей, але й від стану утримують склепіння піхви м’язів, віку пацієнтки, кількості попередніх вагітностей та пологів.
Значна частина шийки матки розташовується в межах малого тазу. Тим не менш, її кінцевий ділянку виступає в просвіт піхви і доступний прижиттєвого візуальному огляду. Тому гінекологічне обстеження обов’язково включає оцінку стану піхвової порції шийки матки, адже саме тут у переважній більшості випадків з’являються новоутворення. Це пов’язано з декількома факторами:
- Часто зустрічається інфікування тканин піхвової частини шийки, в тому числі онкопатогенными штамами вірусів.
- Схильність до цього відділу мікротравм при пологах, передчасному перериванні вагітності, статевому акті і навіть при недостатньо акуратному обстеженні жінки. Повторні пошкодження підвищують ймовірність пухлинного росту.
- Наявність переходу між різними типами епітелію плоским неороговевающим і залозистим), які покривають зовнішню частину шийки і стінки цервікального каналу. Саме ця ділянка слизової оболонки характеризується підвищеним онкологічним ризиком, його називають зоною трансформації.
Пухлина шийки матки може відбуватися з будь-яких тканин: слизової оболонки піхвової частини органу або цервікального каналу, м’язового шару, сполучної тканини… І визначення гістологічного типу новоутворення дозволяє насамперед оцінити прогноз захворювання і ймовірність малігнізації.
Види пухлин шийки матки та принципи класифікації
Незважаючи на діючу Міжнародну статистичну класифікацію хвороб (МКБ-10), у клінічній практиці використовуються й інші номенклатури для опису виявлених пухлин шийки матки. Вони ґрунтуються на походженні та гістологічному будові новоутворень, ступеня злоякісності пухлинних клітин.
Всі новоутворення поділяють на доброякісні та злоякісні. Крім того, виділяють так звані передпухлинні та фонові захворювання – локальні зміни тканин, підвищують ризик малігнізації клітин і вимагають активного динамічного спостереження. Такі стани найчастіше зачіпають слизову оболонку і можуть бути виявлені при прицільному обстеженні жінки.
Якщо виявлена злоякісна пухлина шийки матки, додатково використовують онкологічну класифікацію TNM. Для цього оцінюють інвазивність новоутворення, залученість в процес підлягають тканин і суміжних органів, наявність регіонарних і віддалених метастазів. Це дозволяє визначити стадію хвороби.
За типом росту пухлини поділяються на екзофітні (збільшуються зовні) і ендофітні (поглиблення). Останні по відношенню до оточуючих тканин можуть бути інвазивними (проростаючими) та неінвазивними.
Гістологічна класифікація
Згідно з гістологічною класифікацією, виділяють кілька різновидів патологічних утворень шийки матки:
- Новоутворення епітеліального походження (плоскоклітинного і залозистого типу). Є найпоширенішими і нерідко потенційно злоякісними. До плоскоклітинним доброякісним пухлинам належать папіломи, кондиломи з ознаками папіломавірусної інфекції, плоскоклітинна і перехідно-клітинна метаплазія. А злоякісні плоскоклітинний карциноми бувають зроговілого, неорогевающего, веррукозного і папілярного типу. Залізисті пухлини – це цервікальний поліп, мюллерова папілома, залозиста дисплазія і карцинома in situ, різні види злоякісних аденокарцином.
- Пухлини стромального (мезенхімального) походження. Найчастіше зустрічаються лейоміоми, лейомиосаркомы, эндометриальная та ендоцервікальна стромальні саркоми, ембріональна рабдоміосаркома.
- Міоми шийки матки, що відбуваються з м’язового шару.
- Пухлини змішаного типу, в тканинах яких є епітеліальні і стромальні елементи.
- Новоутворення іншого типу: лімфома, блакитний і меланоцитный невус, меланома, тератома і деякі інші.
- Метастатичні пухлини, подібні за будовою з клітинами первинного вогнища в різних органах.
Виявлення у жінки будь-якого новоутворення є підставою для подальшого динамічного спостереження за повторним гістологічним дослідженням тканин. Це необхідно для своєчасної діагностики ознак малігнізації клітин і появи іншого пухлинного вогнища.
Причини появи пухлин шийки матки
В даний час доведена патогенетична роль кількох типів вірусу папіломи людини в розвитку ряду передракових станів та раку шийки матки. Вони виявляються у більшості пацієнток з епітеліальними пухлинами.
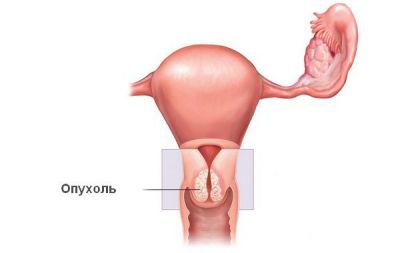
Але в той же час показник інфікування цими збудниками не означає 100% ймовірності розвитку захворювання. Носійство вірусу папіломи людини істотно підвищує ризик формування диспластичних процесів в епітеліальних клітинах. А розвивається при цьому навіть невелика предраковая пухлина шийки матки може з часом малігнізуватися.
До іншим поширеним є і потенційно онкопатогенным факторів відносять:
- зараження і хронічний перебіг ЗПСШ, навіть якщо у пацієнтки немає явних клінічних симптомів інфекції;
- ушкодження шийки матки під час ускладнених пологів, медичних абортів і інвазивних методів дослідження;
- наявність дисгормональних розладів з переважаючою гиперэстрогенией, що може бути обумовлене захворюваннями яєчників, порушеннями на рівні гіпоталамо-гіпофізарної системи, проведеною терапією й іншими причинами;
- наявність хронічних і рецидивуючих вагінітів і цервицитов, у тому числі що виникають на тлі дисбіозу піхви, частих гігієнічних спринцювань, вікових змін тканин;
- первинні та вторинні імунодефіцитні стани;
- куріння, що пояснюється здатністю вдихуваних канцерогенних речовин виділятися залозистими клітинами цервікального каналу;
- підвищена радіаційна навантаження – наприклад, в результаті проведеної променевої терапії або професійних шкідливостей;
- регулярний контакт з потенційно токсичними і канцерогенними сполуками – наприклад, у робітниць нафтопереробних, металопереробних, хімічних підприємств.
У ряді випадків простежується спадкова схильність до захворювання.
Можливі симптоми
Невеликі пухлини зазвичай не призводять до появи яких-небудь зовнішніх симптомів. Вони можуть бути виявлені під час профілактичних, скринінгових або випадкових гінекологічних оглядів. Відсутність скарг є основною причиною несвоєчасного звернення до лікаря та схильності до часткового дотримання лікарських рекомендацій. Така тактика поведінки жінки є чинником ризику пізньої діагностики раку шийки матки та суттєво погіршує віддалений прогноз захворювання.
Поява скарг зазвичай свідчить про розвиток ускладнень або про досягненні пухлиною досить великого розміру. Новоутворення можуть здавлювати нервові закінчення, проростати через товщу шийки в навколишні органи, розпадатися, виразкуватись, травмуватися. Все це зазвичай і супроводжується розвитком певних симптомів. Але носять неспецифічний характер і нерідко приймаються жінкою через ознаки інших гінекологічних і навіть урологічних захворювань, що може стати причиною самолікування.
Найбільш ймовірні симптоми пухлини шийки матки:
- Дискомфорт і больові відчуття в глибині піхви або внизу живота під час статевого акту – як під час фрикцій, так і при досягненні жінкою оргазму.
- Непостійні ациклічні кров’янисті виділення, що може свідчити про травматичному пошкодженні поверхні пухлини, її розпаді або про проростанні стінки посудини. Їх обсяг може варіюватися від окремих прожилок крові до профузних кровотеч.
- Больові відчуття внизу живота, в прямій кишці, крижах постійного характеру. Можуть бути пов’язані з проростанням пухлини, здавленням нервових закінчень, зміщенням і реактивним запаленням суміжних органів.
- Патологічні піхвові виділення гноевидного характеру або у вигляді прозорої жовтуватої рідини. А розпад пухлини шийки матки зазвичай супроводжується неприємними белями.
- Набряки і варикоз зовнішніх статевих органів і асиметричний лімфостаз нижніх кінцівок. Вони виникають внаслідок здавлення лімфатичних і венозних судин великою пухлиною або конглометатом уражених метастазами лімфовузлів.
При проростанні пухлини в сечовий міхур або пряму кишку з’являються ознаки порушення функціонування цих органів. Можливо також формування прямокишечных і сечових нориць. Доброякісні пухлини шийки матки навіть великих розмірів не призводять до розвитку таких симптомів, це ознака інвазивного раку.
Діагностика

Мізерність або навіть відсутність симптомів при невеликих пухлинах не дозволяють достовірно діагностувати їх самостійно. Та й лікар без проведення огляду з використанням інструментальних і лабораторних методів обстеження не може достовірно говорити про наявність або відсутність новоутворення, визначати його характер і стадію, будувати прогнози.
Основні методи діагностики пухлин шийки матки:
При необхідності призначаються цистоскопія, ректороманоскопія. У випадку явно злоякісної інвазивної пухлини виробляють пошук віддалених метастазів.
У деяких клініках здійснюють вірусологічне дослідження з типированием виявленого вірусу папіломи людини. Для цього зазвичай використовується ПЛР з видоспецифическими і типоспецифическими праймерами. Показанням для такої діагностики вважається виявлення плоскоклітинний пухлин, дисплазії, виділення при цитологічному дослідженні некласифікованих атипових клітин.
Лікування

Новоутворення не схильні до регресу і зникнення. Тому лікування пухлини шийки матки проводиться переважно хірургічно. Характер втручання визначають тільки після уточнення гістологічного типу і ступеня злоякісності новоутворення.
Віддалені тканини відправляють на термінове гістологічне дослідження, при цьому виявлення ознак злоякісності може стати приводом для розширення обсягу операції і призначення в подальшому протипухлинного лікування.
Консервативна терапія може бути використана лише для купірування супутнього запалення, усунення інфекції, часткової корекції виникаючих ускладнень, стабілізації стану передопераційних пацієнток. Також вважається допустимим нехірургічне лікування фонових захворювань шийки матки. При цьому через 4 тижні комплексної терапії оцінюють динаміку і вирішують питання про необхідність операції.
Видалення пухлини може проводитися різними методами. Невеликі доброякісні новоутворення і навіть рак шийки на першій стадії (in situ) ліквідують переважно з допомогою малоінвазивних методик. Це може бути кріодеструкція, электроэксцизия, лазерне високотемпературне або плазмове вплив, радіохірургія. Такі операції є органосохраняющими.
При важких дисплазіях і ознаки інвазивного росту пухлини найчастіше проводять розширену екстирпацію матки з Вертгейму з видаленням всього органу. При цьому захоплюються параметральная, паравезикальная, параректальна і паравазальная клітковина, регіонарні лімфатичні вузли, верхня третина піхви.
Така операція при пухлини шийки матки зазвичай здійснюється в умовах онкогінекологічного відділення і доповнюється променевою терапією. Опромінення проводять у передопераційному та післяопераційному періодах одночасно по декількох полях. У деяких випадках показана супутня цитостатична терапія.
Поширення раку за межі матки з залученням в процес прилеглих органів і метастазуванням у більшості випадків обмежує можливості хірургічних методів. При цьому для стримування пухлинного росту і зменшення вираженості больового синдрому нерідко використовується променева або комбінована (радіо – та хіміотерапії) терапія. Таке лікування є паліативним, так як допомогти в лікуванні воно не може.
Прогноз
Прогноз при новоутвореннях шийки матки залежить від їх гістологічного типу, характеру і швидкості росту, можливості повного видалення пухлинної тканини. Мезенхімальні пухлини досить рідко малігнізуються і вважаються цілком прогностично сприятливими.
Прості папіломи (при ВПЛ з низьким онкологічним ризиком) та цервікальні поліпи теж у переважній більшості випадків не становлять небезпеки для життя. А ось інфікованість онкопатогенными типами вірусу папіломи людини з розвитком передракових і фонових станів вимагає особливої уваги та ретельного динамічного спостереження.
При злоякісних пухлинах велике значення має своєчасність діагностики. Найбільш сприятливим варіантом є виявлення раку шийки матки на етапі in situ. 5-річна виживаність пацієнток при цьому дуже висока і становить 95-99%.
Вихід ракових епітеліальних клітин за межі слизової оболонки, схильність та інвазії та метастазування – все це знижує ймовірність повного одужання пацієнтки. 2 стадія раку шийки матки з інфільтрацією параметральной клітковини або частковим переходом пухлини на тіло матки та стінки піхви є менш сприятливим варіантом.
Навіть при успішно проведеної радикальної операції та супутньої променевої терапії 5-річна виживаність становить вже все 55-60%. І всього 10% пацієнток з 4 стадією раку шийки матки залишаються в живих через 5 років після діагностики і лікування захворювання.
Профілактика

Профілактичні заходи спрямовані в першу чергу на зниження ризику появи злоякісних пухлин. До них відносяться:
Пухлини шийки матки – одна з найактуальніших проблем онкогінекології. При ранньому виявленні та своєчасно проведеному повноцінному лікуванні всі вони є виліковними. Тому профілактичні огляди є для жінок основою для збереження не тільки репродуктивного здоров’я, але і самого життя.
loading…
