- Актуальність проблеми
- Класифікація
- Чому виникає гестоз
- Як розвивається захворювання
- Симптоми
- Важкі форми патології
- Ускладнення
- Оцінка тяжкості стану
- Лікування
- Профілактика
Досить часто вагітність супроводжується різними патологічними станами. У нашій статті ми розповімо, що таке гестоз, чому він виникає, яким чином розвивається, опишемо його ознаки, поговоримо про діагностиці, лікуванні та профілактиці цього стану.
Гестоз при вагітності – ускладнення гестаційного періоду. Воно розвивається під час виношування дитини під час пологів або в перші дні після них. Гестоз супроводжується вираженим порушенням роботи життєво важливих органів. В основі цього стану лежить порушене пристосування організму жінки до вагітності. В результаті каскаду реакцій виникає спазм судин у всіх тканинах, порушується їх кровопостачання, розвивається дистрофія. Уражаються нервова система, серце і судини, плацента і плід, нирки і печінку.
Актуальність проблеми

Гестоз у вагітних розвивається в 12-15% випадків. Це головна причина смерті жінок у третьому триместрі вагітності. При розвитку цього ускладнення на пізніх термінах і
у пологах гине до третини всіх дітей. У жінок після перенесеного ускладнення страждають нирки, розвивається хронічна артеріальна гіпертензія.
Чим небезпечний гестоз для плоду? Він викликає внутрішньоутробну гіпоксію (нестачу кисню) і затримку росту. Наслідки гестозу для дитини – відставання у фізичному і розумовому розвитку.
У сучасних умовах все частіше зустрічаються атипові гестози. Вони характеризуються переважанням одного симптому, раннім початком, раннім формуванням недостатності плаценти. Недооцінка тяжкості стану при цьому призводить до запізнілої діагностики, несвоєчасного лікування та пізнього розродження.
Класифікація
Класифікація гестозу розроблена недостатньо. У Росії найчастіше користувалися діленням захворювання на наступні види:
- водянка вагітних (з перевагою набряків);
- нефропатія легкої, середньої і важкої ступені;
- прееклампсія;
- еклампсія.
Основним недоліком цієї класифікації є нечіткість терміну «прееклампсія», що не дозволяє уточнити тяжкість стану.
Сьогодні гестоз ділять на форми у відповідності з Міжнародною класифікацією хвороб 10 перегляду:
- О10: гіпертензія (високий тиск), що існувала до вагітності і осложнившая протягом виношування, пологів, післяпологового періоду;
- О11: існуюче раніше високий тиск з приєднанням протеїнурії (білка в сечі);
- О12: поява набряків при вагітності і білка в сечі при нормальному тиску;
- О13: розвиток при вагітності високого тиску при відсутності білка в сечі;
- О14: виникла при вагітності гіпертонія в поєднанні з великою кількістю білка в сечі;
- О15: еклампсія;
- О16: неуточненная гіпертензія.
Ця класифікація вирішує деякі робочі моменти діагностики і лікування, однак не відображає процесів, що протікають при цьому в організмі.
При «чистому» гестозу патологія виникає у раніше здорової жінки. Цей вид спостерігається лише у 10-30% жінок. Поєднані форми перебігають важко. Вони розвиваються на тлі наявних раніше захворювань: гіпертонічної хвороби, патології нирок і печінки, метаболічного синдрому (ожиріння, інсулінорезистентність), ендокринної патології (цукровий діабет, гіпотиреоз та інші).
Це стан характерний тільки для періоду виношування плоду. Гестоз після пологів проходить, за винятком важких ускладнень. Це говорить про те, що джерело проблем – саме плід і плацента. Гестоз буває тільки у людини. Це захворювання не зустрічається у тварин, навіть у мавп, тому його не можна вивчити в експерименті. З цим пов’язана велика кількість теорій і питань щодо природи цього стану.
Чому виникає гестоз
Розглянемо основні сучасні теорії розвитку цього стану:
Вчені вважають, що єдиної теорії походження гестозу поки не вироблено. Найбільш перспективними визнані імунологічна і плацентарна версії.
Значно підвищують ризик гестозу наступні фактори:
Як розвивається захворювання
Початок хвороби виникає ще в ранні терміни вагітності. При імплантації (впровадження) зародка в стінку матки артерії, розташовані в м’язовому шарі, не змінюються, а залишаються в «добеременном» стані. Виникає їх спазм, уражається внутрішня оболонка судин – ендотелій. Ендотеліальна дисфункція – найважливіший пусковий фактор гестозу. Вона призводить до викиду потужних судинозвужувальних речовин. Одночасно підвищується в’язкість крові, в спазмованих судинах утворюються мікротромби. Розвивається синдром дисемінованого внутрішньосудинного згортання (ДВЗ-синдром).
Спазм судин веде до зниження об’єму крові, що циркулює в організмі. В результаті рефлекторно збільшується тонус периферичних судин. Знижується інтенсивність кровотоку в усіх органах, в тому числі в нирках, печінці, серці, головному мозку і плаценти. Ці порушення викликають клінічну картину гестозу.
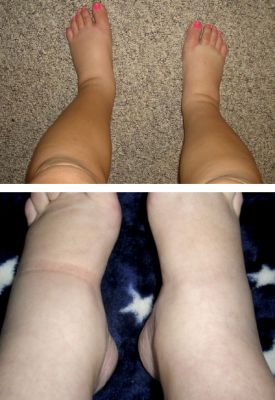
Симптоми гестозу
Зовнішніми ознаками зазвичай проявляється гестоз другої половини вагітності. Проте ми з’ясували, що захворювання розвивається значно раніше. Ранній гестоз вважають доклінічній стадії, яку можна виявити за допомогою спеціальних тестів:
- вимір тиску з інтервалом 5 хвилин в положенні жінки лежачи на боці, на спині, на боці. Тест позитивний, якщо діастолічний («нижня») тиск змінюється більше ніж на 20 мм рт. ст.;
- порушення матково-плацентарного кровотоку за даними допплерографії;
- зниження числа тромбоцитів менше 160× 109/л;
- ознаки підвищеної згортання крові: підвищення агрегації тромбоцитів, зниження активованого часткового тромбопластинового часу, збільшення концентрації фібриногену в крові;
- зменшення концентрації антикоагулянтів, зокрема, власного гепарину;
- зменшення відносного числа лімфоцитів до 18% і нижче.
Якщо у жінки знаходять два-три з перерахованих ознак, їй необхідне лікування з приводу гестозу.
Класичні ознаки гестозу, що з’являються у другій половині вагітності і особливо в 3 триместрі:
- набряки;
- артеріальна гіпертензія;
- протеїнурія.
Гестоз характеризується різноманіттям варіантів його перебігу. Класична тріада зустрічається лише у 15% жінок, а один з трьох симптомів – у третини пацієнток. Більше половини хворих страждають затяжними формами захворювання.
Один із самих ранніх ознак захворювання – надлишковий приріст маси тіла. Зазвичай він починається з 22 тижня гестації. У нормі будь-яка жінка в термін до 15 тижнів повинна щотижня додавати не більше 300 р. Потім у пацієнток молодше 30 років ця надбавка повинна становити не більше 400 грамів у тиждень, у більш старших жінок – 200-300 грамів.
Підвищення артеріального тиску зазвичай виникає на 29 тижні. Для більш точного діагнозу слід дотримуватися всі правила вимірювання, реєструвати тиск на обох руках, правильно підбирати розмір манжети.
Набряки при гестозу пов’язані з затримкою натрію, зниженням концентрації білків у крові, накопиченням в тканинах недоокислених продуктів обміну. Набряки можуть бути тільки на ногах, поширюватися на стінку живота або охоплювати все тіло. Ознаки прихованих набряків:
- виділення основного об’єму сечі в нічні години;
- зменшення кількості сечі, що виділяється порівняно з обсягом спожитої рідини;
- надлишковий приріст маси тіла;
- «симптом кільця» — жінці стає мало її обручку або інше звичне кільце.
Протеїнурія – виділення білка з сечею. Воно викликане пошкодженням ниркових клубочків у результаті нестачі кисню і спазму судин. Виділення більше 1 грама білка в будь порції сечі – небезпечний ознака. Одночасно знижується рівень білка в крові.
Важкі форми захворювання
Особливу небезпеку для матері та дитини є порушення функції нервової системи – прееклампсія і еклампсія.
Симптоми прееклампсії:
- головний біль у потилиці та скронях;
- «пелена», «мушки» перед очима;
- болі у верхній половині живота і в правому підребер’ї;
- нудота і блювання, гарячка, свербіж шкіри;
- закладеність носа;
- сонливість або підвищена активність;
- почервоніння обличчя;
- сухий кашель і осиплість голосу;
- плаксивість, неадекватна поведінка;
- погіршення слуху, утруднення мови;
- озноб, задишка, лихоманка.
При прогресуванні цього стану розвивається еклампсія – судомний припадок, що супроводжується крововиливами і набряком мозку.
Ускладнення
Пізній гестоз може викликати важкі ускладнення, які можуть призвести навіть до смерті матері та дитини:
- еклампсія і кома після неї;
- внутрішньомозковий крововилив;
- гостра ниркова недостатність;
- дихальна недостатність;
- відшарування сітківки і втрата зору у вагітної;
- передчасне відшарування плаценти;
- геморагічний шок та ДВЗ-синдром.
Зустрічаються більш рідкісні форми, ускладнюють гестоз. Це так званий HELLP-синдром і гострий жировий гепатоз вагітних.
HELLP-синдром включає в себе гемоліз (розпад еритроцитів), зниження числа тромбоцитів, відповідальних за згортання крові і порушення роботи печінки з підвищенням в крові її ферментів. Це ускладнення виникає переважно після 35 тижня вагітності, особливо на тлі нефропатії, і часто викликає загибель жінки і плоду.
Симптоми розвиваються швидко. Жінка починає скаржитися на головний біль, блювоту, біль в животі або в правому підребер’ї. З’являється жовтяниця, кровоточивість, пацієнтка втрачає свідомість, у нього починаються судоми. Виникає розрив печінки з кровотечею в черевну порожнину, відшарування плаценти. Навіть якщо жінку терміново прооперувати, з-за порушень згортання крові, вона може загинути в післяопераційному періоді від сильної кровотечі.
Гострий жировий гепатоз вагітних розвивається переважно при першій вагітності. Протягом 2-6 тижнів жінку турбують слабкість, відсутність апетиту, болі в животі, нудота і блювання, зниження ваги, шкірний свербіж. Потім розвивається недостатність печінки і нирок, що проявляється жовтяницею, набряками, маточним кровотечею і загибеллю плоду. Часто виникає печінкова кома з порушенням роботи головного мозку.
Оцінка тяжкості стану
Згідно з російської класифікації, тяжкість захворювання визначається станом нирок.
Гестоз 1 ступеня зазвичай супроводжується набряками гомілок, невеликий протеїнурією, підвищенням артеріального тиску до 150/90 мм рт. ст. При цьому плід розвивається нормально. Такий стан виникає зазвичай в 36-40 тижнів.
Гестоз 2 ступеня характеризується появою набряків на животі, протеїнурією до 1 г/л, підвищенням тиску до 170/110 мм рт. ст. Може відзначатися гіпотрофія плоду 1 ступеня. Така форма виникає в 30-35 тижнів.
Діагностика важкої форми заснована на наступних ознаках:
- підвищення артеріального тиску до 170/110 мм рт. ст. і вище;
- виділення білка в кількості більше 1 грама на літр сечі;
- зменшення об’єму сечі до 400 мл на добу;
- поширені набряки;
- порушення кровотоку в артеріях матки, головного мозку і нирок;
- затримка розвитку плода;
- порушення згортання крові;
- підвищення активності печінкових ферментів;
- розвиток в термін до 30 тижнів.
При такому важкому стані необхідно лікування в стаціонарі.

Лікування гестозу
Основні напрямки терапії:
- лікувально-охоронний режим;
- розродження;
- відновлення функцій внутрішніх органів.
Жінці призначаються такі препарати:
- заспокійливі, седативні засоби (валеріана, пустирник), у важких випадках – транквілізатори і нейролептики (Реланіум, Дроперидол), барбітурати, засоби для наркозу;
- антигіпертензивні засоби (переважно антагоністи кальцію – Амлодипін, бета-блокатори – Атенолол, а також Клофелін, Гідралазин та інші);
- сульфат магнію, що володіє гіпотензивною, протисудомну, заспокійливу дію;
- поповнення об’єму цикрулирующей крові за допомогою внутрішньовенних вливань;
- дезагреганти (Курантил) і антикоагулянти (Фраксипарин) під суворим контролем згортання крові;
- антиоксиданти (вітаміни С, Е, Есенціале).
Медикаментозне лікування при легкому ступені можна проводити протягом 10 днів, при середньої тяжкості – до 5 днів, при важкому стані – до 6 годин. При неефективності лікування необхідно термінове розродження.
Розродження при гестозу проводять через природні родові шляхи або з допомогою операції кесарева розтину. Жінка може народити сама при легкому ступені хвороби, хорошому стані плода, відсутності інших захворювань, ефект від медикаментів. У більш важких випадках застосовують планову операцію. При важких ускладненнях (еклампсія, ниркова недостатність, відшарування плаценти і так далі) проводять екстрене кесарів розтин.
Після кесаревого розтину медикаментозне лікування продовжують до повного відновлення всіх функцій організму. Жінок виписують додому не раніше ніж через 7-15 днів після пологів.
Профілактика гестозу при вагітності
Вагітна жінка повинна уникати нервових і фізичних перевантажень, повноцінно відпочивати, не приймати ліки без призначення лікаря. Харчування повинно бути повноцінним, по можливості гіпоалергенним. Різке обмеження рідини і дієта зі зниженим вмістом солі не показані. Лише у тяжких випадках ниркової недостатності пацієнтці рекомендують зменшити кількість уживаного з їжею білка.
Запорука попередження гестозу – регулярне спостереження у лікаря, контроль ваги, артеріального тиску, аналізів крові і сечі. При необхідності проводиться госпіталізація жінки в денний стаціонар або санаторій, де проводиться профілактичне лікування.
При погіршенні стану, появі набряків, головного болю, болю в правому підребер’ї пацієнтка повинна якомога швидше звернутися до лікаря. Самолікування при цьому неприпустимо. Нелікований гострий гестоз – безпосередня загроза життю матері та дитини.
loading…
