 Зміст:
Зміст:
- Причини
- Механізм розвитку патології
- Види ураження серця
- Клінічна картина
- Як виявити захворювання
- Додаткові методи обстеження
- Лікування
- Хірургічні способи
- Перебіг захворювання
- Які можливі ускладнення
- Прогноз
Гіпертрофічна кардіоміопатія відноситься до рідкісних захворювань серцевого м’яза. Щорічно виявляється від двох до п’яти випадків у групі 100000 населення. Встановлено, що в 2 рази частіше хворіють чоловіки. Зазвичай хвороба виявляється у віці близько 20 років.
Вивчення причин показало спадковий тип передачі патології. З цим захворюванням пов’язані випадки раптової смерті спортсменів.
У МКБ-10 (Міжнародної класифікації хвороб) виділено 2 типи хвороби: обструктивна гіпертрофічна кардіоміопатія I42.1 і «інші види» I42.2.
Причини
Причини гіпертрофічній кардіоміопатії були встановлені після проведеного УЗД родичів пацієнтів. Виявилося, що аналогічні зміни в серцевому м’язі є у 65% членів однієї сім’ї.
Розрізняють за етіологічним ознакою 2 форми хвороби.
Первинна або ідіопатична
Первинною називають спадкову форму кардіоміопатії. Розвиток генетики дозволило встановити точний ген, відповідальний за розвиток хвороби в половині випадків. У 50% сімей точної вказівки на змінені гени не встановлено.
Тип успадкування аутосомно-домінантний. Це означає, що захворювання обов’язково проявляється у спадкоємців, незалежно від статі дитини. Гіпертрофічна кардіоміопатія у дітей виникає з ймовірністю 50%, якщо один з батьків здоровий, а інший — носій гена-мутанта. Якщо генетичні зміни є у обох батьків, то ймовірність досягає 100%.
Проведення генетичної діагностики важливо, оскільки для пацієнтів з гіпертрофічною кардіоміопатією ризик раптової смерті у працездатному віці становить 50%.
Вчені вважають, що мутація генів може відбуватися під впливом неблагополуччя у зовнішньому середовищі (паління, перенесені інфекції, радіація), що діє на майбутню матір під час вагітності.
Вторинна
Вторинні зміни формуються після 60-ти років у пацієнтів з гіпертензією, які мали зміни в структурі м’язової тканини у внутрішньоутробному періоді.
Встановлено, що у 1/5 пацієнтів, які дожили до похилого віку, може розвиватися слабкість систоли і розширення порожнини лівого шлуночка. У таких випадках гіпертрофічна кардіоміопатія не відрізняється від дилатационного виду.

Поломка в структурі ДНК викликає серйозні генні мутації
Механізм розвитку патології
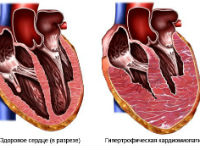
В результаті генетичних мутацій в м’язовій тканині з’являються «неправильні» головні білкові молекули, що забезпечують процес скорочення, актин і міозин. Вони не виробляють достатньої кількості калорій з-за різкого зниження вмісту необхідних ферментів. У 90% хворих м’язові клітини втрачають свою спрямованість. В тканині міокарда утворюються ділянки не здатні до скорочення.
У відповідь інші волокна беруть на себе робочі функції. Їх м’язова маса наростає (гіпертрофується), тому що доводиться скорочуватися з підвищеним навантаженням. Збільшується товщина лівого шлуночка, хоча ніяких даних про вроджених і набутих вадах і гіпертензії не є. Одночасно відбувається потовщення міжшлуночкової перегородки. Це призводить до звуження шляхів викиду крові в аорту.
Ділянки гіпертрофії можуть розташовуватися вогнищами (частіше на виході в аорту) або уражати більшу частину лівого шлуночка. Рідше вони поширюються на праві відділи серцевого м’яза. Відбувається пошкодження стулок клапанів (мітрального і аортальних), судин, що живлять міокард.
Кардіологи звертають увагу на важливість у патогенезі подальших змін не слабкості скоротливої здатності лівого шлуночка, а формування неспроможною фази розслаблення і наповнення порожнин серця кров’ю. При цьому розмір внутрішніх камер не змінюється.
Під час діастоли предсердиям доводиться працювати з підвищеним навантаженням, щоб наповнити шлуночки, тому що тканини стають щільними, твердими, втрачають еластичність. Зростає тиск в легеневому колі кровообігу.
Підвищена м’язова маса потребує більше кисню. Невідповідність зростання запитів міокарда з можливостями призводить до розвитку ішемії. Цьому сприяє також механічне здавлення гирла лівої вінцевої артерії.
Види ураження серця
У зв’язку з рівномірністю і симетричністю розвитку ділянок гіпертрофії міокарда виділяють такі форми:
- симетричну (концентричне) однаковою мірою наростає товщина стінок лівого шлуночка по передній, задній поверхнях і в області перегородки, рідше додається гіпертрофія правого шлуночка;
- асиметричну — ділянки потовщення утворюються у верхній або нижній частині міжшлуночкової перегородки, вона стає в півтора-три рази товщі задньої стінки лівого шлуночка (в нормальному серці вони рівні), у 2/3 хворих ці зміни поєднуються з гіпертрофією області передньої, бічної стінок лівого шлуночка або верхівки, без змін задньої стінки.
По силі перешкоди потоку крові з лівого шлуночка в аорту прийнято розрізняти:
- обструктивну гіпертрофічну кардіоміопатію (субаортальная або подклапанная) — зміна анатомічних співвідношень створює бар’єр для виходу крові;
- необструктивний — бар’єру немає.
Клінічна картина
Симптоми гіпертрофічній кардіоміопатії вперше з’являються в 20 – 25 років. Найбільш характерні такі:
- Болі за грудиною давить характеру, дуже схожі на напади стенокардії, мають аналогічну іррадіація в ліве плече, шию, лопатку. На відміну від стенокардії не знімаються препаратами, що містять Нітрогліцерин. Бувають нетипові болі ниючого або коле типу.
- Важлива ознака – посилення задишки при зміні горизонтального положення тіла на вертикальне. З часом посилення задишки призводить до кардіальної астми та набряку легенів.
- Аритмії, прискорення серцебиття.
- Запаморочення, доходить до непритомного стану, пов’язане з порушенням живлення мозку. Посилюється при фізичних навантаженнях, напруженні, після рясної їжі, при швидкому вставанні з місця.

Задишка турбує спочатку тільки при фізичному навантаженні, а потім і в спокої
Для гіпертрофічної кардіоміопатії характерним проявом є раптова смерть людини (в класифікації уточнюється, що з моменту втрати свідомості не повинно пройти більше 1-го години, випадок не може мати жодних ознак насильства).
Як виявити захворювання
Ще прочитати: Диференціальна діагностика кардіоміопатій
Диференціальна діагностика кардіоміопатій
Діагностика хвороби дуже складна. Лікарю необхідно знати сімейний анамнез (випадки підтвердженого захворювання у родичів або раптової смерті в молодому віці), перебіг вагітності у матері, зв’язок з промисловими отруйними речовинами, перенесені інфекційні захворювання, перебування на територіях з високою радіацією.
При огляді лікар звертає увагу на блідість шкіри, синюшність губ, пальців. Реєструється підвищений або нормальний артеріальний тиск.
Аускультативно прослуховується характерний шум над проекцією аорти.
З метою виключення можливої патології серця і судин перевіряється загальний аналіз крові, сечі, біохімічні тести на продукти обміну речовин, глюкозу, згортальну систему крові.
Додаткові методи обстеження
Апаратна діагностика дозволяє точно виявити проблеми захворювання.
- ЕКГ-дослідження фіксує інформацію за порушення ритму, гіпертрофії відділів серця, розвитку блокад.
- На фонокардиограмме ведеться запис шумів з певних точок, що дозволяє встановити зв’язок прослуховується шуму саме з аортою.
- Рентгенівський знімок показує збільшення контури серцевої тіні, але розміри можуть бути нормальними, якщо гіпертрофія розвивається всередину порожнини.
- УЗД є основним методом у постановці діагнозу. Оцінюються розміри камер серця, товщина стінок, стан клапанного апарату, міжшлуночкової перегородки, спостерігається порушення кровотоку.
- Магнітнорезонансна томографія дозволяє отримати тривимірне зображення серця, виявити обструкцію, ступінь товщини стінок.
- Генетичні дослідження — метод майбутнього, поки розвинений недостатньо.
- З допомогою введення катетерів в порожнині серця вивчається і вимірюється тиск у передсердях і шлуночках, швидкість кровотоку. Методика дозволяє брати матеріал на біопсію.
- Коронарографія судин серця проводиться пацієнтам після 40-ка років для диференціальної діагностики з ішемічними ураженнями судин серця.
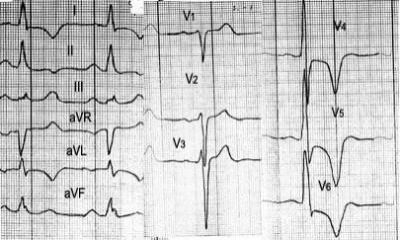
На ЕКГ виражена гіпертрофія лівого шлуночка
Біопсія дозволена тільки при виключенні всіх інших захворювань і відсутності допомоги від інших методів діагностики. Під мікроскопом стають видні змінені м’язові волокна.
Лікування
Специфічного усунення генних мутацій поки добитися не вдається. Лікування гіпертрофічної кардіоміопатії проводиться медикаментами, які впливають на всі сторони патогенезу захворювання.
При виявленні ознак захворювання потрібно обмежити фізичне навантаження, припинити заняття спортом.
Якщо у пацієнта є які-небудь хронічні інфекційні хвороби, проводиться профілактичне призначення антибіотиків.
Правила лікування потребують індивідуального підбору препаратів, використання малих дозувань, оскільки сама дія ліків може порушити гемодинаміку.
Застосовуються групи медикаментів, які блокують адренорецептори, антагоністи кальцію, додаються засоби, що знижують тромбоутворення в порожнинах серця.
Хірургічні способи
Методом вибору на відкритому серці є миотомия — видалення частини міжшлуночкової перегородки зсередини або через аорту. Летальність при цих операціях досягає 5%, що можна порівняти із загальною летальністю.
Проводиться більш щадна методика — через прокол грудної клітки і серця під контролем УЗД перегородочную область вводиться концентрований спирт. Штучно викликається загибель клітин, стоншення перегородки. Перешкода для проходу крові зменшується.
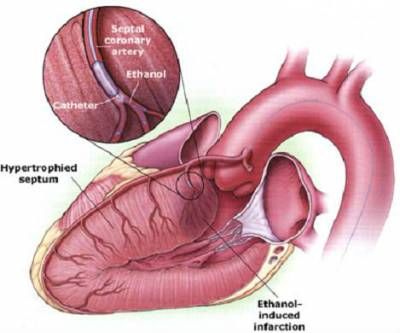
Схема введення алкоголю (алкогольна аблація) в міжшлуночкову перегородку
Для лікування порушеного ритму проводиться імплантація електростимулятора або дефібрилятора (в залежності від виду порушень).
Сучасні дані дозволяють стверджувати, що виживаність після оперативного лікування протягом 10-ти років становить 84%, а при постійному консервативному лікуванні — 67%.
При обструкції застосовується операція по заміні клапана митри на штучний, це усуває його зіткнення з перегородкою і «розчищає» прохід для потоку крові.
Перебіг захворювання
Гіпертрофія можлива з моменту народження. Але у більшості пацієнтів вона починає виявлятися в підлітковому віці. За три роки товщина стінки міокарда збільшується в 2 рази. При цьому симптомів захворювання не виявляють у 70% пацієнтів. До 18-ти років (рідше до 40-ка) прогресування потовщення стінки серця припиняється.
Надалі клінічні прояви формуються при обструктивному варіанті патології. У випадках необструктивных форм перебіг сприятливий і виявляється випадково при ЕКГ-обстеженні.
Частота щорічної раптової смерті від гіпертрофічній кардіоміопатії та її ускладнень серед дорослого населення – до 3%, серед дітей – від 4 до 6%. Основною причиною вважається фібриляція шлуночків.

Передбачення подальшого здоров’я при цьому захворюванні важко чекати від лікаря
Які можливі ускладнення
Гіпертрофічна кардіоміопатія не протікає ізольовано, хвороба впливає на всі сторони діяльності серця, викликає серйозні ускладнення.
- Аритмії та порушення провідності спостерігаються практично у кожного пацієнта. В залежності від тяжкості, можуть виходити на перше місце за загрозу життю хворого. Є безпосередньою причиною зупинки серця або фібриляції.
- Приєднання інфікування мітрального і аортального клапанів призводить до розвитку ендокардиту з наступною недостатністю клапанного апарату.
- Відрив тромбу і занесення ембола в судини мозку (до 40% випадків), у внутрішні органи, артерії кінцівок відбувається при миготливій аритмії, пароксизмальній формі.
- Розвиток хронічної серцевої недостатності можливе при тривалому перебігу захворювання, коли частина м’язових волокон міокарда заміщується рубцевою тканиною.
Прогноз
Лікування здатне призвести до тимчасової стабілізації гіпертрофії. Середня тривалість життя не залежить безпосередньо від форми хвороби. Найбільш сприятливим вважається прогноз при тривалому безсимптомному перебігу, а також при верхівкової локалізації і відсутності серед родичів випадків раптової смерті.
Основною ознакою, обтяжливим прогноз серед пацієнтів від 15-ти до 50-ти років, вважаються непритомність, виявлення ішемії на ЕКГ, шлуночкової тахікардії. Поява у хворих задишки, болю за грудиною різко підвищує ризик раптової смерті.
Статистичні дослідження показують з моменту виявлення п’ятирічну виживаність від 82 до 98%, десятирічну — від 64 до 89% за середньої щорічної смертності на 1%.
Складності в етіологічні чинники захворювання роблять практично неможливою якусь профілактику. При даній патології головну увагу слід приділяти виявленню, починаючи з підліткового віку, проведення симптоматичної терапії.
