 Зміст:
Зміст:
- Значення рідини в фізіології людини
- Які причини викликають гіповолемічний шок?
- Що відбувається в організмі потерпілого?
- Клінічні прояви гіповолемічного шоку
- Діагностика
- Лікування
- Особливості гіповолемічного шоку у дітей
Гіповолемія — це патологічний стан організму, що виникає при значній втраті рідини та електролітів. Відповідно, гіповолемічний шок в обов’язковому порядку повинен бути пов’язаний зі зниженням водно-сольового балансу.
Дегідратація можлива в результаті втрати міжтканинної рідини або плазми крові при значній крововтраті, масивних опіках, проносах, нестримної блювоти. Гарячкові стани, тривале перебування без води в жаркому кліматі теж супроводжуються зневодненням.
Діти найбільш чутливі до втрати рідини. У них гіповолемічний шок настає швидко при диспепсичних та інфекційних діареях, в жаркому приміщенні. У якості першої допомоги постраждалим необхідно дати напитися.
Значення рідини в фізіології людини
Вода входить до складу всього комплексу рідин, що омивають органи і тканини. Вона є основним компонентом крові, лімфи, спинномозкової і міжтканинної рідини, секрету слинних залоз, шлункового та інших соків, які виробляються внутрішніми органами, сліз, сечі.
Рідина створює універсальну внутрішню середовище для існування клітин. Через неї здійснюється:
- харчування і виведення шлаків;
- доставляються «накази» з нервових і ендокринних центрів;
- порушуються необхідні структури мозку.
Велика роль рідини в забезпеченні обмінних процесів. Усі біохімічні реакції відбуваються тільки у розчиненому вигляді. Завдяки зміні кількості води в організмі у відповідності з фізіологічними потребами, підтримується необхідна концентрація солей, електролітів, кислот і лугів, біологічних речовин, усього, що забезпечує внутрішнє середовище або гомеостаз.
Збереження показників гомеостазу гарантується природними тканинними бар’єрами (шкірою, слизовими оболонками органів і судин). Рівновага може змінюватися під впливом регулюючих систем, але в дуже вузьких межах.
Тому за будь-яких порушень в складі рідких середовищ можна судити про виниклої патології. Зменшення рідини викликає значні зміни гомеостазу: одні речовини втрачаються разом з водою, інші різко підвищуються концентрації. Патофізіологічні порушення можуть стосуватися:
- клітинного складу крові;
- лужного балансу;
- концентрації розчинених речовин.
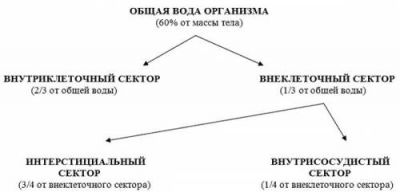
Від норм розподілу води в організмі залежить функціональна здатність систем
Змінені умови стають причиною багатьох захворювань.
У людини про об’ємі рідини зручно судити за показником циркулюючої крові. Його обчислюють лабораторним шляхом. Зниження на 25% у здорових людей добре компенсується і не викликає яких-небудь істотних зрушень гомеостазу. 90% крові знаходиться в судинному руслі, інша частина депонирована в селезінці, кістках. При необхідності вона викидається з запасників і заповнює втрати.
Великі втрати призводять до різного ступеня гіповолемії, при відсутності компенсації і допомоги — до гиповолемическому шокового стану.
Які причини викликають гіповолемічний шок?
Найбільш частими причинами гіповолемічного шоку є некомпенсовані втрати:
- крові при масивних гострих кровотечах зовнішніх або внутрішніх, викликаних травмою, оперативним втручанням, скупченням у різних ділянках тіла при переломах, на тлі гемофілії;
- плазми — у разі поширених опікових поверхонь, виливу в порожнину очеревини при перитоніті, кишкової непрохідності, панкреатиті, асциті;
- ізотонічної рідини — при часто повторюваних блювоті, тривалому проносі (наприклад, у разі холери, сальмонельозу, гастроентеритів), потім при високій лихоманці, викликані інфекційними захворюваннями з важкою інтоксикацією.
При холері з блювотою і проносом втрачається велика кількість рідини
Особливе місце займає варіант депонування (перерозподілу) вільного об’єму крові в периферичних капілярах. Це характерно для поєднаних травм, деяких інфекцій. У таких випадках тяжкість стану пацієнта обумовлена змішаними видами шоку (гіповолемічний + травматичний + токсичний) і вражаючих факторів.
Що відбувається в організмі потерпілого?
Патогенез шокового стану при гіповолемії починається із спроб організму самостійно припинити втрату рідини і компенсувати дефіцит:
- із депо надходить запасний обсяг крові в загальне русло;
- артеріальні судини звужуються, що прямують до периферії (на руках і ногах) з метою затримати необхідну кількість крові для мозку, серця і легенів.
Коли механізм компенсації виснажується, спазм периферичних судин замінюється повним паралічем, втратою тонусу і розширенням. Через це велика частина крові переходить в кінцівці і виникає недостатнє постачання киснем життєво важливих органів, грубо порушується гомеостаз, страждає обмін речовин.
Прийнято виділяти 3 стадії (фази) розвитку шоку:
Детально про механізми розвитку шоку і наслідки для організму розказано в цьому відео:
Клінічні прояви гіповолемічного шоку
Клініка гіповолемічного шоку визначається:
- загальним об’ємом втрати рідини;
- швидкістю крововтрати при геморагічному шоці;
- можливостями організму до компенсації (пов’язані з віком, наявністю хронічних хвороб, тренованістю).
Спортсмени та люди, які тривало проживають в жаркому кліматі, умовах високогір’я, відрізняються стійкістю до втрати крові та інших рідин.
За симптомами можна судити про величину крововтрати і навпаки, лікарі користуються класифікацією оцінки стану хворого в залежності від об’єму циркулюючої крові (ОЦК). Вони наведені в таблиці.
Ступінь втрати ОЦК у %Гемодинамічні признакиОсобенности прояви симптомовдо 15при підйомі з ліжка частота ударів серця збільшується на 20 і більше за минутув лежачому положенні не определяются20–25артериальное тиск знижується, але верхнє не нижче 100 мм рт. ст., пульс в межах 100 – 110 в минутув лежачому положенні, артеріальний тиск нормальное30–40верхнее тиск нижче 100 мм рт. ст., пульс ниткоподібний частіше 100кожа бліда, холодні руки і ноги, знижується виділення мочиболее 40артериальное тиск різко знижений, пульс на периферичних артеріях не определяетсякожа бліда з мармуровим відтінком, холодна на дотик, порушено свідомість до ступеня коматозного стану
Звичайні скарги пацієнта на:
- запаморочення,
- сонливість,
- задишку.
Стан свідомості може змінюватися від загальмованості до періодів збудження. Дихання поверхневе. При відсутності невідкладної медичної допомоги пацієнт впадає в кому. Смертельний результат настає від зупинки серця.
Діагностика
У діагностиці важливо визначити вид втрати рідини. При наявності або інформації про кровотечі, блювоті, проносі, великий опікової поверхні симптоми самі вказують на першопричину патологічних порушень. Значні труднощі відчуває лікар, якщо внутрішнє кровотеча з нез’ясованою причиною.
Хворий повинен бути доставлений в стаціонар як можна швидше. Тут обов’язково беруть:
- аналізи крові;
- визначається група та резус фактор;
- ОЦК;
- сечу досліджують на питому вагу (показник концентрації), білок і еритроцити.
Для виявлення прихованих переломів проводяться рентгенівські знімки.
При підозрі на кров в черевній порожнині необхідна лапароскопія.
На тлі лікування досліджується електролітний склад, лужний баланс. Ці показники важливі для вибору розчинів потрібної концентрації і складу.
Геморагічний шок вважається одним з видів гіповолемічного. Практично важливо визначити величину крововтрати. Для цього існують різні способи.
Розрахунок шокового індексу шляхом ділення частоти пульсу на верхній тиск: якщо в нормі цей коефіцієнт становить близько 0,54, то при шоці — зростає.
Для встановлення крововтрати при переломах у дорослої людини користуються середніми показниками в залежності від виду:
- перелом стегнової кістки — 1 л;
- кісток гомілки — близько 750 мл;
- плечовий — до 500 мл;
- тазових кісток — до 3 л.
Рентгенологи при дослідженні органів грудної клітки приблизно визначають кількість вилилась крові в плевральні порожнини:
- якщо можна чітко побачити рівень рідини — до 0,5 л;
- при затемненні полів легеневої тканини — до 2л.
Оглядаючи пацієнта з підозрою на внутрішнє кровотеча в черевну порожнину, хірург орієнтується на симптом балотування рідини. Це означає, що в порожнині знаходиться не менше літра рідини.
Лікування
Основним завданням лікування є:
- відновлення кровопостачання серця, мозку і легеневої тканини, їх усунення кисневої недостатності (гіпоксії);
- боротьба з порушенням кислотно-лужного балансу;
- відшкодування втрачених електролітів, вітамінів;
- нормалізація кровопостачання нирок і добового діурезу;
- симптоматична підтримка функціонування серця, мозку.
Легкі симптоми гіповолемії можна усунути повільним прийомом звичайної води, а краще злегка підсоленій. При високій температурі, рясному потовиділенні, проносі лікарі рекомендують більше пити чаю, соків, компоту, відварів трав. Виключається кава, алкоголь, газовані напої, що впливають на судинний тонус і поверхня шлунка.

Стерильні одноразові катетери дозволяють швидко налагодити систему для переливання
Алгоритм невідкладної допомоги включає початкові дії навколишніх людей, здатних надати допомогу потерпілому.
Радимо вам почитати: Причини знижених еритроцитів
Причини знижених еритроцитів
Планова терапія
До планових заходів відносять:
- корекцію метаболічного ацидозу за допомогою розчинів бікарбонату натрію (до 400 мл на добу);
- у вливаються розчини додають Панангін (препарат з калієм та магнієм).
Кровозамінники здатні підтримувати біологічні і фізичні властивості крові, знижувати в’язкість, покращувати кровообіг в судинній мережі, підтримувати кровообіг у нирках
Про ефективність заходів судять за:
- достатньою стабілізації рівня артеріального тиску;
- контролю за виділенням сечі (діурезом).
Нормальним вважається виділення сечового катетеру по 50-60 мл сечі за годину. Якщо дефіцит втрати рідини вважається восполненным, а сечі виділяється недостатньо, необхідна стимуляція Манітолом (добове повільне крапельне введення не більше 1л).
Вимірювання центрального венозного тиску та підвищення його до 120 мм вод. ст. дозволяє переконатися в досягнутої стабілізації.
Особливості гіповолемічного шоку у дітей
Важливою особливістю дітей в період новонародженості є:
- анатомічна і функціональна обмеженість системи кровообігу;
- ймовірність незакриття овального вікна або артеріальної протоки;
- недостатність механізмів пристосування для забезпечення компенсації втрати рідини, навіть зниження ОЦК на 10% може призвести до незворотних змін.
В патогенезі має місце реакція на гіпоксію та ацидоз у вигляді наростання тонусу легеневих артеріол і підвищеного тиску в малому колі. На тлі відкритого аортального протоки відбувається скид крові в ліві відділи серця і різко зменшується кровопостачання в легеневої тканини.
Основні причини гіповолемічного шоку у новонароджених — гостра крововтрата при:
- передлежанні або відшарування плаценти;
- в результаті розриву пупкових судин;
- травми внутрішніх органів;
- внутрішньочерепному крововиливі.
У дітей більш старшого віку можуть призвести до гіповолемії:
- харчові отруєння;
- гастроентерити інфекційної етіології (сальмонельоз);
- недостатній питний режим у спеку.

Популярність отримав випадок смерті дитини, яку батьки «забули» в автомобілі
До клінічних проявів у малюків можливе приєднання загального зниження температури тіла (гіпотермії).
Немовлят для лікування поміщають в кувез з нагрівачем або передбачають джерело тепла поруч. Показана інтубація трахеї і перехід на штучне дихання.
Розрахунок необхідної рідини проводять виходячи з потреби в 20-30 мл на кг маси пацієнта. План терапії не відрізняється від лікування дорослих хворих.
У лікуванні обов’язково враховується природа шоку. Можливо, необхідно переливання крові, призначення антибактеріальної терапії при інфекційних захворюваннях.
Протишокові заходи проводять хірурги, травматологи, лікарі опікових відділень, токсикологи, педіатри, інфекціоністи та лікарі інших спеціальностей. В залежності від етіології можливі невеликі відмінності, але загальні принципи однакові.
