 Зміст:
Зміст:
- Чому виникає нестача кровопостачання мозку?
- Патогенез різних форм гострої ішемії мозку
- Стадії інфаркту мозку
- У чому полягає оборотність патології?
- Ознаки пепреходящих порушень кровообігу мозку
- Ознаки мозкового інсульту
- В яких випадках можуть запідозрити ГПМК?
- Мета діагностики
- Алгоритм обстеження
- Лікування
- Прогноз
Раптові зміни надходження крові в головний мозок класифікують як геморагічні (крововиливи) та ішемічні порушення. Такий поділ важливо для правильного вибору методу терапії.
Скорочено класичне назва патології при гострому порушенні мозкового кровообігу виглядає як «ГПМК за ішемічним типом». Якщо підтверджується крововилив, то — за геморагічним.
У МКБ-10 коди ГПМК можуть, залежно від виду порушень, різнитися:
- G45 — встановлене позначення транзиторних церебральних атак;
- I63 — рекомендується для статистичної реєстрації інфаркту мозку;
- I64 — варіант, який застосовується при невстановлених відмінності між інфарктом мозку і крововиливом, використовується при надходженні пацієнта у вкрай важкому стані, безуспешном лікуванні і швидкий летальний кінець.
По частоті ішемічні інсульти перевищують геморагічні в 4 рази, більше пов’язані з загальними захворюваннями людини. Проблема попередження і лікування розглядається в програмах на державному рівні, тому що 1/3 перенесли захворювання пацієнтів гинуть в перший місяць і 60% залишаються стійкими інвалідами, що потребують соціальної допомоги.
Чому виникає нестача кровопостачання мозку?
Гостре порушення мозкового кровообігу за ішемічним типом частіше є вторинною патологією, що виникає на тлі наявних захворювань:
- артеріальної гіпертензії;
- поширеного атеросклеротичного ураження судин (до 55% випадків розвиваються із-за виражених атеросклеротичних змін або тромбоемболії з бляшок, розташованих в дузі аорти, брахиоцефальном стовбурі або внутрішньочерепних артеріях);
- перенесеного інфаркту міокарда;
- ендокардитів;
- порушень ритму серцевих скорочень;
- зміни клапанного апарату серця;
- васкулітів та ангіопатій;
- судинних аневризм і аномалій розвитку;
- захворювань крові;
- цукрового діабету.
До 90 % хворих мають зміни в серці та магістральних артеріях шиї. Поєднання перерахованих причин різко збільшує ризик виникнення ішемії.
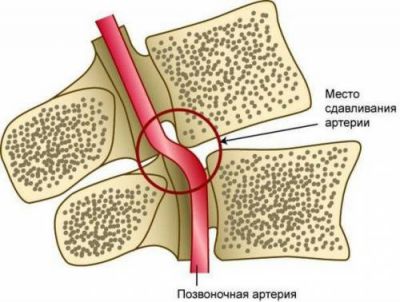
Можливо здавлення хребетної артерії відростками хребців
Причиною транзиторних атак найчастіше служать:
- спазм артеріальних стовбурів мозку або короткочасне здавлення сонних, хребетних артерій;
- емболізація дрібних гілок.
Провокувати захворювання можуть такі чинники ризику:
- літній і старечий вік;
- зайва вага;
- дія нікотину на судини (куріння);
- пережиті стреси.
Основу впливаючих чинників становить звуження просвіту судин, по яких надходить кров до клітин мозку. Проте наслідки такого порушення харчування можуть бути різними:
- стійкості,
- локалізації,
- поширеності,
- вираженості стенозу судини,
- тяжкості.
Поєднання факторів визначає форму захворювання та клінічні симптоми.
Ішемічний інсульт може вважатися рецидивуючим, якщо виникає в зоні кровопостачання однієї посудини протягом 28 днів після початкових проявів першого випадку. Повторним називають інсульт в більш пізні терміни.
Патогенез різних форм гострої ішемії мозку
Транзиторна ішемічна атака раніше називалася минущим порушенням мозкового кровообігу. Виділена в окрему форму, оскільки характеризується зворотними порушеннями, вогнище інфаркту не встигає сформуватися. Зазвичай діагноз ставиться ретроспективно (після зникнення основної симптоматики), через добу. До цього хворого ведуть як з інсультом.
Основна роль у розвитку церебральних гіпертонічних кризів належить підвищеного рівня венозного і внутрішньочерепного тиску з пошкодженням стінок судин, виходом в міжклітинний простір рідини і білка.
Набряк тканин мозку в даному випадку називається вазогенным
У розвитку ішемічного інсульту обов’язково бере участь живить артерія. Припинення припливу крові призводить до кисневої недостатності у вогнищі, утвореному відповідно з межами басейну ураженої судини.
Локальна ішемія викликає некроз ділянки мозкової тканини.
Залежно від патогенезу ішемічних змін розрізняють види ішемічних інсультів:
- атеротромботический — розвивається при порушенні цілісності атеросклеротичної бляшки, що викликає повне перекриття внутрішніх або зовнішніх живильних артерій мозку або їх різке звуження;
- кардиоэмболический — джерелом тромбозу служать патологічні нарости на ендокарда або клапанах серця, фрагменти тромбу, вони доставляються в головний мозок із загальним кровотоком (особливо при закритому овальному отворі) після нападів миготливої аритмії, тахіаритмії, фібриляції передсердь у хворих в постінфарктному періоді;
- лакунарный — частіше виникає при ураженні дрібних внутрішньомозкових судин при артеріальній гіпертонії, цукровому діабеті, відрізняється невеликими розмірами вогнища (до 15 мм) і порівняно малими неврологічними порушеннями;
- гемодинамічний — ішемія мозку при загальному зниженні швидкості кровообігу і падінні тиску на тлі хронічних захворювань серця, кардіогенного шоку.
При порушеннях гемодинаміки кровотік в судинах мозку може знизитися до критичного рівня і нижче
Варто пояснити варіант розвитку інсультів невстановленої етіології. Це частіше трапляється при наявності двох і більше причин. Наприклад, у пацієнта зі стенозом сонної артерії і фібриляцією після гострого інфаркту. Слід враховувати, що у літніх пацієнтів вже є стеноз сонних артерій на боці передбачуваного порушення, викликаний атеросклерозом, у розмірі до половини просвіту судини.
Стадії інфаркту мозку
Стадії патологічних змін виділяються умовно, вони не обов’язково присутні в кожному випадку:
- I стадія — гіпоксія (киснева недостатність) порушує процес проникності ендотелію дрібних судин у вогнищі (капілярів і венул). Це веде до переходу рідини і білка плазми крові в мозкову тканину, розвитку набряку.
- II стадія — на рівні капілярів продовжує знижуватися тиск, що порушує функції клітинної мембрани, що знаходяться на ній нервових рецепторів, електролітних каналів. Важливо, що всі зміни мають оборотний характер.
- III стадія — порушується метаболізм клітин, накопичується молочна кислота, відбувається перехід до синтезу енергії без участі молекул кисню (анаеробний). Цей вид не дозволяє підтримувати необхідний рівень життя клітин нейронів і астроцитів. Тому вони розбухають, викликають структурні пошкодження. Клінічно виражається в прояві вогнищевих неврологічних ознак.
У чому полягає оборотність патології?
Для своєчасної діагностики важливо встановити період оборотності симптоматики. Морфологічно це означає збережені функції нейронів. Клітини мозку знаходяться у фазі функціонального паралічу (парабіозу), але зберігають свою цілісність і повноцінність.
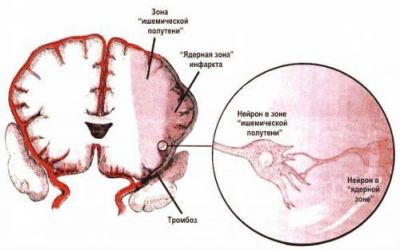
Зона ішемії значно більше, ніж ділянка некрозу, нейрони в ній ще живі
У незворотної стадії можна виявити зону некрозу, в якій клітини мертві і не можуть бути відновлені. Навколо неї розташована зона ішемії. Лікування спрямоване на підтримку повноцінного харчування нейронів саме в цій зоні і хоча б часткове відновлення функції.
Сучасні дослідження показали великі зв’язки між клітинами мозку. Людина не використовує за своє життя всіх запасів і можливостей. Деякі клітини здатні замінити загиблі і забезпечити їх функції. Цей процес йде повільно, тому лікарі вважають, що реабілітацію хворого після ішемічного інсульту слід продовжувати не менше трьох років.
Ознаки пепреходящих порушень кровообігу мозку
В групу минущих порушень мозкового кровообігу клініцисти відносять:
- транзиторні ішемічні атаки (ТІА);
- гіпертонічні церебральні кризи.
Особливості транзиторних атак:
- по тривалості укладаються в період від декількох хвилин до доби;
- у кожного десятого пацієнта після ТІА протягом місяця виникає ГПМК за ішемічним типом;
- неврологічні прояви не носять приблизний характер важких порушень;
- можливі легкі прояви бульбарного паралічу (вогнище в стовбурі мозку) з окоруховими розладами;
- порушення зору на одне око в поєднанні з парезом (втратою чутливості і слабкістю) в кінцівках протилежної сторони (часто супроводжує неповне звуження внутрішньої сонної артерії).
Особливості церебральних гіпертонічних кризів:
- головними проявами є загальномозкові симптоми;
- вогнищеві ознаки виникають рідко і слабо виражені.
Пацієнт скаржиться на:
- різкий головний біль, частіше в потилиці, скронях або тім’я;
- стан оглушення, шум в голові, запаморочення;
- нудоту, блювоту.
Навколишні відзначають:
- тимчасову сплутаність свідомості;
- збуджений стан;
- іноді — короткочасний напад з втратою свідомості, судомами.
Минущі порушення не супроводжуються якими-небудь відхиленнями при комп’ютерної та магніторезонансної томографії, оскільки органічних змін не мають.
Ознаки мозкового інсульту
Ішемічний інсульт означає виникнення необоротних змін у клітинах мозку. У клініці неврологи виділяють періоди захворювання:
- найгостріший — триває від початку проявів протягом 2-5 діб;
- гострий — триває до 21 доби;
- раннього відновлення — до півроку після ліквідації гострих симптомів;
- пізнього відновлення — займає від півроку до двох років;
- наслідків і залишкових явищ — понад двох років.
Деякі лікарі продовжують виділяти малі форми інсульту або вогнищеві. Вони розвиваються раптово, симптоматика не відрізняється від церебральних кризів, але триває до трьох тижнів, потім повністю зникає. Діагноз також ретроспективний. При обстеженні ніяких органічних відхилень не виявляють.
Ішемія мозку, крім загальних симптомів (головних болів, нудоти, блювання, запаморочення), проявляється локальними. Їх характер залежить від артерії, яка «виключена» з кровопостачання, стану колатералей, домінантної півкулі головного мозку у пацієнта.
Розглянемо зональні ознаки закупорки мозкових і екстракраніальних артерій.
Радимо почитати: Симптоми ішемічного інсульту головного мозку
Симптоми ішемічного інсульту головного мозку
При ураженні внутрішньої сонної артерії:
- порушується зір на стороні закупорки судини;
- змінюється чутливість шкіри на кінцівках, обличчі протилежної сторони тіла;
- у цій же області спостерігається параліч або парез м’язів;
- можливо зникнення функції мови;
- неможливість усвідомлювати своє захворювання (якщо вогнище в тім’яній і потиличній частці кори);
- втрата орієнтації у частинах власного тіла;
- випадання полів зору.
Звуження хребетної артерії на рівні шиї викликає:
- зниження слуху;
- ністагм зіниць (посмикування при відхиленні в сторону);
- двоїння в очах.
Якщо звуження сталося на місці злиття з базиллярной артерією, то клінічні симптоми більш важкі, оскільки переважає ураження мозочка:
- неможливість рухатися;
- порушена жестикуляція;
- скандували мова;
- порушення спільних рухів тулуба і кінцівок.
Можливості розвитку компенсаторного колатерального кровообігу набагато вище при порушенні прохідності позачерепних судин, оскільки є сполучні артерії для надходження крові з іншого боку тіла.
Якщо недостатній кровотік в базиллярной артерії, виникають прояви зорових і стовбурових розладів (порушення дихання і артеріального тиску).
При ураженні передньої мозкової артерії:
- геміпарез протилежного боку тулуба (одностороння втрата чутливості і рухів) частіше в нозі;
- сповільненість рухів;
- підвищення тонусу м’язів-згиначів;
- втрата мови;
- неможливість стояти і ходити.
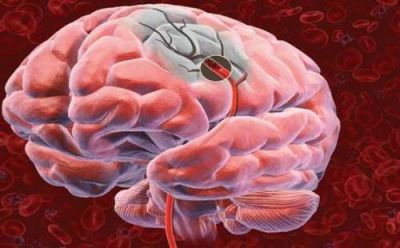
Закупорка середньої мозкової артерії характеризується симптомами залежно від ураження глибоких гілок (живлять підкіркові вузли) або довгих (підходять до кори великих півкуль)
Порушення прохідності у середньої мозкової артерії:
- при повній закупорці основного стовбура виникає глибока кома;
- відсутність чутливості і рухів в половині тіла;
- неможливість фіксувати погляд на предметі;
- випадання полів зору;
- втрата мови;
- відсутність можливості відрізнити ліву сторону від правої.
Порушення прохідності задньої мозкової артерії викликає:
- сліпоту на один або обидва ока;
- двоїння в очах;
- парез погляду;
- припадки судом;
- великий тремор;
- порушене ковтання;
- параліч з однієї або обох сторін;
- порушення дихання і тиску;
- мозкову кому.
При закупорці зорово-колінчатою артерії з’являються:
- втрата чутливості на протилежній стороні тіла, особі;
- важкі хворобливі відчуття при доторканні до шкіри;
- неможливість локалізувати подразник;
- збочені сприйняття світла, стуку;
- синдром «таламической руки зігнуті плече і передпліччя, пальці розігнуті в кінцевих фалангах і зігнуті біля основи.
Порушений кровообіг в зоні зорового бугра, таламуса викликають:
- розмашисті руху;
- великий тремор;
- втрату координації;
- порушену чутливість в половині тіла;
- пітливість;
- ранні пролежні.
Поєднання ураження кількох гілок викликає складні синдроми втрати чутливості, помилкових відчуттів в кінцівках. Можливості діагностики ішемічних змін залежать насамперед від знання лікарем-неврологом клінічних проявів судинних порушень.
В яких випадках можуть запідозрити ГПМК?
Наведені вище клінічні форми і прояви вимагають уважного обстеження іноді не одного, а групи лікарів різних спеціальностей.
Порушення мозкового кровообігу дуже ймовірно, якщо у пацієнта виявляються наступні зміни:
- раптова втрата чутливості, слабкість у кінцівках, обличчі, особливо одностороння;
- гостре падіння зору, виникнення сліпоти (на одне око або обидва);
- труднощі у вимові, розуміння слів і фраз, складанні пропозицій;
- запаморочення, втрата рівноваги, порушення координації рухів;
- сплутаність свідомості;
- відсутність рухів у кінцівках;
- інтенсивний головний біль.
Додаткове обстеження дозволяє встановити точну причину патології, рівень і локалізацію ураження судини.
Мета діагностики
Діагностика важлива для вибору методу лікування. Для цього необхідно:
- підтвердити діагноз ГПМК та його форму;
- виявити структурні зміни мозкової тканини, зону вогнища, уражену судину;
- чітко відрізнити ішемічну та геморагічну форми інсульту;
- на основі патогенезу встановити тип ішемії для початку специфічної терапії в перші 3-6, щоб потрапити в «терапевтичне вікно»;
- провести оцінку показань і протипоказань до медикаментозного тромболизису.
Практично важливо використовувати методи діагностики в екстреному порядку. Але не у всіх стаціонарах є досить медичної техніки для цілодобової роботи. Застосування ехоенцефалоскопіі і дослідження спинномозкової рідини дають до 20% помилок і не можуть використовуватися для вирішення питання про тромболизисе. У діагностиці повинні використовуватися найбільш достовірні методи.
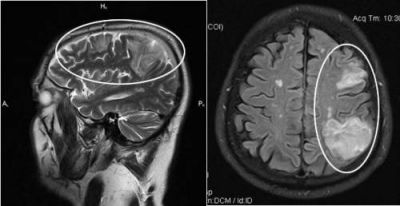
Осередки розм’якшення на МРТ дозволяють провести диференціальну діагностику геморагічного та ішемічного інсультів
Комп’ютерна та магнітно-резонансна томографія дозволяє:
- відрізнити інсульт від об’ємних процесів у мозку (пухлини, аневризми);
- точно встановити розміри і локалізацію патологічного вогнища;
- визначити ступінь набряку, порушення структури шлуночків мозку;
- виявити внечерепные локалізації стенозу;
- діагностувати захворювання судин, сприяють стенозування (артеріїти, аневризму, дисплазії, тромбози вен).
Комп’ютерна томографія більш доступна, має переваги при дослідженні кісткових структур. А магнітнорезонансна томографія краще діагностує зміни паренхіми мозкових тканин, розмір набряку.
Ехоенцефалоскопія може виявити тільки ознаки зміщення серединних структур при масивної пухлини або крововиливі.
Спинномозкова рідина рідко дає при ішемії невеликий лімфоцитоз з підвищенням білка. Частіше без змін. Якщо у пацієнта стався крововилив, то можлива поява домішки крові. А при менінгіті — запальних елементів.
Ультразвукове дослідження судин — метод допплерографії артерій шиї вказує на:
- розвиток раннього атеросклерозу;
- стенозування позачерепних судин;
- достатність колатеральних зв’язків;
- наявність і переміщення ембола.
При дуплексної сонографії можна визначити стан атеросклеротичної бляшки і стінок артерій.
Церебральна ангіографія проводиться при наявності технічних можливостей за екстреними свідченнями. Зазвичай більш чутливим метод вважають у визначенні аневризм і вогнищ субарахноїдального крововиливу. Дозволяє уточнити діагноз патології, виявленої на томографії.
УЗД серця проводять для виявлення кардиоэмболической ішемії при серцевих захворюваннях.
В обов’язковому порядку необхідно дослідження згортання крові: гематокриту, в’язкості, протромбінового часу, рівня агрегації тромбоцитів і еритроцитів, фібриногену.
Алгоритм обстеження
Алгоритм обстеження при підозрі на ГПМК проходить за таким планом:
Лікування
Найбільш важливе значення в лікуванні ішемії мозку належить екстреності і інтенсивності в перші години надходження. 6 годин від початку клінічних проявів називають «терапевтичним вікном». Це час найбільш результативного застосування методики тромболізису для розчинення тромбу в судинах та відновлення порушених функцій.
Незалежно від виду і форми ГПМК в стаціонарі проводяться:
- підвищена оксигенація (наповнення киснем) легень і нормалізація функції дихання (при необхідності шляхом перекладу та ШВЛ);
- корекція порушеного кровообігу (ритму серця, тиску);
- нормалізація електролітного складу, кислотно-лужної рівноваги;
- зниження набряку мозку шляхом введення сечогінних, магнезії;
- купірування збудження, судомних припадків спеціальними нейролептичними препаратами.
Для харчування хворого призначають напіврідкий стіл, при неможливості ковтання розраховують парентеральную терапію. Хворому забезпечують постійний догляд, профілактику пролежнів, масаж і пасивну гімнастику.

Реабілітація починається з перших днів
Це дозволяє позбутися негативних наслідків у вигляді:
- м’язових контрактур;
- застійного запалення легенів;
- ДВЗ-синдрому;
- тромбоемболії легеневої артерії;
- ураження шлунка та кишечника.
Тромболізис є специфічною терапією ГПМК за ішемічним типом. Метод дозволяє зберегти життєздатність нейронів навколо зони некрозу, повернення до життя всіх ослаблених клітин.
Детальніше про показання, методикою проведення тромболізису можна прочитати в цій статті.
Введення антикоагулянтів починається з похідних Гепарину (в перші 3-4 діб). Протипоказані препарати цієї групи:
- високому артеріальному тиску;
- виразкової хвороби;
- діабетичної ретинопатії;
- кровоточивості;
- неможливості організації регулярного контролю за згортанням крові.
Через 10 днів переходять на непрямі антикоагулянти.
До препаратів, що поліпшують метаболізм у нейронах, відносять Гліцин, Кортексин, Церебролізин, Мексидол. Хоча вони не значаться як ефективні в базі доказової медицини, призначення призводить до поліпшення стану.
Декомпресійна трепанація черепа проводиться у випадку наростаючого набряку в області стовбура мозку
Хворим можуть знадобитися симптоматичні засоби лікування в залежності від конкретних проявів: протисудомні, заспокійливі, знеболювальні.
Для попередження інфікування нирок і пневмонії призначаються антибактеріальні засоби.
Прогноз
Дані про прогнозі є тільки по ішемічного інфаркту, інші зміни являють собою попередників, що вказують на підвищений ризик інсульту.
Максимально небезпечний показник летального результату мають атеротромботический і кардиоэмболический типи ішемії: протягом першого місяця хвороби гинуть від 15 до 25% пацієнтів. Лакунарный інсульт закінчується смертельно тільки для 2-х % хворих. Найбільш поширені причини загибелі:
- в перші 7 днів — набряк мозку зі здавленням життєвих центрів;
- до 40% від всіх летальних випадків припадає на перший місяць;
- через 2 тижні — тромбоемболія легеневої артерії, застійна пневмонія, серцева патологія.
Строки виживаності пацієнтів:
- 1 рік — до 70%;
- 5 років — 50%;
- 10 років — 25%.
Після цього терміну вмирають по 16% за рік.

Тільки 15% пацієнтів повертаються до праці
Наявність ознак інвалідності мають:
- через місяць — до 70% пацієнтів;
- через півроку — 40%;
- до другого року — 30%.
Найбільше темп відновлення помітний у перші три місяці по збільшенню об’єму рухів, при цьому функції ніг повертаються швидше, ніж рук. Залишається нерухомість в руках через місяць є несприятливою ознакою. Мова відновлюється через роки.
Процес реабілітації найбільш результативний при вольових зусиллях хворого, підтримки близьких людей. Осложняющими факторами служать літній вік, захворювання серця. Звернення до лікаря у фазу оборотних змін допоможе уникнути серйозних наслідків.
Відео по темі:




