 Зміст:
Зміст:
- Як розвивається хвороба
- Класифікації
- Види гострих лімфобластних лейкозів
- Види гострих нелімфобластних лейкозів
- Стара (морфологічна) класифікація
- Клінічні прояви
- Специфічні ознаки
- Діагностика
- Лікування
- Небажані ефекти лікування
- Підтримуюча терапія
- Прогноз
Гострий лейкоз не без підстав прирівнюють до злоякісних утворень. Дійсно, хвороба викликана надзвичайним розростанням молодих (бластних) клітин крові. Але, на відміну від пухлинних, вони не є атиповими за будовою або чужорідними для організму. Це «рідні» клітини, які раптом починають синтезуватися у великій кількості.
В залежності від морфології початкових елементів розрізняють 2 види гострих лейкозів: лімфобластний і мієлобластний.
Медична статистика встановила:
- загальна захворюваність становить 35 випадків на млн. населення;
- найбільш вразливі вікові періоди захворювання: дитинство і у дорослих старше 40 років;
- жінки і чоловіки хворіють з різною частотою, поширеність серед жінок – 7,7 на 100 тис. серед чоловіків — 13,2;
- співвідношення між лимфобластными і нелимфобластными формами змінюється в залежності від вікових груп серед дітей до 15 років лімфобластних більше в 4 рази (4:1), а серед людей старше 35 років мієлобластні виявляються в 8 разів частіше (1:8).
Причини лейкозу крові до теперішнього часу не виявлено. Більшість вчених вважають головною — зміни на рівні будови і складу хромосом.
Як розвивається хвороба
Зайві бластні клітини розростаються і займають місце нормальних елементів крові, витісняючи їх і пригнічуючи правильне кровотворення. Під впливом лікування цитостатиками відбувається пристосування і прогресуючий ріст нових клональных клітин, з яких далі розвиваються бласти. Метастази бластів виникають в селезінці, лімфовузлах, печінці (органах, беруть участь у кровотворенні,) та інших частинах тіла (мозок, шкіра, легені, яєчка).
Класифікації
Тривалий час вчені різних країн і клініцисти користувалися класифікацією (FAB), заснованої на «зовнішньому вигляді» основних клітин: розміри, співвідношення між масою ядра і цитоплазми, будова і форма ядра. Доводи проти цього виду обліку пред’являли практичні гематологи, які займаються діагностикою та лікуванням.

Класифікація не дозволяла орієнтуватися в різновидах патології при виборі засобів терапії, визначення стандартів тактики в лікуванні, не враховувала прогноз захворювання
Тому Всесвітня організація охорони здоров’я в 2001 році прийняла нову більш зручну класифікацію. До назв форми захворювання додається код пошкодженого хромосомного набору, зрозумілий для вчених-генетиків.
Види гострих лімфобластних лейкозів
Сучасна класифікація гострих лейкозів лімфобластного типу будується на визначенні маркерів імунних клітин (специфічних антигенів до певних клонів):
- якщо на поверхні клітин виявляються маркери Т-лімфоцитів, Т – гострий лімфобластний лейкоз;
- при спорідненість до У-ряду лімфопоезу — В-лімфобластний;
- загальна або змішана форма захворювання.
У групах виділено підвиди, що залежать від стадій розвитку (диференціації) клітин:
- пре -Т, Т, Т зрілий;
- пре -, пре-пре -, про-Ст.
Окремо виділено види, що супроводжуються відомими хромосомними аномаліями:
- з Філадельфійською хромосомою;
- з транслокаціями (заміни) однієї хромосоми на іншу і утворенням нового гена.
Види гострих нелімфобластних лейкозів
Форми нелімфобластних лейкозів з генетичними аномаліями теж враховують відому заміну місцями пронумерованих хромосом. Подібних класів виділено 4. Крім того, є підвиди:
- із змінами всіх рядів клітин (мультилінійного дисплазією);
- лейкоз на тлі іншого попереднього захворювання (прелейкемического), що супроводжується розростанням або зміною структури клітин нелимфатического ряду;
- захворювання без доведеного прелейкемического періоду, але при виявленому порушенні будови більше половини клітинного складу за різними формами диференціювання;
- вторинний гострий лейкоз, що з’явився на тлі лікування онкологічного захворювання методом хіміотерапії.
До дуже рідкісних підвиду належать виділяються в дитячому віці:
- вазофільна форма лейкозу,
- гострий панмиелоз і мієлофіброз,
- саркома мієлоїдного характеру.
Стара (морфологічна) класифікація
Якщо за морфологічними характеристиками форма лейкозу не входить у класифікацію ВООЗ, то в діагностиці користуються старими назвами і видами.
Франко-американо-британська різновид (FAB) пропонує облік гострих нелімфобластних лейкозів по аналізах крові та клітин кісткового мозку. Діагностика форми ґрунтується на кількості клітин, процентному складі. Для стислості кожному виду присвоєно буквене зображення з порядковим номером (М1, М2).
М1 — гострий мієлоїдний лейкоз (мієлобластний):
- в костномозговой речовині бластних клітин не менше 90% складу;
- решта 10% припадають на дозріваючі гранулоцити (від промієлоцитів до сегментоядерних лейкоцитів).
М2 — різновид М1, але клітини характеризуються як «частково дозрілі»:
- бластних клітин від 30 до 90%;
- менше 20% клітин моноцитарного паростка;
- гранулоцитів — 10% і більше.
М3 — гострий промиелоцитарный лейкоз діагностується при виявленні вмісту кісткового мозку промиелоцитарных клітин без додаткових тестів.
М4 — гострий міеломонобластний лейкоз:
- в кістковому мозку міститься від 30 до 80% клітин мієлоїдного паростка;
- у периферичній крові моноцитів і їх попередників 5х109 і більше в літрі.
Крім структури клітин, використовують реакцію забарвлення бластних клітин з α-нафтилэстеразой (позитивний і негативний варіанти).
При одночасному вмісті в крові еозинофілів не менше 5% форма захворювання називається М4э.
М5 — гострий монобластний лейкоз: монобласты в пунктаті становлять не менше 80%.
М7 — гострий мегакаріобластний лейкоз: в діагностиці необхідно иммунофенотипирование або електронна мікроскопія.
М0 — гостра рання миелобластная форма: всі фарбування дають негативний результат, для діагностики необхідно вивчення імунного типу клітин.
Клінічні прояви
Гострий лейкоз проявляється клінічними симптомами, незалежно від виду захворювання. Початок хвороби може бути раптовим або розвиватися поступово.
Порушена робота кісткового мозку викликає клінічні синдроми:
- анемічний — у пацієнта спостерігається блідість шкіри, скарги на загальну слабкість, сонливість, серцебиття;
- геморагічний — на шкірі мимоволі з’являються синці у місцях стискання, тертя, ін’єкцій, дрібні крапкові крововиливи (петехії), пацієнт страждає від носових кровотеч, у дівчат і жінок можливі рясні менструації, у важких випадках виникають прояви шлункового і кишкового кровотечі, крововиливи в мозок;
- розвиток імунодефіциту сприяє швидкому зараження будь-якими інфекціями (вірусні, бактеріальні), особливо важко вони протікають, якщо приєднується грибкова флора, у пацієнтів виявляють стоматити, герпетичні висипання, ангіни, у важких випадках запалення легенів, сепсис;
- синдром дисемінованого внутрішньосудинного згортання (ДВЗ), зазвичай викликає гострий промиелоцитарный лейкоз, згортання крові проходить стадії підвищення і різкого зниження, посилюються кровотечі.
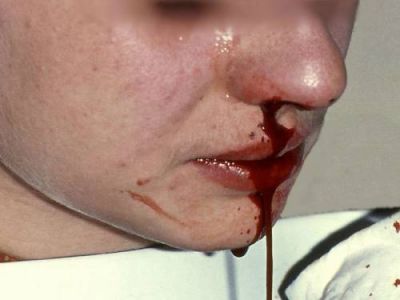
При носових кровотечах анемія ще більш посилюється
Специфічні ознаки
Гострий лейкоз має ряд специфічних ознак:
Діагностика
Перші зміни після клінічних симптомів відзначають в аналізі крові. Будь-які різкі відхилення у формулі при нормальному, зниженому або підвищеному загальній кількості лейкоцитів викликають підозри на лейкоз.
Диференціація гострої або хронічної форм залежить від наявності молодих клітин на тлі відсутності проміжних (лейкемічного провалу). Майже завжди є лімфоцитоз, тромбоцитопенія, анемія.
Основа діагностики — цитологічна характеристика пунктату кісткового мозку, визначаються характерні описані ознаки в миелограмме.
Цитохимический метод заснований на виявленні типових для різних бластних форм ферментів.
Методика іммунофенотіпірованіе дозволяє типувати бластні клітини за характерними маркерами. Вона необхідна у випадках утруднення відмінності лімфобластного і мієлобластного лейкозу. Це важливо, оскільки потрібно різне лікування.
Також почитати: Причини гострого лімфобластного лейкозу
Причини гострого лімфобластного лейкозу
Генетичні дослідження клітин крові дозволяють встановити патологію хромосом, конкретну генетичну аномалію.
Аналіз спинномозкової рідини після пункції має значення в діагностиці ступеня ураження мозку.
На рентгенівському знімку грудної клітки можна побачити збільшені групи лімфовузлів в легенях, середостінні.
Перед застосуванням хіміотерапії лікаря необхідні вихідні показники роботи печінки і нирок (біохімія крові), електрокардіограма, УЗД печінки, селезінки. За ним буде оцінюватися токсичний ефект лікування.
Лікування
Лікування гострого лейкозу проводиться у спеціалізованих відділеннях. Починати його слід негайно. Головна мета терапії — досягнення тривалої ремісії хвороби, коли пацієнт не відчуває симптомів, стабілізується картина крові.
Сучасні методи терапії включають:
- хіміотерапію,
- біологічний спосіб,
- променевий метод,
- пересадку стовбурових клітин кісткового мозку донора,
- видалення селезінки за показаннями (в пізніх стадіях).
Хіміотерапія
Метод хіміотерапії передбачає використання сильних лікарських засобів, здатних зруйнувати змінені клітини. Препарати вводяться внутрішньовенно, у спинномозковий канал.
У зв’язку з необхідністю частих внутрішньовенних вливань використовуються пристосування для багаторазових інфузій
Застосовується курсова терапія з розрахунком загальної дози препаратів на вагу хворого. Підбір препаратів і стандартного курсу визначається за ступенем порушення кровотворення.
Після стаціонарного лікування хворому призначають підтримуючу дозу для прийому на дому.
Біометод
До біологічного методу відносять стимуляцію власного імунітету організму для гальмування росту ракових клітин. З цією метою використовують моноклональні антитіла, Інтерферон.
Променева дія
Променева терапія — вплив радіацією на кістковий мозок хворого. Лікарі встановлюють місце для опромінення, разову і курсову дозу. Часто використовується перед пересадкою кісткового мозку.
Новітнє обладнання для променевої терапії дозволяє мінімізувати вплив на здорові тканини
Трансплантація кісткового мозку
Пересадка здорових стовбурових клітин кісткового мозку дозволяє підвищити дозу хіміопрепаратів і променевої терапії. Пересаджених клітин розвиваються нормальні лейкоцити.
Небажані ефекти лікування
Перераховані методики не обходяться без ускладнень. Важливо, що вони очікувані і знайомі лікарям. Пацієнтам теж розповідають про негативні наслідки терапії.
При хіміотерапії наступає: кровоточивість, посилюється слабкість через недокрів’я, облисіння. На губах з’являються виразки, уражається слизова кишечника (нудота, втрата апетиту, блювання).
Після біологічних методик можлива поява висипу на шкірі, свербежу, грипоподібного стану з високою температурою.
При курсі радіаційної терапії пацієнт відчуває підвищення слабкості, шкіра сохне, старіє, червоніє.
Трансплантація не завжди буває успішною: якщо розвивається реакція відторгнення, виникає безпосередня загроза для всіх внутрішніх органів, особливо печінки.
Підтримуюча терапія
У стані ремісії лікування пацієнта не припиняється, йому показана підтримуюча терапія і симптоматичні засоби для профілактики рецидивів хвороби. Використовуються антибактеріальні препарати, переливання крові, вітаміни. Всі кошти призначаються тільки лікарем.
Прогноз
Прогноз визначається за показником п’ятирічної виживаності пацієнтів. При гострому лімфобластному лейкозі він в даний час досяг 68,8% у дорослих, при мієлобластному — 24,9%.
При лікуванні гострого лейкозу показники у дітей значно краще: 85% у випадках гострого лімфобластного захворювання, від 60 та 70% – при мієлобластній формі. Вважається, що можна говорити про клінічному одужанні дітей, які перенесли гостру форму лейкозу.
Найбільш несприятливими формами поки є: гострий лімфолейкоз з Філадельфійською хромосомою, нелимфобластные форми з множинною дисплазією клітин. Описані варіанти – М2, М3 і М4 – відрізняються хорошою реакцією на хіміотерапію.
Успіхи в лікуванні дитячого лейкозу дозволяють сподіватися на отримання нових коштів і досягнення тривалої ремісії при захворюваннях дорослих.
