 Зміст:
Зміст:
- З історії
- Причини
- Особливості класифікації
- Клінічні прояви
- Залежність перебігу хвороби від типу успадкування
- Особливості клініки в дитячому віці
- Як поєднується вагітність і хвороба Віллебранда?
- Діагностика
- Лікування
- Прогноз
Серед спадкових захворювань, що супроводжуються кровоточивістю, хвороба Віллебранда займає за поширеністю третє місце (після гемофілій і тромбоцитопатий). Це складає до 1% всього населення.
Стара назва «ангиогемофилия» точно відображає природу ураження крові. На відміну від класичних типів гемофілії в патогенезі беруть участь не тільки фактори згортання, але й судини.
Згідно міжнародної статистичної класифікації (МКБ-10), хвороба фон Віллебранда увійшла в клас захворювань кровотворних органів і зривів імунних механізмів разом з гемофилиями до групи «Інших порушень згортання» під кодом D68.0.
З історії
Перші відомості про незвичайну схильність до кровотечі членів однієї родини описані в 1926 році фінським клініцистом фон Виллебрандом. Він почав з обстеження п’ятирічної дівчинки з частими кровотечами, а потім переконався, що зміни є у багатьох членів сім’ї, а троє дітей загинули від кровотечі.
Патологія отримала назву на честь дослідника і стала називатися хворобою Віллебранда. За місцем проживання родини (у Балтійському морі на Аландських островах) вона ще називалася Аландським геморагічним захворюванням.
Вивчення захворювання показало, що воно передається як хлопчикам, так і дівчаткам у спадок. Хвороба виявляється при зверненні пацієнтів до лікарів різного профілю, оскільки проявляється кровоточивістю після видалення зуба, рясними менструаціями у жінок і дівчат, распуханием суглоба (гемартрозом). Особливу небезпеку представляє при вагітності.
Причини
Прояви хвороби Віллебранда підтверджені дослідженнями генетиків. Виявилося, що головною причиною, що викликає патологію згортання, є кількісний дефіцит або якісні недоліки фактора VIII (а точніше, його крупномолекулярной складової).
На відміну від гемофілії, при якій спадкування йде за принципом жорсткого через жінок однієї сім’ї, хвороба Віллебранда може передаватися особами різної статі по домінантно-рецесивним типом. Деякі автори говорять про домінантною (обов’язкової) передачу, але з різною проявляемостью зміненого гена».
На практиці це виглядає як необов’язкова або різна частота та інтенсивність геморагічного синдрому у членів однієї родини.
Важливим моментом патогенезу вважається участь в порушенні синтезу компонента фактора VIII внутрішньої оболонки судин (ендотелію). Це єдине місце освіти необхідного білка. Тому серед причин захворювання прийнято розрізняти:
- плазмові фактори — кількісні коливання білкових складових елементів в крові;
- судинний компонент — порушення синтезу в ендотеліальної оболонки.
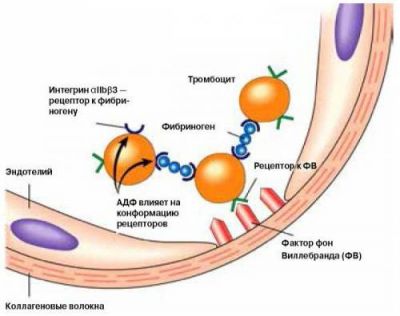
Фактор Віллебранда потрібен для прикріплення комплексу тромбоцит+фібриноген до ендотелію судинної стінки
Особливості класифікації
Вивчення патогенезу дозволило виділити 2 типу захворювання:
- I або «класичний» — характеризується порушеним складом фактора VIII в крові, зміною його компонентів за кількістю;
- II — патологія полягає в аномальній структурі та властивості компонента.
За рівнем дефіциту розрізняють 3 варіанти хвороби:
- I — лабораторними методами визначається частковий кількісний недолік;
- II — загальний рівень складових може бути нормальним, але виявляється порушення функціональної здатності молекул;
- III — повна відсутність фактора VIII (Віллебранда).
Подальший поділ другого типу за особливостями функціональних порушень дозволило визначити підвиди: 2А, 2В, 2М, 2N. Доведено, що саме від них залежать:
- тип успадкування;
- рівень зниження фактора;
- ступінь генетичних мутацій;
- прояв геморагічного синдрому.
Клінічні прояви
Симптоми хвороби Віллебранда відрізняються своєю несподіванкою, непостійністю і неоднорідністю. Через цих особливостей захворювання називають «хамелеоном». Воно може проявлятися:
- відразу після народження;
- зникати на тривалий термін;
- раптово викликати гостре кровотеча після невеликої травми або хірургічного втручання;
- проявитися на тлі інфекційного захворювання.
У деяких членів сім’ї ніяких проявів протягом життя не реєструються, а в інших можливі смертельно небезпечні кровотечі.
Відео про симптоми, які допоможуть запідозрити хворобу Віллебранда:
Найбільш часто у пацієнтів спостерігаються:
- повторні кровотечі з носа, ясен;
- у 80% жінок, починаючи з періоду статевого дозрівання, з’являються тривалі і рясні менструації;
- неясні синці на тілі можуть викликатися незначною травмою;
- тривало не зупиняються кровотечі при побутових порізах, саднах на шкірі;
- петехіальний висип на тілі;
- виражена кровотеча на тлі травми, оперативного втручання, хірургічних процедур (видалення зуба, ін’єкції), пологів.
У жінок хвороба Віллебранда протікає більш важко, частіше виявляється при зверненні до гінеколога по маткових кровотеч. 2/3 жінок одночасно страждає від залізодефіцитної анемії.
На відміну від гемофілії безпричинні крововиливи в суглоби і м’язи, а також освіта гемартрозів для цієї хвороби не характерні.
Для типу III і деяких варіантах II можливо не тільки порушення згортання, але і аномалії тромбоцитів.

Якщо приєднуються аномалії тромбоцитів, в клінічному перебігу переважають носові кровотечі у поєднанні з внутрім’язовими гематомами, ураженням суглобів
Практикуючі лікарі знають, що інтенсивність кровотечі може не відповідати ступеню виявлених лабораторних відхилень. Часто зустрічаються випадки з уперто повторюються кровотечами однієї локалізації: з шлунка, кишечника, матки, носа. Це пов’язано з наявністю провокуючих факторів у цих органах, комбінацій судинних захворювань, запальних реакцій з недостатністю фактора VIII.
Найбільш небезпечними визнані артеріовенозні соустья в шлунку і кишечнику. Вони порушують механізм зупинки кровотечі.
Сучасні дослідження встановили зв’язок патології Віллебранда і дефектів розвитку сполучної тканини. Це проявляється в поєднанні з:
- пролапсом мітрального та інших клапанів;
- частими вивихами суглобів із-за слабкості зв’язкового апарату;
- гиперэластозом шкіри;
- синдромом Марфана (подовження кісток, патологія серця, зору).
Наскільки подібні випадкові зв’язки, належить з’ясувати вченим.
Залежність перебігу хвороби від типу успадкування
Генетичні дослідження встановили, що перебіг захворювання залежить від типу успадкування.
Якщо пацієнт отримав змінені гени від одного з батьків (гетерозиготное розвиток плоду), то частіше виявляють легку симптоматику або її відсутність.
При гомозиготному спадкування (від обох батьків) захворювання протікає важко, з усіма видами кровоточивості і з повною відсутністю фактора VIII в плазмі крові. Відзначається все-таки менш тяжкий порівняно з гемофілією ураження суглобів і м’язів.
Особливості клініки в дитячому віці
Ще радимо прочитати: Гемофілія – що це за хвороба
Гемофілія – що це за хвороба
Хвороба Віллебранда у дітей виявляється до року. Найбільш часті симптоми:
- носові кровотечі;
- кровоточивість ясен;
- домішки крові або гострі кровотечі з шлунку, кишечника (виявляються в калових масах).
У підлітковому періоді у дівчаток наступають менорагії (кровотечі з матки). Хвороба можуть виявити при значній кровотечі з лунки видаленого зуба, після тонзилэктомии, порізів і саден.
Можливі прояви у вигляді шкірної висипки (екхімози), синців, внутрішньосуглобових гематом. У дитини крововтрата носить гострий характер. При меноррагиях у дівчаток-підлітків типові ознаки анемії (блідість, запаморочення, слабкість).
Від гемофілії вона відрізняється відсутністю періоду відстрочки. Кровотеча розпочинається відразу після травмування. Після зупинки не повторюється.
Як поєднується вагітність і хвороба Віллебранда?
Протягом вагітності при типи I і II викликає часткову компенсацію фактора до моменту пологів. Однак його кількості все одно недостатньо для забезпечення потрібної згортання. Тому при веденні вагітних з встановленою хворобою Віллебранда акушери-гінекологи припускають раптове розвиток кровотеч в період родової діяльності і після.
У 1/3 жінок вагітність ускладнюється загрозою викидня або супроводжується пізнім токсикозом. З урахуванням інших порушень ймовірність ускладнень підвищується до 50%. Як найбільш важке ускладнення розглядається передчасне відшарування плаценти при її нормальному розташуванні. Зазвичай пологи відбуваються в строк.
Поширеність пологів при хворобі Віллебранда коливається в великих межах: 1 випадок на 10 000 і 20 000 пологів.
Спостереження за характером змін фактора VIII при вагітності показало зростання вмісту в 2-3 рази до третього триместру, материнський організм отримує його від плоду. Тому вагітність у 77% жінок покращує перебіг захворювання, сприяє тривалій ремісії.
Небезпека створюється:
- у першому триместрі (викидень);
- на 6-10 дні після пологів;
- з 6 по 13 день при операції кесаревого розтину.
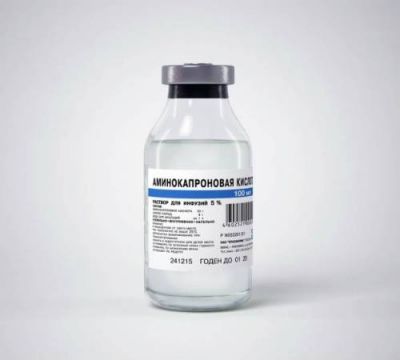
Вагітним пацієнткам амінокапронову кислоту призначають тільки місцево, флакон розкривають, змочуються тампони
Діагностика
Діагностика при хворобі Віллебранда вимагає неодмінного участі фахівців-гематологів. Поставити діагноз на рівні поліклініки або дитячої консультації неможливо через відсутність можливостей лабораторій цих установ у проведенні специфічних діагностичних тестів, імуноферментних технологій. Лікар припускає хворобу при опитуванні родичів, огляді пацієнта та облік дані з анамнезу.
Більше того, наявні тести розрізняються по чутливості і діагностичної значущості. Тому вироблений алгоритм обстеження передбачуваного хворого.
У діагностиці супутніх уражень слизових оболонок необхідні:
- огляд отоларинголога;
- эзофагогастродуоденоскопическое дослідження;
- колоноскопія (огляд кишечника).
Для лікування важливо виявлення судинних утворень у вигляді звитості, ангіом, розширень до 2мм, які сприяють кровотечі.
Лікування
Заходи з лікування хвороби Віллебранда залежать від тяжкості стану пацієнта, наявності ускладнень. При легкій формі необхідно лише профілактичне застосування препаратів для попередження кровотечі, якщо пацієнтові належить будь-яка операція, стоматологічні втручання.

Десмопресин — активатор синтезу фактора Віллебранда
Помірно виражені геморагії у вигляді носових кровотеч, рясних менструацій лікують застосуванням препаратів з транексамової кислоти (Цикло-Ф, Циклокапрон, Транексам, Трансанча). Внутрішньо призначається амінокапронова кислота (дорослим не більше 20 г/добу, дітям — 0,2).
Місцево при зовнішніх кровотечах використовують Тисукол, гемостатичну губку, Тахокомб.
Для купірування тривалих менструацій у жінок застосовують Інфекундин, Местранол.
Посилене вироблення фактора Віллебранда викликає Десмопресин. Він ще підвищує тонус судин, діє як антидиуретик.
В ході лікування необхідно контролювати дозування, уникати ліків з токсичним ураженням печінки. Доведена неефективність вітаміну К, тампонади носових ходів, припікання кровоточивих судин.
Для поповнення дефіциту фактора VIII необхідно введення антигемофільних плазми і кріопреципітату. Вони стимулюють вироблення власного фактора вже до кінця першої доби. Необхідний рівень утримується до 36 годин. Тому введення доцільно проводити раз в 2 дні.
Цей же механізм визначає терміни профілактичного переливання за 2 дні перед операцією, на початку переймів під час пологів. Після народження дитини трансфузійна терапія необхідна на шосту добу.
Кріопреципітат зберігають при температурі мінус 20 градусів, відтавання призводить до втрати активності
У складі кріопреципітату містяться фактори VIII, XIII, фібриноген.
Тромбоцитарные зміни при патології є вторинними. Це доводить недоцільність використання тромбоцитарної маси, а також інших методів, що діють на цьому рівні (солі магнію, АТФ, серотонін).
При призначенні амінокапронової кислоти варто уникати протизаплідних препаратів і кріопреципітату. Вони спільно можуть викликати генералізоване внутрішньосудинне згортання крові з микротромбозами.
Прогноз
Сучасна діагностика і лікування дають можливість сприятливого перебігу захворювань. Серйозна загроза при травмах, операціях повинна супроводжуватися правильної передопераційною підготовкою. Випадки інсультів і масивної крововтрати в даний час рідкість.
Налагоджене обстеження новонароджених, майбутніх матерів дозволяє виявити хворобу і підготуватися до її агресивних проявів. Величезне значення подають відомості про наявність симптомів у родичів. Це полегшує діагностику і вибір лікування.
