 Зміст:
Зміст:
- Від яких артерій залежить кровопостачання кишечника?
- Як впливає особливість кровопостачання на ризик ішемії в зоні артерій?
- Чому виникає ішемія?
- Фактори, що сприяють розвитку ішемії кишечника
- Види ішемії
- Клінічна картина
- Особливості клініки при різних формах ішемії
- Діагностика хвороби
- Методи лікування
- Можливі наслідки
- Профілактичні заходи
Кишечник, як і всі органи, вимагає живлення для забезпечення безперебійного функціонування. У вступі білка, вітамінів, енергетичних і пластичних матеріалів потребують не тільки клітини внутрішнього шару, але і «проживають» мікроорганізми. У дорослої людини вони становлять масу до двох кг
Ішемія кишечнику розвивається по аналогії із змінами вінцевих судин серця, часто одночасно. Не дарма її називають «черевної жабою» (стенокардія — «грудна жаба»). Її результатом є порушення прохідності кишкових артерій з подальшим утворенням некротичних ділянок в кишечнику.
Ішемічна хвороба кишечника являє собою складний для діагностики захворювання. До цього часу неможливо дати точну інформацію про поширеність серед населення, оскільки патологія часто протікає під іншими масками.
Від яких артерій залежить кровопостачання кишечника?
Кровопостачання в черевній порожнині залежить від трьох основних артеріальних стовбурів:
- чревной артерії,
- нижній і верхній брижових (мезентеріальних).
Вони «забирають» на себе 40% загального кровотоку організму. Між судинами існує велика мережа допоміжних колатеральних гілок, які беруть на себе компенсаторну роль при порушенні прохідності крові по основних артеріях.
Від чревного стовбура живиться початковий відділ кишечника і всі органи шлунково-кишкового тракту, що лежать у верхньому поверсі черевної порожнини. Він відходить безпосередньо від черевної аорти в області діафрагмального отвору стравоходу, по довжині становить всього 2 см. Місце відоме як одна з «улюблених» локалізацій атеросклеротичних бляшок.
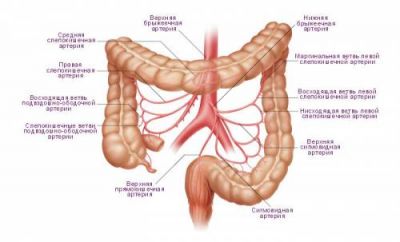
Обидві брижові артерії розгалужуються на численні гілки, що утворюють мережу допоміжних судин
Брижові артерії також відходять від черевної аорти, але нижче чревного стовбура. Від верхньої мезентеріальній артерії харчуються:
- тонкий кишечник (крім 12-палої кишки);
- сліпа;
- висхідна;
- ½ Поперечно-ободової кишки.
Від нижньої артерії кров направляється в:
- ліву половину поперечно-ободової кишки;
- спадну;
- сигмовидну;
- пряму кишку.
Як впливає особливість кровопостачання на ризик ішемії в зоні артерій?
Розташування нижньої чревной артерії і добре розвинена мережа анастомозів між гілками роблять її менш вразливою для процесів стенозування. Тому ішемія кишечнику, розташованого в лівій половині живота, виникає досить рідко. Для цього необхідні супутні хвороби з ураженням верхньої артерії, колатералей або черевної аорти.
Черевний стовбур і верхня брижова артерія відходять під прямим кутом. Це сприяє тромбоутворенню, осідання емболів, мікроорганізмів.
Хірургами відзначені закономірності:
- Тромбоз та емболія найчастіше зустрічаються в зоні верхньої брижової артерії, тут більше можливостей для розвитку запалення (артеріїту). Анатомічно виділяються окремі ділянки кишечника між гілками, що відходять дрібних артерій, які являють собою найбільш імовірні зони некрозу.
- У руслі нижньої артерії частіше розвивається атеросклероз.
- Прохідність чревного стовбура більше залежить від анатомічних особливостей посудини.
Стадії розвитку ішемії кишечника послідовно формуються з більшою (при гострому процесі) або меншою швидкістю (хронічна форма). Морфологічні зміни в тканинах дозволили виділити:
- ішемію — недолік надходження крові в стінки кишечника компенсується за рахунок колатеральних судин, йде уповільнення метаболічних процесів у клітинах, дистрофія епітелію, припинення вироблення ферментів і розщеплення біохімічних речовин, порушення перистальтики (функція просування і виведення шлаків);
- інфаркт — незворотний некроз тканин (гангрена) на ділянці кишка з порушенням діяльності всього кишечника;
- перитоніт — приєднання запалення, витончення і розрив некротизованного ділянки з виходом вмісту в черевну порожнину, важка форма загального ураження організму.
Чому виникає ішемія?
Причини формують вигляд ішемії. Їх зручніше ділити на:
- Позасудинні (экстравазальные) — зазвичай це зовнішній тиск на артерії з боку серповидної зв’язки діафрагми, збільшених нервових вузлів-гангліїв, пухлин, розташованих у зоні артерій. Можливі аномалії розташування і відходження судин, перегини, підвищена звивистість.
- Внутрішньосудинні (интравазальные) — залежать від атеросклеротичних відкладень зсередини, що перешкоджають кровотоку, або вираженого аорто-артеріїту запального характеру зі скупченням імунних клітин, розростанням внутрішньої оболонки, ускладнює прохід крові.
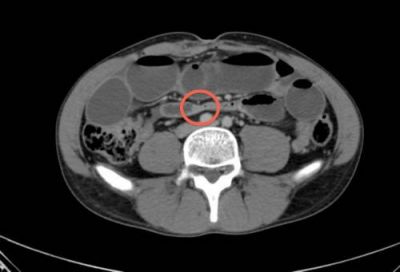
На комп’ютерній томограмі виявлена спайкова непрохідність як причина ішемії тонкого кишечника
Інший варіант класифікує ішемію кишечника на наступні види.
Оклюзійну, пов’язану з перекриттям судинного стовбура тромбом, емболом, запальними змінами. Основні причини різноманітні:
- пороки серця, формують патологічне сполучення між передсердями та шлуночками, через які тромби з вен нижніх кінцівок надходять в лівий шлуночок, аорту і брижові судини;
- миготлива аритмія — сприяє відриву пристінкових внутрішньосерцевих тромбів;
- застійна серцева недостатність;
- виражений атеросклероз судин.
Неокклюзионная — не залежить від стану артерій, зустрічається в 50% випадків. Точної причини частіше встановити не вдається. Розвитку сприяє:
- аритмія серця;
- знижений тиск у разі шоку, непритомності;
- нераціональне використання гіпотензивних засобів, що викликають різке зниження рівня артеріального тиску;
- зневоднення організму;
- розвиток серцевої недостатності.
В залежності від основної причини кишкова ішемія може розвинутися гостро (тромбоемболія, шоковий стан) або прийняти хронічну форму перебігу (атеросклероз, аорто-артеріїт).
Фактори, що сприяють розвитку ішемії кишечника
Факторами ризику, що провокують розвиток захворювання, можуть бути:
Ще стаття: Черевна аневризма аорти
Черевна аневризма аорти
- віковий період старше п’ятдесяти років;
- гіпертензія, що викликає патологію з боку серця і судин;
- цукровий діабет;
- отруєння нікотином, впливає на тонус артерій, при курінні;
- підвищення вмісту низкоплотных ліпідів у крові, сприяють атеросклерозу;
- ожиріння;
- наявність судинної патології у вигляді коронарної, церебральної недостатності, атеросклерозу судин кінцівок;
- діафрагмальна грижа;
- перенесені операції на черевній порожнині;
- хвороби крові, васкуліти з підвищеним згортанням;
- тривалий постільний режим;
- прийом жінками гормональних протизаплідних засобів.
Види ішемії
Крім гострої і хронічної форми виділяють види ішемії кишечника залежно від вираженості компенсаторної функції допоміжних судин. Вони можуть відображати стадію хвороби:
- компенсації — мезентеріальний кровотік не порушений у зв’язку з розширенням колатеральних артерій, функція кишечника не страждає;
- субкомпенсації — кровообіг в шарах кишечника підтримується максимальними зусиллями колатералей, залізисті та епітеліальні клітини виконують мінімум своїх функцій;
- декомпенсації — на місці нормальних клітин утворюються вогнища некрозу, функція порушена.
Клініцисти виділяють наступні форми:
- Ішемію товстої кишки виникає на тлі ракової пухлини, діагноз ставиться методом колоноскопії, оперативне видалення пухлини дозволяє зняти всі симптоми.
- Гостру брижових ішемію — розвивається раптово, лікування потребує невідкладної операції. Діагноз поставити дуже складно. Навіть облік всіх ознак за аналізами крові, ультразвукового дослідження, ангіографії не показує достатньо достовірної симптоматики. Остаточний діагноз ставиться після розтину черевної порожнини на операційному столі. Тут же приймається рішення про варіанти лікування.
- Хронічну брижових ішемію — оскільки захворювання розвивається поступово, є достатньо часу на обстеження і підтвердження діагнозу. Часто виявляється у пацієнтів з запаленням товстої кишки, яке розцінюється як ішемічний коліт. Ангіографія судин очеревини дозволяє уточнити природу захворювання.
- Ішемію, пов’язану з тромбоутвореннями в брижових відні, — застій крові нижче тромбу призводить до здавлення артеріальних стовбурів. Часто спостерігається у пацієнтів з підвищеним згортанням крові.
Клінічна картина
Симптоми ішемії кишечника залежать від форми хвороби та локалізації ураженої гілки судини. Різні види мають свої переважні причини. Тому клініка дещо відрізняється.
Для гострої кишкової ішемії характерні:
- раптовий розвиток різкої болі в животі з локалізацією вгорі праворуч і біля пупка, вона швидко поширюється по всьому животу;
- позиви на дефекацію через посилення перистальтики кишечника;
- пронос, кров в калі;
- нудота з блюванням;
- підвищення температури.
При гострій формі є болючість при доторканні до шкіри і при пальпації живота, але перитонеальних симптомів немає
Хронічна ішемія виникає поступово, симптоми формуються роками. Пацієнт скаржиться на:
- приступоподібні болі в черевній порожнині, що виникають через півгодини після їжі і тривають до трьох годин («черевна жаба»);
- біль часто не має конкретної локалізації або турбує навколо пупка, в зоні товстого кишечника (ішемічний коліт);
- за кілька місяців біль стає інтенсивніше;
- на початку захворювання біль купірується спазмолітиками, з часом препарати не полегшують стан пацієнта;
- доводиться відмовлятися від їжі із-за страху перед болем, тому відзначається схуднення;
- втрата ваги також пов’язана з порушенням всмоктування поживних речовин;
- живіт майже постійно роздутий, бурчить, аускультативно прослуховуються виражені шуми;
- схильність до діареї, сменяющейся запором;
- часта нудота і блювота.
Особливості клініки при різних формах ішемії
При ішемії ободової кишки ознаки виявляються помірно, рідко зустрічаються ускладнення. Частіше хворіють люди похилого віку. Симптоми виражені в приступообразных болі в лівій половині живота. У розвитку беруть участь наступні фактори:
- атеросклероз мезентеріальних судин;
- стан після оперативного втручання на серці, судинах, органах черевної порожнини, при гінекологічних захворюваннях у жінок;
- травма в області живота;
- загальний сепсис;
- тромбоз артерії;
- гіпотонія;
- кишкова непрохідність при пухлини, грижі, виражених спайках;
- спастичне скорочення судин при лікуванні препаратами від мігрені, гормональними засобами;
- спортивні навантаження, особливо біг;
- вплив хронічного прийому наркотиків групи кокаїну, амфетаміну.
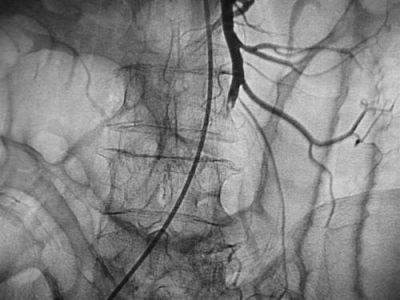
Уздовж хребта йде катетера зі стегнової артерії, введене контрастна речовина в черевну аорту показує «обрубок» мезентеріальній артерії при її повній непрохідності
Гостра брижова ішемія більше вражає тонкий кишечник. Її причини:
- тромбоемболія з серця в мезентеріальні судини після операцій на серці, нападів пароксизму мерехтіння;
- може проявлятися при загостренні хронічної ішемії в судинах.
Ішемія через тромб у брижових венах виникає при:
- гострому і хронічному панкреатиті (запальний процес у підшлунковій залозі);
- у разі будь кишкової інфекції;
- цирозі печінки;
- ракової пухлини в органах травлення;
- захворюваннях кишечника (виразковому коліті, хворобі Крона);
- підвищеної згортання крові, гормональної терапії;
- травмах живота.
Діагностика хвороби
Для діагностики загальні аналізи крові, калу відіграють допоміжну роль. Лейкоцитоз вказує на поточне запалення. Підвищена згортання — на можливість формування тромбу. В аналізі калу визначають масу неперетравлених частинок їжі, клітини крові, елементи запалення.
Ангіографія — полягає у введенні в стегнову артерію через довгий катетер до черевної аорти контрастної речовини з наступною серією знімків. Методика дуже важлива для швидкої постановки діагнозу і вирішення питання про лікування.
Магнітно-резонансна ангіографія дозволяє провести пошарове вивчення кровотоку в судинах.
Допплерівське дослідження — проводиться для оцінки швидкості кровотоку та визначення конкретного місця або ділянки звуженої судини, локалізації тромбу, його розмірів.
Колоноскопія — з допомогою гнучкої ендоскопічної трубки, введеної в пряму кишку, вивчається стан слизової, виявляється ступінь ураження кишечника.
Езофагогастродуоденоскопія проводиться ендоскопом для виявлення змін в початкових відділах тонкого кишечника.
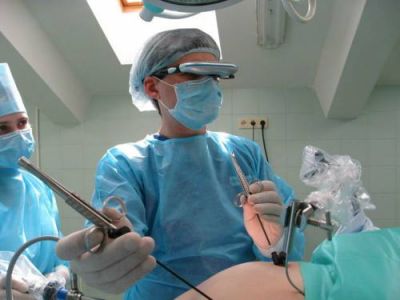
Лапароскопія — в умовах операційної через невеликий розріз в черевну порожнину вводиться ендоскоп для отримання візуальної інформації
Методи лікування
При підозрі на ішемію кишечника обов’язково призначаються антибіотики для попередження приєднання інфекції і перитоніту, препарати, що розширюють судини.
Передбачається лікування місцевого запального процесу кишечника.
Якщо можливо звуження русла артерій із-за прийому лікарських препаратів, то їх скасовують.
При підвищенні згортання призначаються антиагреганти та антикоагулянти з метою зниження процесів тромбоутворення.
При виявленні некротизованих ділянок кишечника їх необхідно видалити і зшити кінці. Якщо це зробити немає можливості, формують колостому з виведенням на шкіру живота. Пацієнту необхідно буде носити калоприймач.
Одночасно проводиться ангіопластика звуженої артерії шляхом уведення балон зі стентом. Подібна операція може проводитися відразу після ангіографії.
При хронічній ішемії оперативне лікування полягає у створенні штучного посудини в обхід затромбированного.
Якщо здавлювання викликане механічним розростанням пухлини, утиском грижі, спайковою непрохідністю, то успіх відновлення прохідності артерій залежить від своєчасного усунення цих перешкод.
Можливі наслідки
Найбільш часто зустрічаються:
- некроз стінки кишечника — виникає при недостатності компенсаторних сил, омертвевшая тканина підлягає розірванню і вміст потрапляє в черевну порожнину, це викликає тяжкий перитоніт;
- звуження кишки — припустимо, що в результаті хронічного процесу на невеликих ділянках з’являється рубцева тканина як підсумок загоєння, вона зростається з іншими петлями кишечника, з брижі.
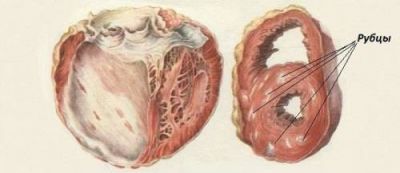
Рубці формують нове механічне перешкоду із-за звуження кишки
Профілактичні заходи
Для бережного ставлення до судин необхідно:
- дотримуватися в меню овочевих страв, каш, щодня їсти салати, фрукти;
- обмежити вживання гострих м’ясних продуктів, жирного і смаженого м’яса і риби, бобових, копченостей, консервів;
- припинити куріння;
- боротися з малою рухливістю, більше ходити, займатися спортом;
- контролювати і не запускати хронічні хвороби.
Своєчасне звернення до лікаря та обстеження допоможе не допустити до важкої стадії ішемії. Гострі болі в животі не варто лікувати самостійно під приводом харчового отруєння. Якщо вони виникли не в перший раз, є інші наслідки ураження артерій (перенесений інфаркт міокарда, інсульт), то слід пам’ятати про системному ураженні судин і вживати заходів для запобігання ускладнень.
Відео по темі:

