 Зміст:
Зміст:
- Коли ставиться діагноз
- Патологічні зміни в серці
- Зміни на клітинному рівні
- Можливі причини патології
- Характерні симптоми
- Діагностичні ознаки
- Особливості вибору методу обстеження
- Відмінності від дилатаційної кардіоміопатії
- Лікування
- Ускладнення
- Прогноз
Ішемічна кардіоміопатія — хвороба основних клітин міокарда (міоцитів), викликана їх недостатнім харчуванням. Таке трактування дозволила Міжнародної класифікації хвороб (МКБ – 10) включити захворювання не в групу кардіоміопатій, а віднести до різновидів хронічної ішемічної хвороби серця з кодом I25.5.
Походження терміна (-патія) зазнала безліч змін. Він відображає різне ставлення до патології. До теперішнього часу не існує єдиної думки вчених про походження хвороби, йдуть суперечки та пошук конкретних причин:
- одні вважають ішемічну кардіоміопатію наслідком перенесеного гострого інфаркту міокарда;
- інші відносять її до початкових проявів або стадіями розвитку ішемічної хвороби серця;
- треті розглядають як основну причину серцевої недостатності.
Точніше можна визначитися так: діагноз ішемічної кардіопатії дозволено поставити лікаря-кардіолога, якщо у пацієнта є симптоми захворювання серця, але відсутні виражені ознаки гострої патології та інших кардіоміопатій (рестриктивної, гіпертрофічній і дилатаційної).
Коли ставиться діагноз
Відповідно з європейськими та американськими кардіологічними стандартами, подібний діагноз ставиться до 75% хворих у випадках серцевої недостатності і визначається як ішемічна дилатаційна кардіоміопатія. Це не відповідає МКБ, але відображає причину і наслідки хвороби.
Серед усіх форм ішемічної хвороби серця на частку кардіоміопатії доводиться 5-8 %. А якщо ішемічну форму порівняти з загальними випадками патології, то вона складе до 13% всіх кардіоміопатій.
Захворювання виявляється переважно у чоловіків (90% випадків), найбільш ураженний вік — від 45 до 55 років.
Патологічні зміни в серці
Звуження вінцевих артерій викликає стан гіпоксії «працюють» клітин в організмі — міоцитів. Недолік кисню різко знижує можливість виробництва енергії, оскільки біохімічний процес отримання калорій потребує обов’язкової присутності молекул кисню, ферментів, коферментів, гормонів, вітамінів групи В, глюкози, кетонових тіл, амінокислот, жирних кислот.
Міоцити «вміють» добувати енергію в безкисневій режимі, але її недостатньо для забезпечення необхідного функціонування міокарда. В результаті маса серця наростає.
Одні дослідники доводять потовщення стінки лівого передсердя (більше 1,5 см), значно рідше зміни стосуються правого передсердя. Потовщення не супроводжується порушенням загального обсягу камер. Інші стверджують, що товщина стінок не змінюється (не більше 11 мм). Бувають випадки аналогічних змін в перегородці. На початковому етапі відбувається розширення лівого шлуночка, потім втягується правий. На процес пристосування йде від 3-х до 6-ти місяців.
Патологічні зміни в серці, які викликає ішемічна кардіоміопатія, ділять на 2 варіанти:
Функціональні зміни можна назвати «слабкістю» серцевого м’яза. Виснажуються можливості по перекачуванню крові в судинне русло. Формується серцева недостатність.
Зміни на клітинному рівні
У міокарді відбувається масова загибель міоцитів з-за мелкоочаговых некрозів, фіброзу, заміщення жирової тканиною і запалення. Міофібрили змінюються і розпадаються. Ішемія призводить до самим різним формам пошкодження міоцитів:
- відбувається розчинення (лізис) волокон;
- утворюються контрактури (щільні фіброзні нитки);
- «глыбчатый розпад» — кромсание волокон на окремі шматки описано як найбільш важкий варіант ушкоджень;
- нові пучки міофібрил подовжені, розташовані не вздовж лінії скорочення, тому «працюють» асинхронно і хаотично.
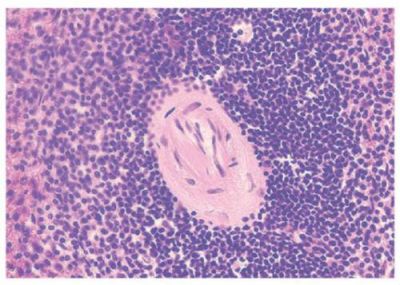
Ділянка з зміненими міофібриллами під мікроскопом
У 1984 році у США виник термін, що характеризує клітини як «дрімаючі», а міокард «гибернированным» (не здатним до скорочення). Функції в живих клітинах знижуються пропорційно ступеню порушення кровообігу у вінцевих судинах. Вчені вважають цей механізм пристосувальним, зменшує потребу міокарда до відповідності з вступникам харчуванням. При цьому ознак інфаркту не виявляється.
Одночасно запропоновано назву «оглушений» міокард. Для цього порушення функції характерно збереження нормального коронарного кровотоку в спокої.
Можливі причини патології
Доведено зв’язок кардіоміопатії з перенесеним гострим інфарктом площею понад 20% від загальної маси серця, повторними інфарктами. Деякі автори вважають захворювання наслідком поліпшення виживаності пацієнтів при гострої коронарної патології і досить гарного лікування.
У цих випадках зміни підтверджуються анамнестичними даними, динамікою ЕКГ. Особливе значення надається безбольової форми інфаркту.
Залишається неясним поява первинної патології без електрокардіографічних порушень, але тяжіє до ішемічним причин за клінічними проявами (напади стенокардії).
Провокуючими факторами вважаються:
- гіпертонія;
- порушення структури ліпопротеїнів крові у бік підвищення низкоплотной фракції;
- нездоровий спосіб життя з вживанням алкоголю, курінням, малорухомістю;
- захворювання щитовидної залози, цукровий діабет;
- уражаюча дія гормонів надниркових залоз, катехоламінів;
- порушення центральної регуляції при стресі, підвищеній нервовій навантаженні;
- спадкова підвищена чутливість і «ранимість» клітин міокарда.
Характерні симптоми
В клінічну картину ішемічної кардіоміопатії обов’язково включаються 3 типові симптомокомплексу:
- у 100% пацієнтів є ознаки застійної серцевої недостатності;
- у 50-70% випадків характерні симптоми стенокардії;
- від 20% до половини пацієнтів страждають від різних тромбоемболічних ускладнень.

Пацієнт пред’являє скарги, характерні для будь-яких захворювань серця
Обов’язковим додаванням є більш або менш виражені ознаки недостатності лівого шлуночка:
- задишка при фізичному і нервовому навантаженні;
- напади задухи по ночах;
- підвищена стомлюваність, слабкість;
- затримка сечі, набряки на стопах і гомілках;
- збільшення ваги.
Хвороба протікає і розвивається повільним темпом. Деякі пацієнти не відчувають будь-яких порушень, не звертаються до лікаря.
Серед інших проявів можна звернути увагу на наступне:
- напади стабільної стенокардії;
- вологий кашель;
- тупі болі в правому підребер’ї;
- тахікардію та різні форми аритмії;
- втрату апетиту.
Симптоми можуть виникати приступообразно і повторюватися не часто. Тому пацієнти не відразу звертаються до лікаря, і необхідне лікування затримується.
Кашель з мокротинням і вологі хрипи в нижніх відділах легень вказують на серцеву недостатність
Діагностичні ознаки
Лікарський огляд дозволяє виявити:
- набряки на стопах і гомілках;
- збільшення печінки;
- різнокаліберні хрипи в легенях при аускультації;
- прискорений і порушений ритм серця;
- розширення лівої межі в пахвову область;
- систолічний шум на верхівці, утворений відносною недостатністю мітрального клапана при розтягнутому лівому шлуночку.
На ЕКГ визначається перевантаження лівого шлуночка, у 80% хворих правильний синусовий ритм. Аритмії різного виду:
- шлуночкові екстрасистоли — рідко;
- миготлива аритмія є у 15-20% пацієнтів;
- порушення атріовентрикулярної провідності — близько 5%;
- блокади ніжок пучка Гіса — до 15%;
- електролітні зміни в міокарді.
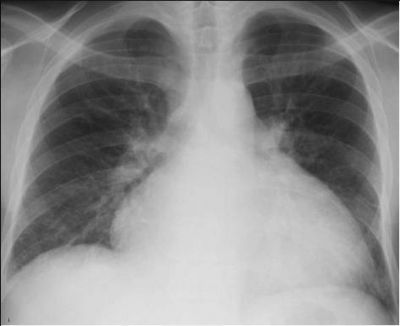
Рентгенологічно підтверджується розширення лівого шлуночка
На оглядовій рентгенограмі грудної клітки для хворих характерні ознаки атеросклерозу аорти:
- ущільнення стінки;
- розширення в діаметрі;
- кальциноз гирла;
- подовження і розворот висхідної частини і дуги.
Ранньою ознакою серцевої недостатності є зменшення фракції викиду лівого шлуночка. Виміряти цей показник дозволяє магнітнорезонансна томографія, ультразвукове та доплерівське дослідження серця. У нормі значення викиду наближається до 55%. У хворих він значно знижений.
Не можна виключити форму кардіоміопатії з нормальним рівнем викиду, вона так і називається — серцева недостатність із збереженою фракцією викиду.
Коронарографія з контрастуванням вінцевих судин часто виявляє множинні тромботичні зміни в гілках артерій. Рідше ці зміни не відповідають тяжкості стану і скарг пацієнта. Подібні розбіжності підтверджують участь запалення судин у виникненні кардіоміопатії.
Особливості вибору методу обстеження
Біопсія міокарда проводиться в рідкісних випадках диференціальної діагностики з пухлиною. Через катетер вводиться спеціальний пристрій, що забирає тканина для аналізу.
Для призначення оптимального лікування важливо виявити резервні можливості міокарда, рівень життєздатності міоцитів у неблагополучних зонах. Це можна встановити за допомогою спеціальних досліджень з ізотопами (талій, фтордезоксиглюкоза), що мають спорідненість до тканин серцевого м’яза. Результат служить прогностичним тестом, різке зниження життєздатних клітин вказує на неблагополучні результати терапії. Метод у визначенні тактики лікування має обмеження і свої показання, він необхідний в наступних ситуаціях:
Можете також почитати: Жирова дистрофія міокарда
Жирова дистрофія міокарда
- при відборі пацієнтів на операцію з трансплантації серця та проведення реваскуляризації (відновлення кровопостачання);
- при доведеною ішемічною хвороби, відсутності великого рубця зі зниженням фракції викиду до 35% і нижче.
Кардіохірурги вважають небезпечним застосування методики у хворих зі стабільною формою стенокардії четвертого функціонального класу і нестабільною формою.
МРТ пацієнтам, що мають підшиті дефібрилятори, кардіостимулятори, що виконується в режимі дослідження судин. При цьому виключається ризик несприятливих ситуацій.
Відмінності від дилатаційної кардіоміопатії
В обов’язковому порядку проводиться диференціальна діагностика з дилатаційної кардіоміопатією.
Загальні ознаки:
- збільшення серця;
- виявлення ділянок порушеною скоротливості міокарда;
- наявність рубцевих змін в м’язі серця;
- наростаюча недостатність.
Для форми ішемічної кардіопатії більш характерні:
- перенесений у минулому інфаркт міокарда;
- наявність типових для стенокардії симптомів;
- зміни на ЕКГ, коронарографії, що підтверджують стеноз вінцевих артерій, кардіосклероз дифузного типу.
Менш частим проявом при ішемічній формі вважаються тромбози та емболії як ускладнення хвороби: виявлено у 40% пацієнтів, а при дилатационном варіанті — у 60%.
Допоміжні ознаки у 35% хворих полягають у анамнестичних даних. «Ішемічний» тип кардіоміопатії підтверджується наявністю факторів ризику.
Лікування
Сучасна кардіологія домоглася можливості зупинити руйнування миокардиальных клітин на ранніх етапах хвороби. В комплекс лікування включені:
- режим з обмеженням фізичних навантажень, стресів, достатнім відпочинком;
- харчування за вимогами антисклеротической дієти;
- використання лікарських препаратів з групи β-адреноблокаторів (Карведилол);
- застосування сечогінних засобів типу Фуросеміду і Спіронолактону;
- серцеві глікозиди при тахікардії;
- при підозрі або наявності в анамнезі тромбоутворення — непрямі антикоагулянти.
Хірургічні способи
Для відновлення васкуляризації міокарда необхідною умовою є збереження достатньої кількості життєздатних клітин. Проводиться операція аортокоронарного шунтування з подальшим продовженням консервативного лікування стенокардії та серцевої недостатності.
При виражених рубцевих змінах проведення реваскуляризації вважається недоцільним і навіть небезпечним для життя пацієнта. Операціями вибору можуть стати:
- видалення аневризми серця;
- установка кардіостимулятора;
- трансплантація серця.
Ускладнення
Патологічні зміни при ішемічної кардіоміопатії можуть призвести до таких наслідків:
- тяжкої серцевої недостатності на ліво – і правошлуночковому типу;
- посилення процесів ішемії;
- гострого інфаркту міокарда;
- аритмій;
- летального результату.
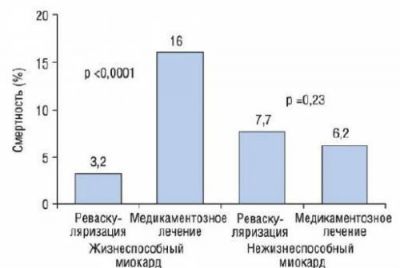
Схема залежності результатів лікування від ступеня життєздатності міоцитів
Прогноз
Ішемічна форма кардіоміопатії відрізняється гіршим прогнозом для життя пацієнта порівняно з іншими. Причини цього:
- тяжкі, небезпечні для життя аритмії;
- можливі смертельні ускладнення;
- тривалі і складні оперативні втручання;
- застосування у терапії різних сильнодіючих медикаментів.
Показник летальних випадків при консервативному лікуванні пацієнтів з встановленою життєздатністю міокарда становить 16%, а з використанням оперативних методів — 3,2%. При нежиттєздатний міокарді ці цифри наближаються до однаковим: від 6,2 до 7,7%.
Пацієнти з симптомами ішемії міокарда обов’язково проходять обстеження для ранньої діагностики кардіоміопатії. Правильна і своєчасна терапія дозволяє зберегти і продовжити життя хворого.
