 Зміст:
Зміст:
- Як виглядає збій кровотворення?
- Причини
- Види миелоцитарного лейкозу
- Клініка гострого мієлоїдного лейкозу
- Клініка хронічного мієлолейкозу
- Як проводиться діагностика?
- Лікування
- Ускладнення від терапії
- Можна прогнозувати результат хвороби?
Мієлоїдний лейкоз (мієлобластний, миелоцитарный, мієлолейкоз) входить в групу онкологічних захворювань крові, оскільки викликаний зміною шляху кровотворення і надмірним розростанням клітин мієлобластного паростка кісткового мозку.
Стрімке розмноження функціонально неповноцінних клітин призводить до порушення переносу кисню, падіння імунітету та інших патологічних зрушень. Ступінь ураження визначається часткою нормальних еритроцитів, тромбоцитів, лейкоцитів.
Хвороба до цього часу вважається невиліковною. Позитивним результатом лікування прийнято називати тривалу ремісію і п’ятирічну виживаність пацієнтів.
Як виглядає збій кровотворення?
В нормальних умовах кістковий мозок є «базою», де виробляються елементи крові. Процес починається з перетворення стовбурових клітин в бластні. У ньому беруть участь всі трубчасті і плоскі кістки скелета. Встановлено цікава властивість: при трансплантації кісткового мозку стовбурові клітини самі «знають», де потрібно влаштуватися. Показано, що близько 85% направляються в кістковий мозок, хоча його масова частка становить лише 6% ваги тіла. А інші розподіляються між легкими, селезінкою і печінкою. Цю реакцію назвали «хоумингом», ймовірно вона пов’язана з передаванням інформації між клітинами по своїх каналах.
В кістковому мозку продукуються попередники всіх клітин крові, але відбувається «дозрівання» тільки еритроцитів, тромбоцитів і деяких видів лейкоцитів. Для остаточного дозрівання лімфоцити переходять в селезінку і вилочкової залози. Загальна диференціація йде по 12-ти напрямках (поки вивченим). Керує нею генний механізм. Встановлено поєднання генів, що сприяють розвитку правильних клонів клітин крові і викликають збій системи поділу на різному рівні з утворенням «недозрілих» примірників.
Крім того, частота поділу бластних клітин пов’язана з концентрацією в крові особливих речовин (поэтинов). Вони специфічні для кожного напряму (еритропоетин, тромбопоэтин). В результаті бластні (наймолодші) клітини замінюються дозріваючими формами. Вони в назві відрізняються приставкою «про», наприклад, проміелоціти.
Збій остаточного дозрівання при мієлоїдному лейкозі наступає на будь-якому рівні. У результаті не тільки накопичуються непотрібні формені елементи крові, але і заносяться в інші органи і там починають прискорено ділитися.
Розростаючись, великі бластні клітини витісняють нормальні еритроцити, тромбоцити і лейкоцити
Причини
Причини патологічної мутації стовбурових клітин до теперішнього часу не встановлені. Вивчено вплив деяких факторів:
- спадковість, зв’язок з хромосомними комбінаціями, що доводиться більш частим виявленням хронічного мієлоїдного лейкозу у осіб з синдромом Дауна;
- залежність від вірусних захворювань;
- терапія цитостатичними препаратами з іншого приводу онкозахворювання;
- наслідок впливу проникаючої радіації при аваріях джерела, військових діях та променевої терапії;
- токсична дія вуглеводнів (бензолу), речовин, що належать до зброї масового знищення.
Виявлено зв’язок гострого промиелоцитарного лейкозу з перенесеним на рак молочної залози у жінок (виникає у 40% пацієнтів). Вражає людей 40-50 років.
Вивчення факторів впливу на кровотворення триває. Знаючи конкретний механізм «поломки», легше підібрати необхідне лікування.
Види миелоцитарного лейкозу
Розбіжності за видами та формами полягають у характері клінічного перебігу та переважній типі накопичених клітин.
За течією розрізняють:
- гостру форму;
- хронічний мієлоїдний лейкоз.
При хронічному перебігу не тільки спостерігається уповільнене розгортання симптомів хвороби, але і в крові визначається особливий зрушення, не характерний для гострої форми. Тому на відміну від соматичних захворювань перехід гострої форми в хронічну неможливий.
Гострий мієлолейкоз, згідно класифікації ВООЗ, підрозділяється на види залежно від виявленого впливу різних ділянок хромосом.
Інша діюча класифікація, затверджена гематологами США, Франції і Великобританії, враховує 9 підвидів за ступенем зрілості лейкоцитів. Виділення має сенс не тільки науковий, але й передбачає однакову оптимальну стандартну терапію. До них відносять по мірі дозрівання клітин:
- лейкоз без дозрівання;
- з дозріванням;
- з мінімальною диференціюванням клітинного складу.
По переважному складу клітинних форм:
- промиелоцитарный лейкоз;
- миеломоноцитарный — накопичення клітин-попередників моноцитів і гранулоцитів;
- миеломоноцитарный у поєднанні з еозинофілією;
- міеломонобластний лейкоз — монобласты становлять більшість клонів;
- мегакаріобластний;
- базофильный;
- група эритроидных лейкозів.
Хронічний миеломоноцитарный лейкоз теж являє собою кілька типів клітин-попередників:
- миелоцитарный лейкоз з філадельфійською хромосомою і без неї;
- ювенільний миеломоноцитарный лейкоз;
- нейтрофільний і еозинофільний види;
- первинний мієлофіброз.
Клініка гострого мієлоїдного лейкозу
Гострою формою мієлоїдного лейкозу хворіють як дорослі (частіше старше 40 років), так і діти. Поширення ракових клітин із заміною на лейкемічні види дуже агресивне, захворювання швидкоплинне. Без лікування людей гине через кілька місяців. Симптоми розвиваються відразу все. У пацієнта з’являються:
Радимо вам прочитати: Гострий мієлобластний лейкоз і його лікування
Гострий мієлобластний лейкоз і його лікування
- кровотечі з носа;
- болі в кістках;
- загальна слабкість;
- виражена пітливість в нічний час;
- задишка без фізичного навантаження;
- схильність до частих інфекційних захворювань;
- втрата апетиту, зниження ваги тіла;
- тривала невисока температура тіла.
При огляді звертає на себе увагу:
- виражена блідість шкіри з дрібними петехиальными крововиливами;
- гематоми (синці, синці) на різних ділянках тіла;
- запалення ясен, стоматит;
- збільшення селезінки незначно, пальпація безболісна.
У кожного десятого пацієнта виявляються шкірні хлоромы (ущільнення з розрослися лейкемічних клітин).
Часто початок пов’язують з вірусною інфекцією (грип, ГРВІ). Дуже рідко хвороба протікає безсимптомно і виявляється з аналізу крові.
Клініка хронічного мієлолейкозу
На хронічну форму мієлолейкозу припадає 15% всіх випадків лейкозів. Вона зустрічається в будь-якому віці, частіше у літніх чоловіків. Виявлення філадельфійської хромосоми дозволило налагодити діагностику хвороби, зв’язати з більш важким прогнозом.
Протягом проходить 3 стадії і триває роками.
В хронічну стадію (3-4 роки) симптоматика може бути відсутнім. Її виявляють збільшення печінки і селезінки, наявності в аналізі периферичної крові промієлоцитів і бластних форм.
Проміжна стадія (акселерації) триває кілька місяців, характеризується:
- появою слабкості;
- підвищеною температурою тіла.
Ці симптоми проявляються на тлі наростання збільшення печінки і селезінки. Своєчасним лікуванням може бути затримана у часі.
Період бласттрансформації або бластного кризу (термінальний) дуже швидкоплинний, закінчується летально, незважаючи на лікування. В крові, кістковому мозку обсяг клонів досягає 25%. Дія цитостатиків у 10% випадків призводять до миелофиброзу (заміщення кісткового мозку клітинами-фібробластами).
Переливання крові в хронічну стадію допомагає заповнити запас нормальних клітин
Один з підвидів хронічних форм — ювенільний миеломоноцитарный лейкоз зустрічається у дітей 2-х – 4-х річного віку. Пов’язаний з хромосомними аномаліями.
Симптоми не мають відмінностей від гострої форми, але проявляються поступово:
- дитина млявий, апатичний;
- часто схильний до інфекційних захворювань;
- відмовляється від їжі;
- погано набирає вагу;
- відстає у розвитку;
- страждає частими носовими кровотечами.
Для типових симптомів хронічного мієлолейкозу характерні:
- болі в лівому підребер’ї в зв’язку з збільшенням селезінки, иррадиирующие в спину;
- болючість при пальпації печінки і селезінки;
- при підвищенні в базофілів периферичної крові до 30% у хворого з’являється свербіж шкіри, відчуття жару (викликані ростом концентрації гістаміну);
- болі в суглобах і значне підвищення температури вказують на наближення термінальній стадії.
При цьому велика вірогідність інфаркту селезінки, збільшуються лімфовузли, у зв’язку з поразкою центрів головного мозку проявляються парези і паралічі.
Як проводиться діагностика?
Щоб поставити правильний діагноз, необхідно правильно оцінити:
- розгорнутий аналіз крові (досвідчений лікар-лаборант вміє відрізняти клітини-попередники від нормальних, підрахунок лейкоцитарної формули виявить зростання бластів і недозрілих клонів);
- зменшення чисельності еритроцитів і тромбоцитів вказує на їх придушення бластними клітинами;
- біохімічні тести на білок, білірубін, ферменти підтверджують думку про порушення роботи печінки і селезінки;
- дослідження кісткового мозку стегнової кістки дозволяє не тільки з’ясувати напрямок переродження кровотворення, але і провести генетичний аналіз на філадельфійську хромосому.
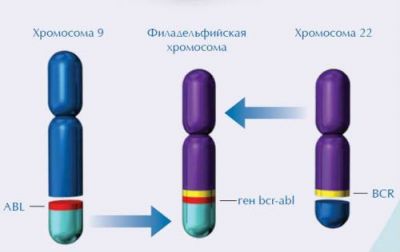
З метою дослідження хромосомних аномалій застосовують спосіб полімеразної ланцюгової реакції, філадельфійська хромосома є специфічним маркером мієлоїдного лейкозу
Додатково можуть знадобитися:
- УЗД печінки та селезінки;
- магнітно-резонансна або комп’ютерна томографія для виключення тромбозу венозної системи внутрішніх органів.
Лікування
Тактика лікування залежить від стадії захворювання, в якій виявлений пацієнт. При безсимптомному перебігу і невеликих змінах призначається збалансоване харчування, вітаміни. Однак найбільш ефективним вважається застосування медикаментів цитостатичного напрямки впливу.
Серед мієлоїдних форм лейкозу максимальна чутливість до застосування транс-ретиноєвої кислоти (змінений вітамін А і триоксид миш’яку) спостерігається при гострому промиелоцитарном мієлолейкозі. Цьому препарату вдається вплинути на генний фактор і змінити патологічну трансформацію клітин. При цьому, на відміну від цитостатиків, злоякісні клітини не вбиваються. Подібний вид терапії називається індукованою.
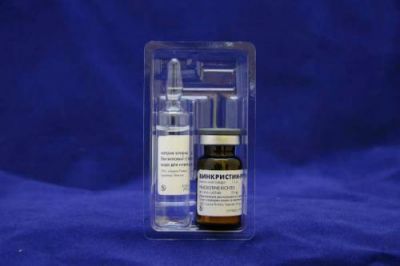
Вінкристин — представник цитостатиків, призначається строго за показаннями
Із цитостатичних препаратів застосовують:
- Міелосан,
- Міелобромол,
- Алопуринол,
- Гидроксимочевина.
У термінальну стадію призначають:
- Цітозар,
- Рубоміцін,
- Вінкристин.
У гематології розроблені стандартні протоколи (схеми) лікування. Вони змінюються залежно від індивідуальної реакції пацієнта. Після досягнення ремісії потрібна підтримуюча терапія малими дозами препаратів. Категорично забороняється самостійно змінювати дозування і відмовлятися від завершення повного циклу лікування.
Курс променевої терапії використовується при збільшенні селезінки.
Порушення згортання доводиться компенсувати переливання свіжозамороженої еритроцитарної маси.
Трансплантація кісткового мозку від підібраного донора може призвести до тривалої ремісії.
Ускладнення від терапії
Застосування сильнодіючих цитостатиків загрожує розвитком ускладнень або побічних ефектів:
- у пацієнтів виникають прояви інтоксикації від дії препаратів (нудота, блювання);
- випадає волосся після променевої терапії;
- можливі зміни в шлунку і кишечнику від запалення до виразки слизової.
В процесі лікування можуть виникнути 2 стани, загрозливі для життя хворого.
ДВЗ-синдром
Пов’язаний з масивною загибеллю лейкозних клітин і надходженням в кровотік прокоагулянтов. Настає тромбування дрібних капілярів. Для зняття необхідне введення Гепарину, глюкокортикоїдів.
Люди, що оточують пацієнтів з лейкозом, повинні дотримувати строгу санітарну гігієну, оскільки хворі не мають захисту від інфекції
Ретиноидный синдром
Характеризується такими проявами:
- сильна лихоманка;
- випіт в плевральну або перикардіальну порожнини;
- виражена задишка;
- падіння артеріального тиску.
Летальність при прояві цих синдромів досягає 20%.
Можна прогнозувати результат хвороби?
Прогноз залежить від стадії захворювання, форми, реакції пацієнта на лікування. При гострих миелолейкозах вдається домогтися п’ятирічної виживаності для 15-70% пролікованих пацієнтів. Ремісія настає у 30-78% хворих.
При хронічній формі найбільш сприятливі результати досягаються, якщо призначити лікування в початковій стадії (майже 85%). При виявленні у стадії прогресування протягом найближчих двох років гине 10% пацієнтів, з третього року — по 15%.
Розроблено моделі прогнозування летального результату залежно від всієї сукупності несприятливих факторів. У них враховуються:
- вік;
- розміри селезінки;
- частка бластних клітин в крові;
- кількість тромбоцитів і базофілів.
Більшою надією на одужання відрізняються хронічні форми захворювання, ніж гострі. Тому так важливо починати термінове лікування, не затягувати діагностику, не піддавати сумніву рекомендації лікарів.
Наукові дослідження з кожним роком приносять нові досягнення в питаннях терапії. Необхідно налаштовувати пацієнта на досягнення ремісії і подальше спостереження.
