 Зміст:
Зміст:
- Куди віднести парасистолию в класифікації аритмій?
- Механізм утворення
- Різновиди парасистолий
- Чому виникають центри парасистолії?
- Як клінічно проявляються додаткові скорочення?
- Первинна діагностика
- Методи виключення захворювань серця
- Лікування
- Наслідки парасистолії
В практиці лікаря термін «парасістолія» практично не застосовується. В перекладі з латині означає — самостійне скорочення серця, не залежне від головного водія ритму.
Справа в тому, що будь-які позачергові джерела потребують уточнення. Аритмії мають своє походження і механізм розвитку. Слово «парасістолія» ще зустрічається в популярній літературі як збірне назва порушень ритму, пов’язаних з додатковими эктопическими (гетеротопными) осередками.
Куди віднести парасистолию в класифікації аритмій?
Класифікації аритмій засновані на різних ознаках, кожна має свої недоліки:
- за анатомічною розташуванню ектопічного вогнища – не враховується механізм розвитку порушень;
- за механізмом порушення автоматизму, провідності або збудливості — у більшості випадків має місце порушення відразу всіх функцій;
- по частоті ритму — з діагностики нормо-, тахі – брадиаритмії починається алгоритм визначення виду, але він потребує подальшого уточнення по електрокардіографічних (ЕКГ) досліджень;
- в залежності від механізму виникнення імпульсу (в нормальному і эктопическом вогнищі) – окреме виділення порушень провідності і поєднаних розладів.
До останнього варіанту парасістолія ближче всього. Уточнимо, що ми розуміємо термін як додаткові скорочення серцевого м’яза у відповідь на імпульси, що надходять з «парацентра», розташованого в будь-якому відділі серця.
Механізм утворення
Автоматичне вироблення імпульсів є фізіологічною функцією клітин міокарда. Цим вони відрізняються від звичайної м’язової тканини. Зазвичай імпульси виникають у синусовом сайті. Звідси вони поширюються на всі відділи серця і викликають правильний ритм.
Парасистолический центр може виникнути в іншому місці і сприяти передчасних скорочень, экстрасистолам або більш складного порушення — миготливої аритмії.
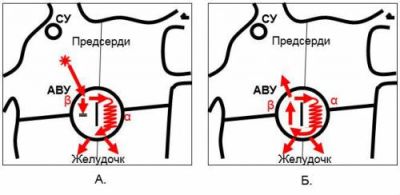
Головні причини таких змін слід шукати в придушенні основного синусового вузла, його пошкодженні (А — норма, Б — скорочення з нижнього вузла)
Має значення підвищений тонус блукаючого нерва. Цей механізм переважає у здорових людей, спортсменів.
Важливо, що в прогностическом плані додаткові скорочення не сприяють, а заважають нормальній роботі міокарда, оскільки вони не дають можливості повністю розслабитися в фазу діастоли. Парасистолические скорочення передчасні, не створюють необхідний об’єм крові для живлення організму.
Існує можливість внутрішньої блокади поширення ектопічних хвиль. Але при слабкому синусовом сайті активним виявляється парасистолический вогнище. Зазвичай «перемагає» той імпульс, у якого найбільша частота.
Різновиди парасистолий
В залежності від розташування джерела другого ритму розрізняють наступні види:
Можете також прочитати: ЕКГ-ознаки екстрасистолії
ЕКГ-ознаки екстрасистолії
- шлуночкова парасістолія;
- передсердна;
- з атріовентрикулярного вузла;
- политопная (з різних місць).
Крім того, по відношенню до нормального скорочення екстрасистолія може бути:
- ранній і пізній;
- одиничною, групової та аллоритмией (постійне ритмічне чергування).
По частоті ектопічного ритму:
- поодинокі (до 10 за хвилину);
- середні (10-30);
- часті (більше 30).
Розрізняють минущу і постійну форми. Уточнити вид парасистолії можна за картиною ЕКГ.
Серйозним виглядом парасистолії є миготлива аритмія у вигляді тріпотіння або мерехтіння передсердь. При цій патології вогнищ збудження або багато, або процес утворить порочне коло.
Чому виникають центри парасистолії?
Розрізняють серцеві і внесердечные причини. У ряді випадків зв’язок з якою-небудь причиною встановити неможливо, тоді екстрасистолія називається ідіопатичною.
До серцевих відносяться:
- ішемія або некроз в зоні синусового вузла, інших місцях при ішемічній хворобі серця, що змушує різні ділянки активізуватися і «виживати» своїми силами;
- запалення вогнищевого або дифузного характеру при гострому і хронічному міокардиті (ревмокардит, гострі інфекційні захворювання, сепсис);
- метаболічні зміни при дистрофії;
- заміна міоцитів на сполучнотканинні клітини з порушенням їх функцій (кардіоміопатії, кардіосклероз);
- втрата здатності відновлювати необхідний рівень енергії (недостатність кровообігу);
- гіпертрофія тканини міокарда (гіпертонія, декомпенсація при серцевій недостатності, кардиомиопатиях);
- порушення роботи клапанів (вроджені вади розвитку, набуті зміни стулок при запальних процесах, травмах).
До внесердечным причин відносяться супутні захворювання, що призводять вдруге до порушення функції міокарда. Найчастіше цими змінами «керують» ендокринні органи при:
- захворюваннях щитовидної залози (гіпотиреоз або гіпертиреоз, пов’язані з недостатнім або надлишковим синтезом гормонів щитовидної залози);
- хвороби надниркових залоз;
- цукровому діабеті.
Активація парасистолических вогнищ виявляється на ЕКГ при:
- вегетосудинної дистонії, неврозах;
- анемії (недокрів’ї) різного походження;
- передозування лікарських препаратів серцевих глікозидів);
- порушення необхідного балансу в електролітному складі крові між калієм, натрієм, магнієм і кальцієм, вони необхідні для реалізації нормального процесу збудження і скорочення клітин міокарда.
Як клінічно проявляються додаткові скорочення?
Клінічні ознаки парасистолії відчуваються людиною як:
- сильні «або поштовхи удари в грудну клітину;
- «зупинка» серця, «завмирання»;
- напади раптового серцебиття.
До загальних проявів відносяться: запаморочення, слабкість, непритомність, кашлевые руху.
Екстрасистоли можуть не давати ніяких симптомів і виявляються випадково при обстеженні.
Первинна діагностика
Пацієнт повинен пройти обов’язково загальний прийом у терапевта. Лікар постарається з’ясувати зв’язок парасистолії з іншими захворюваннями, виявить прихований перебіг. Необхідно розповісти про свої відчуття і залежності їх від конкретної причини.
Якщо пацієнт приймає лікарські препарати, потрібно переглянути їх доцільність, можливість впливу на ритм серця.
Завжди враховується сімейний анамнез — схильність до родичів аналогічним захворюванням.
Аускультація пацієнта дозволяє виявити аритмію, прорахувати кількість серцевих скорочень. Гіпертензія на прийомі вказує на роль підвищеного тиску в напрузі міокарда.
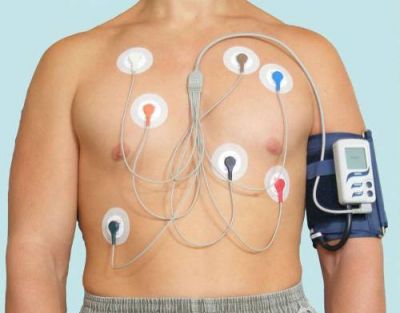
Метод холтерівського моніторування розширив у часі пошук непостійних аритмій та інших порушень
Загальні аналізи крові і біохімічні тести проводяться для більш точного розпізнавання механізму порушень:
- Знижений гемоглобін і еритроцити — вказують на анемію.
- Змінений баланс холестерину, тригліцеридів і ліпопротеїнів дозволяють припустити розвиток атеросклерозу в судинах серця.
- Рівень глюкози в крові — первинна діагностика цукрового діабету.
- Визначення електролітного складу показує недоліки харчування.
Іноді пацієнту призначаються більш глибокі дослідження гормонального фону, рекомендується консультація ендокринолога.
Методи виключення захворювань серця
Для виявлення серцевих причин необхідно повне обстеження, що включає диференціальну діагностику вад, фізіологічних відхилень, наслідків атеросклерозу судин.
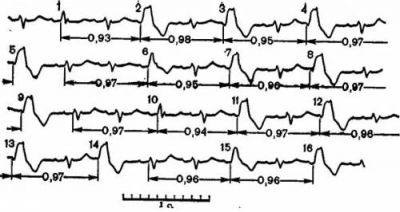
Запис ЕКГ реєструє різне відстань між шлуночковими комплексами, порушення їх форми, напрямки зубців
Лікування
Після виявлення захворювання, що стало причиною парасистолії, слід уважно ставитися до рекомендацій кардіолога за режиму та лікування. У кожному конкретному випадку призначаються різні ліки, тому не варто переймати досвід сусідів або знайомих.
В режимі дня обов’язково необхідно виділити достатньо часу для відпочинку, розслаблення, фізичних вправ, сну.
Лікування не принесе успіху при зловживанні алкогольними напоями (в тому числі пивом), курінні. Від цих звичок доведеться позбавлятися.
У харчуванні спеціальної дієти не існує, але дієтологи рекомендують виключити з їжі сильні подразники:
- смажені і копчені м’ясні страви;
- молочні вироби підвищеної жирності;
- вершкове олія та тваринні жири;
- міцний чай і каву;
- гострі приправи і соуси.
Не слід переїдати, краще харчуватися часто, але малими порціями. Перевага віддається вареним і парових страв з риби, м’яса птиці, свіжим овочам, фруктам.
Не рекомендуються дуже гарячі або холодні страви.
Для медикаментозного лікування використовують:
Процедура абляції проводиться під контролем рентгену або УЗД-сканування
До хірургічних методик вдаються при безуспішної терапії ліками або неможливості їх використання (вагітність). Найменш небезпечний спосіб — радіочастотна абляція вогнища збудження. До серця через великі судини підводиться катетер з радіочастотним випромінювачем на кінці. Кінець катетера встановлюють в зоні ймовірних гетеротопных вогнищ і виробляють їх прицільне знищення. У місці дії утворюється рубчик.
Наслідки парасистолії
Найнебезпечнішими наслідками неконтрольованої парасистолії можуть бути:
- фібриляція шлуночків, що призводить до летального результату;
- формування хронічної серцевої недостатності з поступовим падінням здатності м’яза серця до скорочення і проштовхуванню крові.
Вивченням гетеротопных вогнищ (парасистолических) в серце займаються клініцисти і вчені. Загальновизнано вплив зміненої нейрогормональної регуляції на серце. Особливо важливий цей процес у період росту дитини, в підлітковому віці, під час клімаксу. Людині слід найбільшу увагу приділяти здоров’ю в ці чутливі періоди життя.
