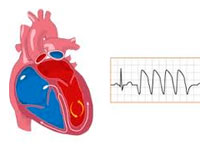
Пароксизмальна шлуночкова тахікардія – це аритмія, при якій збільшується серцева активність і досягає 140-220 ударів в хвилину. Ектопічні імпульси змінюють нормальний синусовий ритм. Вони можуть раптово початися і також раптово закінчуватися. Тривалість нападів (пароксизм) також різна.
У моменти пароксизмальної шлуночкової тахікардії серце починає працювати в неэкономном режимі, знижується ефективність кровообігу, що призводить до його недостатності.
Класифікація
Причини захворювання
До виникнення шлуночкової тахікардії наводять різні причини і наявність наступних захворювань:
- ЇМ
- Міокардитів
- Вад серця
- Кардіоміопатії
- Гіпокаліємії
- Гіперкальціємії
- Наявності катетера в порожнині шлуночків
- Придбаного ЖПТ
- ІХС
- Отруєння серцевими глікозидами
- Стресу
- Постінфарктного кардіосклерозу
- Аневризми лівого шлуночка
- Алкогольної кардіоміопатії
- Синдрому передчасного збудження шлуночків
- Синдрому подовженого інтервалу Q-T
- Вродженої ЖПТ
- Вад серця
- Пролапсов мітрального клапана
- Аритмогенною дисплазії шлуночків.
Симптоматика захворювання
Тривалість– від 10 секунд до 48 годин; ЧСС шлуночкової форми – 140-220 імпульсів у хвилину – це основні ознаки пароксизму шлуночкової тахікардії.
Основні симптоми хвороби:
- Раптовий початок нападу
- Пульсація шийних судин
- Наявність серцевої недостатності
- Збільшення набряків
- Зниження артеріального тиску
- Прояв певної картини захворювання на ЕКГ.
Чим знімається пароксизм
Застосування екстреної електричної кардиоверсии. При гемодинамічних порушеннях призводять екстрену електричну кардіоверсію з використанням розряду в 100Дж. При неефективності даного розряду, його підвищують до 200 Дж., в крайньому випадку, при відсутності серцебиття і тиску, застосовують 360 Дж.
Проведення непрямого масажу серця. Проводиться при неможливості використання дефібрилятора.
Адреналін. При рецидиві нападу дефібриляція повторюється з одночасним внутрішньовенним струминним або внутрішньосерцевої введенням адреналіну з фізрозчином.
Введення антиаритмічних препаратів: лідокаїну, орнида (бретилія тозилата) або аміодарону.
“Вагусные проби”. Нелікарський спосіб купірування нападу. Застосовується при відсутності виражених клінічних проявів пароксизму шлуночкової тахікардії.
Методика лікування тахікардії
Вибір методу лікування знаходиться в прямій залежності від того, є чи немає у пацієнта серцева недостатність.
Підтримуюча антиаритмічна терапія. Лікування з допомогою аміодарону або соталолу.
Також можете почитати:

Який вид аритмії самий небезпечний
Медикаментозна терапія використовується при нормальному АТ. Призначається застосування:
- Ледокаина
- Аміодарону
- Фенітоїну
- Етацизину
- Новокаїнаміду
- Магнію сульфату
- B-адреноблокаторів
- Бретилія тозилата
- Дизопіраміду.
Використання радіочастотної аблации.
Застосування аневризмэктомии.
Операція по пересадці серця.
Установка кардіовертера-дефібрилятора. Є одним з найбільш ефективних методів. Показання до імплантації кардіовертера-дефібрилятора:
- Виникнення клінічної смерті
- Наявність стійких спонтанних параксизм
- Неефективність і неможливість застосування антиаритмічних препаратів при сикнопе з неясним генезом
- Неефективність купірування нападів з допомогою новокаиномида при нестійкій формі ЖТ, постінфарктному кардіосклерозі і порушення функцій лівого шлуночка
- При первинної профілактики у хворих інфарктом міокарда (викид лівого шлуночка 30-40 % функції)
- При первинної профілактики у хворих, у яких діагностовано ідіопатична застійна кардіоміопатія
- При вторинній профілактиці перед пересадкою серця
- При вторинної профілактики у хворих, у яких діагностовано дилатаційна кардіоміопатія при функції викиду лівого шлуночка (менше 30%) і стійка шлуночкова тахікардія або фібриляція шлуночків.
Пароксизм шлуночкової тахікардії є вельми небезпечною хворобою, яка може призвести до зупинки серця і смерті. Тому її лікування не терпить зволікань. Своєчасна діагностика та оперативна допомога може врятувати життя пацієнтові і дати надію на одужання.
