 Зміст:
Зміст:
- Дилатаційна форма
- Гіпертрофічна форма
- Рестриктивна форма
- Вторинні кардіоміопатії
- Алгоритм діагностики
- Діагностика
- Діагностичні відмінності кардіопатій
Кардіоміопатія — термін, який говорить лікареві про неясному характер захворювання серця. З кожним роком вивчають і знаходять все нові причини, але вони настільки різноманітні, що не зменшують труднощів у лікуванні. Симптомами кардіопатії можна вважати будь-які скарги пацієнта, що відносяться до серця. Діагноз ставиться не на підставі скарг, а на результатах докладного обстеження.
Ознаки кардіоміопатії підтверджуються тільки шляхом зняття підозр на інші хвороби. Введені поняття:
- первинна кардіоміопатія,
- вторинна.
При первинній головною дійовою особою все-таки є серце, при вторинній — інші захворювання. Диференціальна діагностика — це тривалий процес виявлення відмінностей між патологічними станами. Крім порівняння симптомів, даних аналізів, інструментальних і апаратних досліджень існує навіть методика пробного лікування, коли діагноз залежить від реакції на лікарські препарати.
Клінічні прояви кардіоміопатії дозволили об’єднати симптоматику у різні види. Перебіг і прогноз можна передбачити з працею лише за сучасними статистичними даними.
Дилатаційна форма
Дилатаційна кардіоміопатія отримала назву від провідного механізму патології — різкого розширення камер серця. Виявляється при скаргах пацієнта на наростаючі симптоми серцевої недостатності: задишку в спокої, набряки на ногах, підвищену стомлюваність. Хворий блідий, губи і пальці синюшны, набряки наростають до вечора.
У таких пацієнтів часто одночасно знаходять різко знижений імунітет. При уважному розпиті однакові симптоми знаходять у родичів.
Жінкам з подібними змінами не рекомендується народжувати. Вагітність обтяжує перебіг хвороби. Статистика відзначає летальний результат протягом п’яти років у семи з десяти хворих, незважаючи на лікувальні заходи.
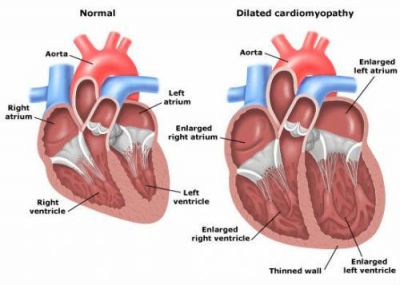
Праворуч показано дилатированное серце великих розмірів з тонкою м’язової стінкою
Гіпертрофічна форма
Для гіпертрофічної кардіоміопатії не характерно розширення порожнин серця, але стінка лівого шлуночка значно потовщена. Еластичність м’язової тканини втрачена, тому наростає внутрішньосерцевої тиск.
У пацієнтів виникають сильні загрудинні болі, серцебиття, задишка. Ці ознаки пов’язані з фізичним навантаженням, можливі непритомність. Більш характерна для молодих чоловіків. Виявляється у спортсменів. Зміни можуть бути вродженими.
Прогноз при цій формі найбільш сприятливий за умови постійного лікування, спостереження за ритмом. У літньому віці приєднується миготлива аритмія, наростає серцева недостатність. Жінкам не протипоказана вагітність і пологи.
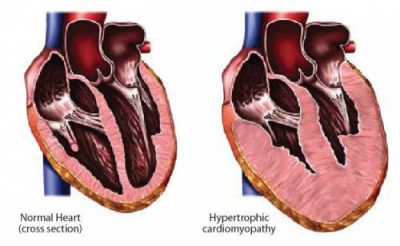
Праворуч на схемі різко збільшена товщина шлуночків
Рестриктивна форма
Рестриктивна кардіоміопатія відрізняється втратою м’язом серця здатності скорочуватися. Порушується еластичність, падає можливість розтягуватися і виштовхувати кров. М’язи не потовщені, розтягування немає. Найбільше через підвищення навантаження страждають ліві відділи серця.
Симптоми починають проявлятися з розвитком серцевої недостатності, коли у пацієнта вже є задишка, набряки на ногах. Захворювання прогресує і не реагує на лікування. Навіть після трансплантації серця виникають рецидиви. Летальний результат наступає для більшості пацієнтів у перші 5 років.
Вторинні кардіоміопатії
Для вторинних кардіоміопатій однакові типові прояви серцевої патології при різних захворюваннях, тому що в основі цих хвороб лежать фактори, що вражають міоцити (клітини міокарда). Позитивним моментом є вивчені причини та стадії хвороби.
Алкогольна кардіоміопатія виникає в осіб із хронічним алкоголізмом (чоловіки середнього віку і старше), спостерігається картина ожиріння міокарда, заміна робочих клітин на жирову тканину.
Недолік або надлишок калію в крові порушують скорочувальні властивості м’язової тканини. Це можливо при зневодненні на тлі тривалої блювоти, проносів, при захворюваннях нирок, цукровому діабеті.
Метаболічна кардіоміопатія виникає при зниженні функції щитовидної залози (гіпотиреозі). Виявлено підвищений вміст у крові хворих гістаміну, норадреналіну, брадикініну — гормонів, що впливають на роботу серця.
Токсичні пошкодження міокарда при хронічному отруєнні кобальтом, літієм, миш’яком і під впливом побічної дії деяких ліків викликають множинні дрібні вогнища некрозу в міокарді. Навколо формується запальна тканина.
У всіх випадках серцева м’яз не може впоратися з навантаженням, що проявляється задишкою, серцебиттям, набряками. Симптоми стають провідними, затушовують прояви основних захворювань.
Алгоритм діагностики кардіопатії
При наявності загальних симптомів лікар повинен виключити у пацієнта:
- аномалії розвитку та пороки серця і великих судин;
- гіпертонію в стадії серцевої недостатності;
- запальне ураження (міокардит, ендокардит, перикардит);
- наслідки хронічних захворювань.
Процес остаточного встановлення діагнозу триває довго. Пацієнт у цей час отримує симптоматичне лікування для підтримки кровообігу.
Діагностика
Радимо почитати статтю:
Які ускладнення миготливої аритмії?
Діагностика кардіоміопатії починається з бесіди з лікарем, огляду. Збираються дані про хвороби серця в сім’ї, причини ранньої смертності родичів, схильності до алкоголізму.
Звертається увага на відповідність ваги росту і віку пацієнта, набряки на ногах, стан шкірних покривів, колір губ і пальців. Лікар пальпує щитовидну залозу, вимірює артеріальний тиск. Прослуховування серця дозволяє запідозрити порок серця, почути шуми, утворені клапанами і патологічними розмірами отворів між камерами серця.
Загальні аналізи крові та сечі, біохімічні тести дозволяють виключити запальну реакцію. Вивчення електролітного складу вказує на гіпер – або гіпокаліємію. Обов’язково перевіряється функціонування нирок за залишковим азоту, креатиніну.
Щорічне флюорографічне обстеження документально підтверджує збільшені розміри серця, застійні явища в легеневої тканини. Рентгенівські знімки дозволяють більш детально розглянути патологію, виявити і виключити вади серця.
Стан судин на очному дні аналізується для можливого прояви гіпертензії.
За допомогою ЕКГ-дослідження діагностується порушення ритму, перевантаження будь-яких відділів серця, наявність некрозів, стадії відновлення після інфаркту міокарда.
Проведення УЗД серця
УЗД серця візуально показує товщину стінок, відхилення розмірів від норми, оцінює швидкість кровотоку і ступінь серцевої недостатності.
Магнітно-резонансна томографія проводиться в складних випадках для уточнення симптоматики.
Методом катетеризації камер вимірюється внутрішньосерцевої тиск, вводять контраст для окреслення внутрішніх контурів порожнин, береться біопсія м’язової тканини.
Діагностичні відмінності кардіопатій
Відмінні ознаки різних видів кардіоміопатії:
- при дилатаційної — дані ЕКГ в межах норми, на рентгенограмі і УЗД визначаються рівномірно збільшені розміри серця, усіх його камер;
- при гіпертрофічній — помічаються зміни на ЕКГ (гіпертрофія лівого шлуночка), на рентгенограмах серця патології не виявляється, оскільки метод не дозволяє «зазирнути всередину серця» та загальні розміри камер не збільшені, уточнює діагноз УЗД — добре проглядається потовщення стінки при нормальних контурах;
- при рестриктивної — на ЕКГ немає специфічних ознак, на рентгенограмі відзначають збільшення передсердь, на УЗД видно вся основна патологія.
Кардіоміопатії — одна з найскладніших патологій, з якою доводиться мати справу лікареві. Діагностика в ранній стадії може істотно вплинути на тривалість життя хворого.
