 Зміст:
Зміст:
- Чи є зв’язок осередкової і системної форм захворювання?
- Особливості розвитку захворювання
- Класифікація клінічних форм
- Клінічні прояви різних вогнищевих форм
- Диференціальна діагностика
- Лікування
- Народні способи
- Чи небезпечна вогнищева склеродермія?
Вогнищева склеродермія — захворювання з місцевими змінами в сполучній тканині шкірного покриву. Вона не поширюється на внутрішні органи і цим відрізняється від дифузної форми. Діагностикою та лікуванням займаються дерматологи.
Захворювання відносять до прояву аутоімунних реакцій організму, хоча конкретні причини не виявлено. Достовірної інформації щодо поширення цієї форми серед населення немає. Лікарі вважають, що вогнищева склеродермія в останні роки протікає агресивніше і пов’язують це з порушенням пацієнтами режиму, курсу терапії і принципів диспансеризації.
Практикам відомий факт, що жінки в будь-якому віці хворіють частіше за чоловіків. Так, дівчаток з локальними симптомами серед хворих в 3 рази більше, ніж хлопчиків. Захворювання виявляється навіть у новонароджених. Саме діти схильні до більш поширеним змін.
У МКБ-10 патологія відноситься до класу «Хвороб шкіри». Використовуються синоніми назви «обмежена склеродермія» і «локалізована». Кодується L94.0, L94.1 (лінійна склеродермія) і L94.8 (інші уточнені форми локальних змін сполучної тканини).
Чи є зв’язок осередкової і системної форм захворювання?
Загальної думки з проблеми виявлення зв’язку локальної та системної форм немає. Одні вчені наполягають на ідентичності патологічного механізму, підтверджують її наявністю характерних змін в органах на рівні метаболічних зрушень, а також випадками переходу локальної форми в системне ураження.
Інші — вважають їх двома різними захворюваннями, що мають відмінності в клінічному перебігу, симптоматики та наслідки.
Вірно те, що не завжди можна чітко відмежувати вогнищевий і системний процес. Зміни шкіри мають 61% пацієнтів з генералізованою формою. Доведено вплив чотирьох факторів на перехід від вогнищевого ураження до системного:
- початок захворювання до 20-річного віку або після 50;
- лінійна і множинна бляшкової форми ураження;
- розташування вогнищ на обличчі або в області шкіри суглобів рук і ніг;
- виявлення в аналізі крові виражених змін клітинного імунітету, складу імуноглобулінів і антилимфоцитарных антитіл.
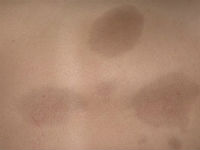
У віковій групі від 40 до 55 років 75% хворих – це жінки
Особливості розвитку захворювання
Виникнення осередкової склеродермії пояснюють головними теоріями судинних та імунних порушеннях. Одночасно надається значення змін вегетативної частини нервової системи, ендокринних розладів.
Детальніше про склеродермії можна дізнатися з цієї статті.
Сучасні вчені припускають, що надмірне накопичення колагену створює причину для генетичних відхилень. Виявилося, що у жінок клітинний імунітет менш активний, ніж гуморальний порівняно з чоловіками. Тому він швидше реагує на антигенну атаку виробленням аутоантитіл. Виявлено зв’язок початку захворювання з періодами вагітності і клімаксу.
Не на користь спадкової теорії говорить факт, що тільки 6% близнюків одночасно хворіють склеродермією.
Для локальної склеродермії важливо вміст у крові магнію і кальцію: зниження рівня магнію порушує проникність клітинних мембран і сприяє накопиченню кальцію, який, у свою чергу, має здатність до активації фібробластів.
Класифікація клінічних форм
Загальноприйнятої класифікації осередкової склеродермії немає. Дерматологи користуються класифікацією С. В. Довжанського, вона вважається найбільш повною. У ній систематизовано локальні форми та їх ймовірні прояви.
Бляшкової або дискоїдний форма існує у варіантах:
- индуративно-атрофічному;
- поверхневому («бузковому»);
- бульозної;
- глибокому узловатом;
- генералізованому.
Лінійна форма представлена картиною:
- «удару шаблею»;
- полосо – або стрічкоподібної;
- зостериформной (вогнища поширюються над міжреберними нервами та іншими стовбурами).
Хвороба, що проявляється білими плямами.
Ідіопатична атрофодермия (Пазіні-Пьерини).
Клінічні прояви різних вогнищевих форм
Симптоми формуються ступенем надмірної фіброзу, порушенням мікроциркуляції в осередках.
Бляшкової форма зустрічається найбільш часто, вогнища виглядають невеликими округлими, у своєму розвитку проходять стадії:
- пляму,
- бляшка,
- атрофія.
Плями мають бузково-рожеве забарвлення, проявляються одиничними або групами. Поступово ущільнюється центр, блідне, і перетворюється в жовтувату бляшку з блискучою поверхнею. На її поверхні зникають волосся, сальні і потові залози.
Навколо деякий час залишається бузковий віночок, по якому судять про активність судинних змін. Тривалість стадії невизначена. Атрофія може настати через кілька років.
Лінійна (полосовидная) форма — більш рідкісна. Обрис вогнищ нагадують смуги. Розташовуються частіше на кінцівках і лобі. На обличчі мають вигляд «шабельного удару».
Хвороба білих плям має синоніми: каплевидна склеродермія, лихен склероатрофический, білий лишай. Часто спостерігається в поєднанні з бляшкової формою. Висловлюються припущення, що це атрофічний варіант плоского лишаю. Виглядає як дрібні білясті висипання, можуть групуватися у великі плями. Розташовуються на тулубі, шиї. У жінок і дівчаток — на зовнішніх статевих органах. Зустрічається у вигляді:
- поширеного склероатрофического лихена,
- бульозної форми — дрібні бульбашки з серозною рідиною, розкриваючись утворюють ерозії і виразки, підсихають в кірки;
- телеангіоектазій — на білястих ділянках з’являються судинні темні вузлики.
Поява виразок і мокнутия говорить за активний процес, ускладнює лікування.
Склероатрофический лихен — на вульві вважається рідкісним проявом осередкової склеродермії. Більшість хворих дітей (до 70%) мають вік 10-11 років. Провідна роль в патології надається гормональних збоїв у системі взаємодії гіпофіза, надниркових залоз і яєчників. Типово запізніле статеве дозрівання хворих дівчаток. Клініка представлена невеликими атрофічними білуватими вогнищами з заглибленнями у центрі і бузковими краями.
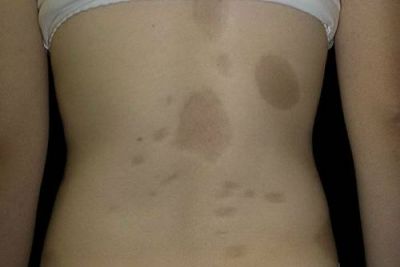
При атрофодермии плями відрізняються неправильними обрисами
Атрофодермия Пазіні-Пьерини — проявляється нечисленними плямами великих розмірів (в діаметрі до 10 см і більше), розташованими переважно на спині. Спостерігається у молодих жінок. Колір синюватий, в центрі можливе легке западіння. Пляма може оточувати бузкове кільце. Характерно відсутність ущільнення протягом тривалого часу. На відміну від бляшкової форми:
- ніколи не вражає обличчя і кінцівки;
- не піддається зворотному розвитку.
Рідкісна форма осередкової склеродермії гемиатрофия особи (хвороба Паррі-Ромберга) — основний симптом — прогресуюча атрофія шкіри і підшкірної клітковини однієї половини обличчя. Менше уражуються м’язи і кістки обличчя. На тлі задовільного стану у дівчаток у віці від 3 до 17 років з’являється косметичний дефект. Перебіг хвороби хронічний. Активність зберігається до 20 років.
Спочатку змінюється колір шкіри на синюшний або жовтуватий. Потім додаються ущільнення. Відбувається витончення поверхневих шарів і зрощення з м’язами і підшкірною клітковиною. Половина обличчя виглядає зморшкуватою, покрита пігментними плямами, деформована. Порушення кісткової структури особливо характерно при початку захворювання в ранньому дитячому віці. У більшості пацієнтів одночасно атрофується м’яз в половині мови.
Деякі дерматологи виділяють як окремі форми:
- кольцевидный варіант — характерні великі бляшки у дітей на кистях і стопах, передпліччях;
- поверхневу склеродермію — бляшки блакитного і коричневого кольору, в центрі проглядаються судини, поширюються повільно, частіше локалізуються на спині і ногах.

Початкові ознаки гемиатрофии праворуч рідко виявляються у чоловіків
Диференціальна діагностика
Локалізовані склеродермію доводиться розрізняти з:
- вітіліго — обесцвеченное пляма має чітку межу, поверхня не змінена, немає ознак атрофії і ущільнення;
- краурозом вульви — супроводжується сильним свербінням, на висипаннях вузлики телеангіоектазій, атрофія статевих губ у жінок, у чоловіків — статевого члена;
- особливою формою прокази — відтінки висипань різні, в шкірі знижена чутливість;
- синдром Шульмана (эозинофильным фасциитом) — супроводжується контрактурою кінцівок, вираженими болями, еозинофілією в крові.
Проведення біопсії шкіри дозволяє з упевненістю поставити правильний діагноз.
Лікування
Лікувати локальні зміни шкіри при склеродермії в активній стадії необхідно не менше півроку. Схему терапії підбирає індивідуально лікар дерматолог. Можливі короткі перерви. В комбіновану терапію включаються групи препаратів:
А ще радимо почитати: Концентрична гіпертрофія міокарда лівого шлуночка
Концентрична гіпертрофія міокарда лівого шлуночка
- Антибіотики пеніцилінового ряду та їх аналоги «під прикриттям» антигистаминовых препаратів.
- Ферменти (Лидаза, Ронидаза, Хімотрипсин) для посилення проникності тканин. Подібним дією володіють екстракти Алое і плаценти.
- Судинорозширювальні засоби — нікотинова кислота, Компламін, Теонікол, Трентал, Мілдронат.
- Антагоністи іонів кальцію потрібні для зниження функції фібробластів і поліпшення кровообігу. Підходять Ніфедипін Коринфар, Кальцигард ретард. Фізіологічним блокаторів кальцію є Магне В6.
- Для попередження атрофії підключають Ретинол, місцево мазь Солкосерил і Актовегін.
Якщо поодинокі вогнища, використовуються фізіотерапевтичні засоби лікування:
- фонофорез з Лідазу;
- електрофорез з Купренилом, Гідрокортизоном;
- магнітотерапію;
- лазеротерапію;
- гіпербаричну оксигенацію тканин в спеціальній камері.
У період спаду активності показані сірководневі, хвойні та радонові ванни, масаж, грязелікування.

В околицях П’ятигорська лікуються на «народних» радонових джерелах
Народні способи
Народні засоби дозволено застосовувати в якості допоміжних і комбінувати їх з лікарськими препаратами з дозволу лікаря. Показано:
Чи небезпечна вогнищева склеродермія?
Вогнищева склеродермія не представляє небезпеки для життя. Але слід пам’ятати, що тривалі зміни шкірних покривів приносять чимало неприємностей. А якщо у маленької дитини з’явилося мокнутие і свербіж у місцях бляшок, значить, в «справу» підключилася інфекція. Справлятися з нею з допомогою антибіотиків та протизапальних засобів складно без нанесення шкоди іншим органам. Поява нелікованих виразок призводить до кровотечі, тромбофлебіту.
Прогноз повного лікування в більшості випадків сприятливий при дотриманні повного курсу препаратів. Корекція імунітету дає можливість одужання, якщо діагноз поставлений правильно і лікування розпочато вчасно.
