 Зміст:
Зміст:
- У кого найчастіше утворюються тромби?
- Механізми утворення тромбу
- Що показали дослідження хворих хірургічного стаціонару?
- Чому не допомагають допоміжні судини?
- Клінічні прояви
- Клінічні форми тромбозу
- Стадії перебігу захворювання
- Способи діагностики
- З якими захворюваннями проводиться диференціальна діагностика?
- Способи лікування
- Результати лікування і прогноз
- Профілактика
Илеофеморальный тромбоз — важке захворювання венозної системи, яке викликане перекриттям просвіту клубових або стегнових судин тромботичними масами. Припинення відтоку крові з нижніх вен ніг і тазових органів призводить до швидкого застою, набряклості, здавлення артерій нижніх кінцівок. У результаті створюються умови для виникнення гангрени стопи.
Інший вкрай важкий результат захворювання — відрив ембола і перенесення його через систему порожнистих вен в праві відділи серця і судини легень. Це призводить до небезпечної тромбэмболии легеневої артерії з летальним результатом.
У Міжнародній класифікації хвороб (МКБ-10) илеофеморальный тромбоз включений в групу «Хвороб вен і лімфатичних судин», підвид «Флебіти і тромбофлебіти». Кодується як I80, куди відносяться тромбози глибоких вен.
У кого найчастіше утворюються тромби?
Вивчення захворювання дозволило виділити групи ризику серед пацієнтів, схильних до глибокого тромбозу илеофеморальной зони. До них відносяться:
- літні люди, особливо страждають хронічними хворобами серця із застійними явищами;
- хворі на цукровий діабет, ожирінням;
- вагітні жінки до і після пологів;
- особи, які перенесли важкі травми;
- жінки, які приймають гормональні протизаплідні засоби;
- інфекційні хворі і люди, які страждають гнійними і запальними захворюваннями (фурункули, флегмони, септичні стани);
- пацієнти з онкологічною патологією, оскільки містять в крові фактори, що підвищують згортання (особливо при раку легені, підшлункової залози, шлунка, яєчників).
Особлива група — перенесли тривалі оперативні втручання. В цьому випадку для практикуючих хірургів запобігання илеофеморального тромбозу є гарантією одужання пацієнта і метою профілактики в комплексному лікуванні до і після операції.
Механізми утворення тромбу
В утворенні тромбу беруть участь клітини внутрішньої оболонки вен (ендотелію). Їх пошкодження призводить до посиленого викиду інтерлейкіну, який відносять до одного з факторів склеювання тромбоцитів. При травмуванні тканин у кров надходить надлишок тромбопластину. Він закінчує формування тромбу.
Як правило, широка частина тромбу («головка») фіксується у клапана вени, а його «хвіст» може йти і заповнювати всі великі гілки. Доведено, що в перші 4 дні з моменту утворення сила пристінною фіксації слабка. Саме в цей період можливий відрив з утворенням ембола. Через 6 днів зазвичай приєднується запалення оболонки судини і «припаивает» тромб до стінки.
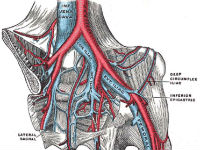
В стегнову і загальну клубову вену тромб надходить в 89% випадків з глибоких вен гомілок
В області литкових м’язів венозні судини мають в стінці невеликі порожнини (суральные синуси). Вони заповнюються струмом крові в період розслаблення м’язи і відкриваються в глибокі вени при скороченні. Так, в нормі спрацьовує м’язово-венозний насос, проштовхують кров на вищий рівень.
Будь-яке тривале нерухоме і розслаблений стан пацієнта (постільний режим) викликає застій крові в синусах. Тут і починають формуватися тромби. Процес підтримується наведеними факторами, що підсилюють згортання.
Що показали дослідження хворих хірургічного стаціонару?
Боротьба з післяопераційними ускладненнями дозволила провести дослідження процесу тромбоутворення в глибоких венах нижніх кінцівок у прооперованих пацієнтів старше 40-річного віку.
Способом контролю за станом стегнової і клубової вен було ультразвукове динамічне спостереження. Виявлені результати:
- тромбоз суральных синусів литкових м’язів розпочався у 83,3% хворих вже на операційному столі;
- синуси розширювалися до 15 мм у діаметрі;
- в окремих випадках спостерігалося тромбоутворення в області задніх великогомілкових і малих вен;
- у половини пацієнтів, що спостерігались термін повного формування тромбу склав перші 7 днів;
- у 36,1% — другий тиждень, і лише у 13,9% виник тромбоз на третьому тижні;
- у більшій частині випадків (у 80% пацієнтів) мимовільно відбулося розчинення тромбів;
- у 1/5 тромботичні маси стали поширюватися на стегнову, брижових вени і вище.
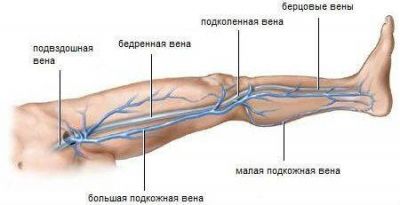
В групи досліджуваних пацієнтів включали тільки осіб, які перенесли операції тривалістю більше години під загальним ендотрахеальний наркозом
Чому не допомагають допоміжні судини?
Коллатеральными або допоміжними венами у випадку тромбозу стегнового і брижових стовбурів є:
- поверхневі підшкірні вени стегна і її притоки;
- глибокі кола в серединної та бічної області.
Важливо, що в розвитку патології илеофеморальных вен колатеральний кровообіг виявляється недостатнім. Оскільки всі додаткові вени з різних причин функціонально не підготовлені до навантаження, вони не в змозі забезпечити необхідний потік крові.
Процес протікає більш сприятливо, якщо тромб поширюється поступово з периферичних вен до центру. Тоді частина колатералей встигає почати працювати. Якщо ж джерелом тромбу служить велика підшкірна стегнова вена і виникає перехід на загальну стегнову, то настає гостра блокада кровотоку в нижньої кінцівки.
Клінічні прояви
До симптомів илеофеморального тромбозу відносяться:
- скарги хворого на біль по передній і внутрішній поверхні стегна, в паху, в області литкових м’язів;
- в разі поєднання з тромбоз підколінної вени є болючість та обмеження рухів в колінному суглобі.
При огляді лікар виявляє:
- збільшення ураженої нижньої кінцівки в об’ємі за рахунок набряку;
- набряк носить поширений характер від стопи до паху, може переходити на сідничний область;
- посилений венозний малюнок на стегні з’являється через 3 дні, при цьому трохи зменшується набряк (кров «перевантажується» в поверхневі вени).
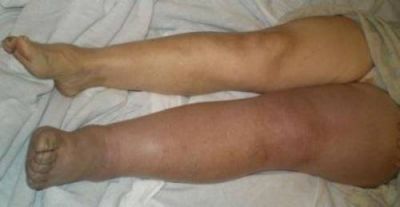
Колір шкіри ноги змінюється від блідого до синюшного
За допомогою пальпації виявляється максимальна болючість по шляху стегнової вени і в паховій області.
Клінічні форми тромбозу
Початок і подальший перебіг захворювання найчастіше відбувається у двох варіантах.
Біла больова флегмазія або псевдоэмболия виникає у випадках поєднання зі спазмом стегнової артерії або її гілок. Вона характеризується:
- раптовим початком;
- пульсуючим характером болю;
- похолоданням і онімінням нижньої кінцівки, що нагадує артеріальну емболію;
- швидким наростанням набряку;
- обмеженням чутливості і рухів в пальцях стопи;
- зникнення пульсації на тильній артерії стопи.
Синя больова флегмазія утворюється за рахунок гострої повної блокади всіх глибоких вен нижньої кінцівки на рівні гирла стегнового або подвдошного судин. Типові симптоми:
- дуже інтенсивні болі «разрывающего» характеру;
- нога різко збільшена в об’ємі за рахунок щільного набряку;
- шкіра фіолетового або майже чорного кольору;
- з’являються великі бульбашки з серозною або кров’янистою рідиною;
- відсутня пульсація на артеріях через здавлення набряками.
У важкій стадії розвивається гангрена ноги, з’являються симптоми шоку і наростаючої інтоксикації:
- загальмований свідомість;
- тахікардія;
- ниткоподібний пульс;
- низький артеріальний тиск;
- підвищується температура тіла.
Тромбоз на рівні загальної брижової вени викликає неясні перитонеальні симптоми, рідко динамічну кишкову непрохідність з нападами затримки стулу та газів, спастичними болями по ходу кишечника.
Стадії перебігу захворювання
Прийнято розрізняти 2 стадії перебігу захворювання:
Способи діагностики
Одним з простих способів діагностики є виявлення симптому Ловенберга з допомогою здавлення гомілки манжеткою звичайного апарату для вимірювання артеріального тиску. Накачування манжети до 150-180 мм рт. ст. при здорових венах не викликає неприємних відчуттів. При тромбозі болі з’являються вже на цифри 80-100 мм рт. ст.
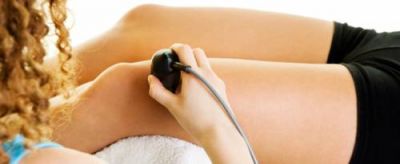
УЗД судин дозволяє виявити місце осідання тромбу, його розміри
З якими захворюваннями проводиться диференціальна діагностика?
Також ви можете прочитати: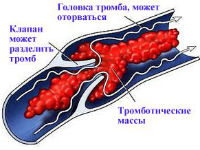 Тромбоз поверхневих вен нижніх кінцівок
Тромбоз поверхневих вен нижніх кінцівок
Илеофеморальный тромбоз має схожі ознаки з низкою захворювань. Хірурги при обстеженні пацієнта повинні відкинути підозра на такі процеси:
- бешихове запалення;
- хвороби артерій спастичного характеру;
- хронічний лімфостаз (слоновість);
- поразка литкових м’язів при розриві сухожилля стопи;
- виражений целюліт;
- набряки при серцевих або ниркових захворюваннях;
- больові прояви поліневриту, попереково-крижового радикуліту.
Способи лікування
Пацієнти з илеофеморальным тромбозом потребують лікувальних заходах, що проводяться в стаціонарних умовах. Перевезення хворого до лікувального закладу проводиться лише на носилках у положенні лежачи.
Хворим призначається постільний режим до періоду стабілізації тромбоутворення і лабораторного підтвердження зниження згортання крові (контроль протромбінового індексу проводять кожні 3 дні). Потім дозволяється поступове відновлення активних рухів за умови накладення здавлює пов’язки еластичним бинтом. Тривалого постільного режиму намагаються уникати.
Консервативні способи
Для консервативного лікування використовуються засоби, здатні знизити згортання крові (антикоагулянти), вплинути на склеювання тромбоцитів (дезагреганти).
Проведення тромболітичної терапії за схемою можливо тільки в перші 6 годин з моменту початку захворювання і не рекомендується без попередньої установки кавафільтра в нижню порожнисту вену. Обережність пов’язана з можливим утворенням ембола і ускладненням легеневої артерії тромбозом.
Антибіотики призначаються при підозрі на флебіт вени.
В якості симптоматичних засобів використовують знеболюючі препарати, спазмолітики.
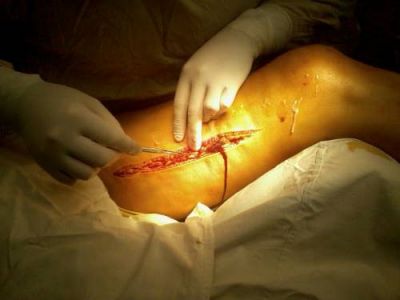
Хірургічний доступ до стегнової вени
Оперативні методи
Оперативне лікування полягає у боротьбі з можливою емболією легеневої артерії. Проводяться:
Результати лікування і прогноз
Динамічне спостереження показало наступне:
- прохідність відновлюється через півроку у 70% пацієнтів;
- у 44% випадків вени перетворюються в провисли трубки, втрачають здатність підтримувати кровообіг, оскільки порушується будова клапанного апарату;
- формується хронічна венозна недостатність.
Застосування в терапії антикоагулянтів зменшує ймовірність летального результату з 50% до 10%. Зволікання з лікуванням призводить до смерті від тромбозу легеневої артерії кожного п’ятого чи десятого хворого (за різними даними).
Профілактика
Питання профілактики стосуються пацієнтів груп ризику. Їм слід:
- постійно носити компресійні панчохи (поверхневі вени стискаються, посилюється кровоток по глибоких судинах, що запобігає їх тромбоз);
- приймати препарати венотоніки;
- перевіряти аналіз на протромбіновий індекс і підтримувати показник зниженими за допомогою ліків групи антикоагулянтів;
- не допускати тривалого постільного режиму, проводити вправи для ніг навіть у лежачому стані.
Виникнення болів і набряків ноги повинно насторожувати будь-якої людини. Своєчасне обстеження допоможе розпізнати причину і призначити лікування.
