Це захворювання являє собою збільшену кількість серцевих скорочень, 145-250 ударів в хвилину. Пароксизмальна тахікардія залишає серцеві скорочення такими ж регулярними, так як ектопічні імпульси повністю замінюють синусовий ритм.
Види
Найчастіше ектопічні імпульси починаються в передсерді, шлуночках або атриовентрикулярном з’єднанні. Для того, щоб зрозуміти, як впоратися з цим різновидом аритмії серця, необхідно вивчити більш детально цю патологію.
Зустрічається надшлуночкові і шлуночкова пароксизмальна тахікардія.
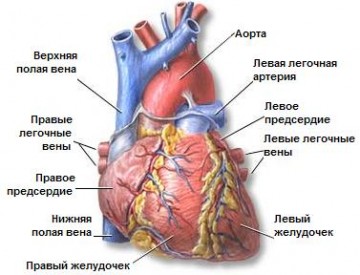 Анатомічна будова серця
Анатомічна будова серця
За формою захворювання класифікується на 3 види:
- реципрокная;
- ектопічна або вогнищева;
- багатофокусна.
Пароксизмальна тахікардія буває:
- хронічна;
- остра;
- рецидивуюча.
За місцем освіти може бути:
- передсердна;
- шлуночкова;
- передсердно-шлуночкова.
Під час утворення надшлуночкової тахікардії відбувається втрата контролю джерелом імпульсів над серцевими скороченнями, таким чином, сигнали приходять з іншого вогнища автоматизму
Виходячи з назви, надшлуночкові пароксизмальна тахікардія серця виникає в передсерді або над шлуночком. Причини дуже завищеної кількості серцебиття є рух імпульсу в межах замкнутого кола. Фахівці називають таке явище «повторний вхід збудження. Типово це для суправентикулярной пароксизмальної тахікардії.
Насправді, надшлуночкові серцева тахікардія включає в себе дуже багато видів захворювань, за яких порушується серцевий ритм.
Причини здатні з’явитися як в синусовом і атриовентрикулярном вузлах, так і в передсерді:
- Синусова спонтанна тахікардія – це захворювання, при якому постійно частішає серцебиття. Виною можуть стати фізичні навантаження, стрес, прийом токсичних речовин, деякі медикаменти або вроджені порушення. Зазвичай присутній запаморочення, болі в грудях, прискорений ритм серця і непритомність.
- Синусова вузлова реципрокная тахікардія. При такій патології серцебиття частішає нападами. Приводом стає синусова брадикардія. Яскраво проявляються ознак немає, а захворіти здатні не тільки люди у віці, але навіть діти,
- Передсердна фокальна тахікардія. Під час захворювання ритмічні імпульси відходять до передсердя, формуючись у якомусь фокусі збудження. Виною цілком можливо стане хронічні хвороби легенів і серця, кардіоміопатія, зараження міокарда, інфаркт. Велику роль при цьому відіграють такі фактори як гіпоксія, гіпокаліємія, ацидоз, передозування дигіталісу.
- Передсердно-шлуночкова вузлова патологія. Найпоширеніший вид аритмії серця. Найчастішими її носіями стають жінки від 32 років. Приводом стануть серцеві захворювання, гіпертонія, ішемічні хвороби серця, а провокаторами, можливо, будуть алкоголь, стрес, кофеїн, куріння.
- Передсердна багатофокусна тахікардія. Цей вид формується за патологій легенів, ускладнених гіпоксією або електролітним дисбалансом.
Причини
Причини виникнення пароксизмальної тахікардії серця можуть бути самими різними.
Необхідно робити акцент на певний вид тахікардії, але є кілька стандартних приводів для успішного формування патології:
- Токсичні руйнування через ліків, наприклад, хітин, наперстнянка.
- Порушення в м’язових тканинах серця після інфаркту, атеросклерозу, вроджених вад, дифузного зобу, складних зараження інфекціями.
- Постійне рефлекторне подразнення в тканинах, пошкоджених хворобами травлення, хребта (наприклад, остеохондроз), дихальних органів.
- Підвищений тонус нервової системи. Причинами стає постійний стрес, який викидає в кров величезна кількість адреналіну і норадреналіну, з часом в організмі їх накопичується дуже велика кількість, що і призводить до тахікардії.
- Новостворені або вроджені додаткові шляхи, по яких проходить імпульс.
- Хронічні або гострі інтоксикації наркотиками, алкоголем або промисловими речовинами.
Симптоми
Найчастіше, початок пароксизмальної тахікардії трапляється раптово, а потім дуже чітко простежується. Напад здатний триває кілька секунд, так і кілька діб. Спочатку відчувається різкий поштовх, а потім починається дуже часте серцебиття, деколи воно доходить навіть до 220 ударів.
Зазвичай серцевий напад відбувається з наступними симптомами пароксизмальної тахікардії:
- афазія;
- запаморочення;
- шум у вухах і голові;
- з’являється відчуття, ніби серце стискає щось.
Ці ознаки пароксизмальної тахікардії завжди з’являються перед нападом. Під час нього, стан зазвичай терпиме, але бували випадки потемніння в очах, відчуття задухи і тремтіння пальців.
Після таких серцевих нападів високий ризик отримання гемипарезов і мовних розладів, також вони небезпечні тим, що м’яз серця втрачає свою функціональність.
 Шум у вухах і голові — характерна ознака пароксизмальної тахікардії
Шум у вухах і голові — характерна ознака пароксизмальної тахікардії
Діагностика
Для точного діагнозу пароксизмальної тахікардії, потрібен повний дослідний комплекс. По-перше це огляд фахівця, який також повинен запитати про симптоми та вроджених захворюваннях. Далі необхідно зробити ЕКГ, на якій можна легко помітити порушення — при тахікардії зубець Р спотворений. При розташуванні зубця позаду комплексу QRS, або його злиттям з ним, то пароксизм є желудочко-предсердным.
Однак буває таке, що звичайного ЕКГ не вистачає, і тоді лікарі застосовують добовий моніторинг електрокардіографії.
Також бувають випадки, коли потрібна більш складна діагностика серця, наприклад:
- эндокардиальная электрокадиограмма, при її застосуванні электроводы вводяться в серце.
- УЗД серця;
- магнітно-резонансна томографія;
- мультиспіральна комп’ютерна томографія серця.
 Процедура УЗД серця
Процедура УЗД серця
Ускладнення
При пульсі 180 і вище, великий ризик мерехтіння шлуночків, а також інші ускладнення:
- стенокардія;
- набряк легенів;
- інфаркт міокарда;
- серцева недостатність.
Що робити
Звичайно, лікарі будуть лягти відразу ж після нападу, але як бути якщо напад почався раптово?
Необхідно зробити наступні дії, щоб штучно активізувати блуждаюший нерв, який допоможе зменшити ритм серцебиття:
- масаж черевного преса;
- натискання на очі;
- виклик блювотних рухів, як при отруєнні;
Також добре подіє активізація каротидного синуса. Він знаходиться на шиї і виступає, якщо повернути голову. Потрібно акуратно міцно стиснути синус з обох сторін і по черзі натискати на нього. Якщо хворий у старечому віці, то робити це необхідно дуже обережно.
Кілька інших способів зупинити серцевий напад:
- умивання холодною водою;
- поворот голови;
- натуживание;
- проковтування якоїсь твердої їжі;
- затримка дихання.
Невідкладна допомога
Після того, як серцевий напад закінчився, просто необхідно викликати лікаря і почати медичне лікування. У тяжких станах необхідна термінова госпіталізація, невідкладна допомога виявляється в машині «швидкої допомоги» або в станционаре.
Виконується наступне:
- вводиться медикамент від аритмії у вену;
- так само у вени вводиться аденозинтрифосфат, який допоможе запобігти повторне порушення;
- у вени вводиться антагоніст кальцію;
- при різкому зниженні артеріального тиску робиться електроімпульсна терапія.
Лікування
Лікування пароксизмальної тахікардії у дітей і дорослих в кожному випадку відбувається в індивідуальному порядку. Це залежить від форми, походження та частоти серцевий аритмії. У будь-якому випадку необхідна госпіталізація.
Після того, як перший напад купірували, спеціаліст відправить у кардіологічне відділення, так як головною метою доктора буде запобігання розвитку серцевої недостатності. Планова госпіталізація потрібна при постійних нападах і прогресуванні хвороби. Після лікування тахікардії необхідно регулярно відвідувати кардіолога.
Для лікування серця використовують медикаменти проти аритмії і рецидивів. План лікування буде залежати від частоти і ступеня нападів. При коротких пацієнт зможе сама впоратися з ними, а ось при довгих і частих нападах необхідна допомога лікарів.
Тривале лікування пароксизмальної тахікардії передбачає використання коштів в 3 напрямках:
- β-адреноблокатори знижують ризик мерехтіння шлуночків.
- медикаменти проти аритмії (хінідин, аміодарон етмозин);
- серцеві глікозиди, наприклад, дигоксин – не дають початися рецидиву хвороби;
Операція
Мета хірургічного втручання – усунення джерел, з-за яких порушується нормальне серцебиття. Буває також така операція, як імплантація електрокардіостимуляторів.
Руйнування джерел може відбуватися з допомогою:
- механічних коливань;
- лазерного випромінювання;
- електричним струмом.
Імплантація електрокардіостимуляторів увазі під собою контроль над раптовими нападами, для хворих важким ступенем тахікардії така операція – гарантія на життя в подальшому.
Слід відмовитися від алкогольних напоїв і наркотичних речовин, а також виключити психічні навантаження і споживання токсичних речовин, необхідно, якомога більше гуляти на свіжому повітрі та займатися спортом.
