 Зміст:
Зміст:
- Холестерин — «друг» або «ворог»?
- Звідки береться зайвий холестерин?
- Форми і їх відмінності
- Особливості сімейних форм
- Як формується вторинна гіперхолестеринемія?
- Клінічні прояви
- Діагностика
- Як позбутися від гіперхолестеринемії без ліків?
- Медикаментозне лікування гіперхолестеринемії
- Чи можна бути впевненим у безпеці гіперхолестеринемії?
Гіперхолестеринемія — один з варіантів порушення метаболізму жирів (ліпідного обміну), що супроводжується лабораторно підтвердженим аналізом з підвищенням концентрації цієї речовини в крові до 5,2 ммоль/л і більше. У Міжнародній статистичній класифікації хвороб МКБ-10 до цього стану відносяться як до «чистого» чинника холестерину зростанню, не пов’язаній з іншими поширеними захворюваннями.
Згідно з присвоєним кодом E78.0, гіперхолестеринемія входить до складу різних порушень обміну речовин і харчування, але не є хворобою.
Холестерин — «друг» або «ворог»?
ХХ століття відзначився «звинуваченням» однією з холестеринових фракцій (низкоплотных ліпопротеїнів) у головної причини атеросклерозу — бича людства, що викликає всі основні важкі хвороби серця і судин з високою смертністю.
Відповідно, фармацевтична галузь дієтотерапія підлаштувалися до теми і перевели виробництво і рекламну кампанію на медикаменти та продукти, що знижують рівень холестерину. До теперішнього часу масова істерія закінчилася, оскільки доведена провідна роль вірусного пошкодження судинної стінки перед формуванням атеросклеротичного плями.
Роль гіперхолестеринемії в патогенезі гострого інфаркту міокарда спростовується відсутністю підвищеного рівня у 50% пацієнтів. Достатньо вивчені ризики низької концентрації холестерину в крові у розвитку ракових пухлин, сексуальних дисфункцій, агресивної поведінки, самогубств. Особлива увага приділяється значенню антиоксидантної функції ліпопротеїнів у процесах порушення пам’яті, розвитку хвороби Паркінсона.
У проблемі профілактики гіперхолестеринемії велика увага приділяється противірусному захисті, а роль особливого меню в харчуванні відійшла на друге місце.
На захист холестерину наводяться доводи про його неодмінну участь у функціях:
- будівництва клітинної оболонки;
- синтезу вітаміну D;
- виробництва гормонів надниркових і статевих залоз;
- захисту від стресу.
23% холестерину знаходиться в тканини мозку, решті запас розташований у печінці. Саме вона першою страждає від різних дієт при гіперхолестеринемії. У харчуванні населення північної частини Індії вживаються в 17 разів більше продуктів багатих холестерином, ніж у південних районах. При цьому обстеження виявило, що атеросклероз вінцевих артерій у сіверян в 7 разів нижче.
Звідки береться зайвий холестерин?
Можете також почитати: Як вивести холестерин з крові
Як вивести холестерин з крові
Встановлено, що тільки 25% тваринних жирів, перетворюються на холестерин, що надходять з їжею. Гіперхолестеринемія можлива у зв’язку з:
- підвищеним виробництвом в печінці (продукційний вид метаболізму);
- порушеним виділенням (редукційний вид);
- надлишковим надходженням з продуктами харчування (проблема займає провідне, а третє місце).
Біохімічні зміни обміну жирів реєструють підвищену концентрацію холестерину майже у кожного третього жителя (у різних країнах показники відрізняються).
Форми і їх відмінності
Вивчення механізму походження гіперхолестеринемії дозволило розділити її на 3 види:
- первинну — незалежну від яких-небудь вже встановлених захворювань;
- вторинну — наслідок обмінних ліпідних перебудов, викликане певною патологією;
- алиментарную пов’язану з «переїданням» тваринних жирів.
Первинна гіперхолестеринемія є спадковою, передається дітям від батьків, які мають ген-мутант. Якщо дефектні гени отримані від батька і матері, то визначається гомозиготный тип успадкування (дуже рідкісна знахідка, приблизно 1 випадок на мільйон населення). При надходженні незвичайного гена від одного з батьків зустрічається в 2 рази частіше і називається гетерозиготною.
Інша назва первинних змін — сімейна гіперхолестеринемія.
Особливості сімейних форм
При сімейної гіперхолестеринемії у осіб з близькородинними зв’язками виявлені генетичні дефекти трьох видів:
- відсутні рецептори, зв’язують і регулюють рівень холестерину, виявляється дефект в білкової частини ліпопротеїнів;
- активність рецепторів збережена, але вона в 10 разів нижче нормальних генів, відсутні ферменти для транспортування молекул низкоплотных ліпопротеїнів;
- ліпопротеїни низької щільності зв’язуються, але не переносяться всередину клітини.
Особи з гомозиготних шляхом спадкування мають всі три варіанти порушень, а при гетерозиготному частина генів зберігає нормальні здібності, тому в клітини надходить холестерин, але інтенсивність слабка.
У гомозиготов дефект поширюється на печінкові клітини. Вони втрачають здатність переробляти жири, активізують інтенсивність синтезу. В результаті відбувається блокування процесів засвоєння з подальшим накопиченням холестерину в плазмі.
На надлишки ліпопротеїнів з низькою щільністю «нападають» і намагаються їх переробити імунні клітини-чистильники.
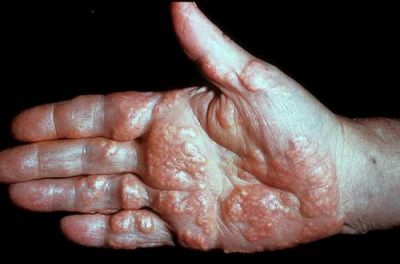
У різних ділянках тіла утворюються підшкірні освіти — ксантомы
Але частина холестерину залишається недоступною для «чистильників», вона встигає проникнути всередину артеріальних стінок. Тому створюється високий ризик атеросклеротичного ураження.
На відміну від інших видів липидемии сімейна гіперхолестеринемія:
- супроводжується більш високим рівнем холестерину в плазмі, що перевищує норму в 6-8 разів (гетерозиготних спадкоємців ця ознака не стосується);
- охоплює кількох членів сім’ї, включаючи дітей;
- проявляється ксантомами на сухожиллях.
Якщо одночасно підвищується концентрація тригліцеридів у плазмі, то хвороба неможливо відрізнити від інших видів. Одним із запізнілих і небезпечних порушень служать гострі інфаркти міокарда у осіб, що не досягли 30-річного віку.
Як формується вторинна гіперхолестеринемія?
Причини гіперхолестеринемії при вторинній формі залежать від метаболічних поломок в організмі, пов’язаних з хронічними захворюваннями. Подібні зміни виявлені при:
- гіпотиреозі (зниженої функції щитовидної залози в результаті запалення, як наслідок операції, вроджених аномалій);
- цукровому діабеті (страждає вуглеводний обмін, але синтезуються зайві жири);
- захворюваннях печінки з порушеним відтоком жовчі (жовчнокам’яна хвороба, пухлина);
- під дією медикаментів (діуретики, β-блокатори, імунодепресанти здатні порушувати обмін ліпопротеїнів).
Аліментарна форма — єдина доведена зв’язок з особливостями харчування. При цьому прийнято розрізняти:
- минущу гіперліпідемію (непостійну), що виникає відразу після або на наступну добу після одноразового переїдання жирної їжі;
- постійну — визначається типом харчування з вживанням значної кількості тваринних жирів.
Клінічні прояви
Симптоми гіперхолестеринемії мають мало зовнішніх ознак. Вони проявляються в запущеній стадії при тривалому існуванні збою метаболізму ліпідів. Стан на ранньому етапі діагностується за лабораторними показниками.
У пацієнта з порушеним жировим метаболізмом при огляді можна помітити:
- ксантомы — невеликі вузлики під шкірою щільної консистенції, «припаяні» до сухожилля, частіше розташовані на м’язах-разгибателях пальців рук, ніг і в області ахилловой зв’язки;
- ксантелазми — жовті плоскі дрібні вузлики на століттях, схожі на «зерна»;
- на рогівці очей видно ліпоїдная дуга у вигляді сіро-білого обідка по краях.
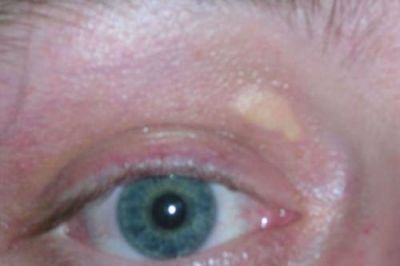
Ксантелазми часто помилково приймають за бородавки
Поява ксантом і липоидной дуги на рогівці в молодому віці вказує на спадковий тип гіперхолестеринемії.
При атеросклеротичному ушкодженні судин клінічна симптоматика буде говорити про ступінь порушення кровообігу, що іноді абсолютно не співвідноситься з наявністю гіперхолестеринемії.
Діагностика
У виявленні гіперхолестеринемії огляд лікаря не грає вирішальної ролі. Підтвердження діагнозу отримують з допомогою біохімічних досліджень.
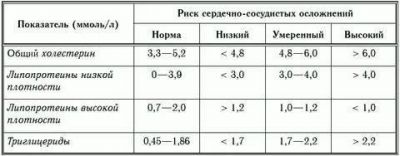
Жировий обмін відображає ліпідограма. В аналіз входять показники:
- холестерину;
- ліпопротеїнів низької та дуже низької щільності;
- тригліцеридів;
- ліпопротеїнів високої щільності.
Перші 3 показника об’єднуються терміном «атерогенні», оскільки саме від них залежить ризик побудови атеросклеротичних бляшок. Тому для практичної оцінки визначають коефіцієнт шляхом ділення суми трьох показників на утримання високощільних ліпопротеїнів. Ризик вважається високим при значенні 3 і більше.

Ізольовано підвищений холестерин малозначим, його оцінюють у складі загального синдрому дисліпідемії
Суперечка на тему про те, який аналіз більш інформативний, взятий натщесерце або після їжі, вирішили рекомендації експертів восьми європейських країн і США. Вони вимагають дотримуватися наступну схему:
- забір крові на ліпідограму проводити без попереднього голодування (перемогла думка про більш важливий вплив рівня холестерину протягом дня, ніж натщесерце);
- якщо виявлена концентрація тригліцеридів вище 5 ммоль/л, то аналіз слід повторити натщесерце;
- надзвичайно високий рівень змін має спеціально маркуватися результати аналізу для звернення уваги лікаря.
Попередньо проведено обстеження понад 300 тис. пацієнтів у Канаді, США та Данії. Вони довели відсутність суттєвої різниці в концентрації ліпопротеїнів у відповідь на прийом звичної для пацієнтів їжі.
У Данії аналогічний стандарт обстеження прийнятий з 2009 року. Його прихильники вважають, що таким чином можна залучити до раннього виявлення та лікування гіперхолестеринемії більше людей, розширити можливості профілактики.

Однак лікарям при направленні пацієнта на обстеження слід попереджати його про необхідність утримуватися від занадто жирної їжі
Для гетерозиготною сімейної гіперхолестеринемії характерне ізольоване підвищення концентрації холестерину (фракції низкоплотных ліпопротеїнів) на тлі нормального рівня тригліцеридів.
При підозрі на первинну форму рекомендується обстеження родичів в генетичній лабораторії.
Імунологічний аналіз з визначенням специфічних антитіл потрібно для визначення реакції на цитомегаловірус і хламідійну інфекцію. Ці мікроорганізми вважаються найбільш частою причиною атеросклерозу і дозволяють підтвердити вторинну гіперхолестеринемію.
З цією ж метою діагностики використовують визначення рівня цукру, загального білка, креатиніну (продукту розпаду білка).
Як позбутися від гіперхолестеринемії без ліків?
Лікування гіперхолестеринемії залежить від визначення рівня і ступеня ризику захворювань серця і судин. При помірній гіперхолестеринемії рекомендуються немедикаментозні методи. Вони включають:
- нормалізацію ваги при ожирінні;
- фізичні навантаження з урахуванням супутніх захворювань та віку хворого;
- протягом 4-6 місяців рекомендується дотримуватися певного типу харчування;
- припинення куріння.

Доведений ефект впливу зниженої дози нікотину на поліпшення співвідношення фракцій липопротеиновых
Дієта при гіперхолестеринемії категорично виключає алкоголь, обмежує вживання тваринних жирів.
З меню слід виключити сало, жирні сорти м’яса, копченості, ковбаси, плавлені сири, сметану, молоко і сир підвищеної жирності, солодощі, кондитерські вироби з кремом.
Продуктовий набір змінюється на нежирне м’ясо і рибу, овочеві страви, фрукти та зелень, тверді види сирів, молочні продукти з низькою жирністю, каші, крім манну і вівсянку у зв’язку з високою калорійністю, хліб з висівками.
Профілактика гіперхолестеринемії рекомендується людям, які мають фактори ризику розвитку серйозних захворювань серця, судин головного мозку, пацієнтам з цукровим діабетом. Вони повинні дотримуватися дієти, не чекаючи сумних наслідків.
Народне лікування також включає деякі дієтичні властивості овочів, фруктових соків, трав, меду. Прикладом широких можливостей «чистки» печінки від зайвого холестерину служать:
- липовий цвіт,
- коріння кульбаби,
- лляне насіння,
- розторопша.
Ці рослини можна вживати в порошкоподібному вигляді і просто жувати їх до їди або заварювати як чай і пити відвари.
Часник, лимон і мед — відмінне поєднання для підвищення тонусу судин. Знахарі обіцяють зниження рівня холестерину.
Зелений чай з м’ятою і мелісою використовують як старовинне народне засіб для перевозбужденной нервової системи, зміцнення імунітету.
Медикаментозне лікування гіперхолестеринемії
Лікарські препарати використовуються в лікувальних цілях і для профілактики. Вибір потрібного медикаменту проводить лікар на підставі наявних даних обстеження та інформації про супутніх захворюваннях. В аптечній мережі можна знайти противохолестериновые засоби декількох видів.
Статини — довгий час вважалися кращими препаратами, найбільш сильною дією володіє Розувастатин. Засоби здатні руйнувати ліпідні комплекси, пригнічують їх синтез у печінці. В даний час з’явився досвід негативних впливів статинів на організм:
- підвищення агресивності (особливо у жінок);
- зниження ефективності щеплень від грипу в 2 рази.
Препарати цього ряду протипоказані при хворобах печінки і в некротичну стадію інфаркту.
Група засобів, що утруднюють всмоктування жирів у кишечнику, малоефективна, оскільки може впливати тільки на холестерин, що міститься в продуктах харчування.
Іонно-обмінні смоли — зв’язують жовчні кислоти (включають холестерин), виводять їх з організму. Здатні викликати порушення стільця, змінювати смакові відчуття.
Фібрати — діють тільки на тригліцериди, підвищують концентрацію ліпопротеїдів високої щільності, дозволяється сумісне застосування з статинами.
Поліненасичені Омега-3 кислоти — отримані з м’язової тканини риб. Знижують тригліцеридів у плазмі.
Особливо важко знизити рівень холестерину у пацієнтів з первинними формами. Для цього вдаються до:
- методом иммуносорбции ліпопротеїнів;
- гемосорбції;
- плазмофильтрации.
Для полегшення стану пацієнтів методом вибору є пересадка печінки. Перспективні дослідження по впливу на геном людини наразі в стадії наукової розробки.
Чи можна бути впевненим у безпеці гіперхолестеринемії?
Як розпорядиться організм бляшками похідними, заздалегідь передбачити неможливо.
Варто прислухатися до визначення ступеня ризику важких захворювань, викликаних атеросклерозом
Прогноз визначається:
- коефіцієнтом атерогенності за біохімічному аналізу на ліпіди;
- швидкістю виникнення атеросклеротичних змін по контрольному УЗД сонних артерій, ЕКГ-ознаками;
- локалізацією бляшок у судинах серця і мозку;
- можливістю вплинути на гіперхолестеринемію без медикаментів.
Не можна вважати підвищений рівень жирів нешкідливим відхиленням. Слід виявити його причину і подбати про попередження негативних наслідків.
