 Зміст:
Зміст:
- Як влаштована м’язова система серця
- На що вказує маса міокарда
- Механізм скорочення серця
- Що впливає на процес скоротливості?
- Властивості серцевого м’яза
- Види ураження міокарда
- Особливості міокардитів
- Порушення метаболізму міокарда
- Коли виникає гіпертрофія міокарда?
- Ураження міокарда при ішемії
- Як змінюється міокард при тромбозі вінцевих артерій?
- Можна підтвердити некроз лабораторними методами?
Якщо забути про ліричних відступах, то серце являє собою порожнистий орган, «підвішений» і закріплений у спеціальній сумці з потужних зв’язок. Про розмір нормального серця можна судити порівняно з обсягом кулака людини.
Для організму незамінна виконувана насосна функція — перекачування крові, що дозволяє забезпечувати транспорт кисню і поживних речовин в будь-які тканини, доставку відходів на переробку.
Будь-які зміни в міокарді (м’язовому шарі) впливають на повноцінність роботи серця, сприяють фізіологічним і патологічним відхиленням, викликають гострі та хронічні хвороби.
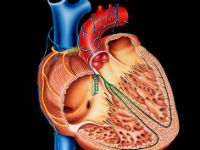
Як влаштована м’язова система серця
Міокард — найтовщий шар серця, розташований посередині між эндокардом (внутрішній шар) і епікардом зовні. Особливістю серця є здатність передсердь і шлуночків скорочуватися самостійно, незалежно один від одного, навіть «працювати» в автономному режимі.
Скорочувальна здатність забезпечується волокнами (міофібриллами). Вони поєднують у собі ознаки скелетної і гладкої м’язової тканини. Тому:
- розподіляють навантаження рівномірно по всіх відділах;
- мають поперечнополосатую смугастість;
- забезпечують безупинну роботу серця все життя людини;
- скорочуються незалежно від впливу свідомості.

Основу м’язової тканини складають клітини міоцити
У кожній клітці є витягнуте ядро з великою кількістю хромосом. Завдяки цьому міоцити більш «живучі» у порівнянні з клітинами інших тканин і здатні витримати значні навантаження.
Передсердя і шлуночки мають різну щільність міокарда:
На що вказує маса міокарда
Загальна маса серця у дорослої людини — близько 300 р. Розвиток способів ультразвукової діагностики дозволило вирахувати з цієї ваги частина, що відноситься до міокарда. Усереднений показник маси міокарда для чоловіків — 135 г, у жінок — 141 р. Точну масу визначають за формулою. Вона залежить від:
- розміру лівого шлуночка в фазу діастоли;
- товщини міжшлуночкової перегородки і задньої стінки.
Ще більш специфічний для діагностики такий показник, як індекс маси міокарда. Для лівого шлуночка нормою чоловіків є 71 г/м2, жінок — 62. Ця величина розраховується автоматично комп’ютером при внесенні даних про зростання людини, площі поверхні тіла.
Дослідження характеру гіпертрофії міокарда важливі в диференціальній діагностиці кардіоміопатій, наслідків гіпертензії, призначення терапії для зниження навантаження на серце.
Механізм скорочення серця
Завдяки розвитку електронної мікроскопії встановлено внутрішню будову міокарда, структура миоцита, забезпечує властивість скоротливості. Виявлені тонкі і товсті білкові ланцюжки, що отримали назву «актин» і «міозин». Коли актиновые волокна ковзають по миозиновым, відбувається скорочення м’яза (фаза систоли).
Біохімічний механізм скорочення полягає в утворенні загального речовини «актоміозину». При цьому важливу роль відіграє калій. Виходячи з клітки, він сприяє з’єднанню актину і міозину і поглинання ними енергії.
Енергетичний баланс в міоцитах підтримується за рахунок поповнення у фазу розслаблення (діастоли). У цьому процесі беруть участь біохімічні компоненти:
- кисень,
- гормони,
- ферменти і коферменти (в їх ролі особливо важливі вітаміни групи В),
- глюкоза,
- молочна і піровиноградна кислоти,
- кетонові тіла.
- амінокислоти.
Що впливає на процес скоротливості?
Рекомендуємо почитати: Помірна гіпоксія міокарда
Помірна гіпоксія міокарда
Будь-яка діастолічна дисфункція порушує вироблення енергії, серце втрачає «підживлення», не відпочиває. На метаболізм міоцитів впливають:
- нервові імпульси з головного і спинного мозку;
- недолік або надлишок «компонентів» для біохімічної реакції;
- порушення надходження потрібних речовин по коронарних судинах.
Кровопостачання міокарда здійснюється за вінцевих артеріях, що відходять від основи аорти. Вони направляються в різні відділи шлуночків і передсердь, розпадаються на дрібні гілки, що живлять глибокі шари. Важливий пристосувальний механізм — система колатеральних (допоміжних) судин. Це зарезервовані артерії, в нормі знаходяться в спав стані. Для їх включення в русло кровообігу повинні вийти з ладу основні судини (спазм, тромбоз, атеросклеротичне ушкодження). Саме цей резерв здатний обмежити зону інфаркту, забезпечує компенсацію харчування у разі потовщення міокарда при гіпертрофії.
Підтримка задовільною скоротливості необхідна для попередження серцевої недостатності.
Властивості серцевого м’яза
Крім скоротливості, міокард володіє іншими винятковими властивостями, які притаманні тільки м’язової тканини серця:
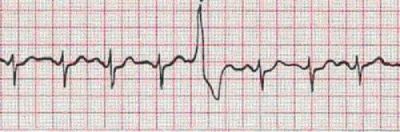
Вогнище називається «эктопическим», виявляється на ЕКГ
Різні захворювання міокарда супроводжуються незначними або вираженими порушеннями перелічених функцій. Вони визначають клінічні особливості перебігу і вимагають спеціального підходу до лікування.
Розглянемо патологічні зміни в міокарді та їх роль у виникненні окремих хвороб серцевого м’яза.
Види ураження міокарда
Всі пошкодження міокарда поділяються на:
Особливості міокардитів
Міокардити нерідко зустрічаються у чоловіків, жінок і в дитячому віці. Найчастіше вони пов’язані з запаленням окремих ділянок (вогнищевий) або всього м’язового шару серця (дифузний). Причинами служать інфекційні хвороби (грип, рикетсіози, дифтерія, скарлатина, кір, тиф, сепсис, поліомієліт, туберкульоз).
Проведення профілактичної роботи по формуванню достатньої захисної реакції з допомогою щеплень дозволило обмежити захворювання. Однак, залишаються серйозні проблеми у серці після захворювань носоглотки, із-за розвитку хронічного ревматичного процесу. Неревматический міокардит пов’язаний з важкою стадією уремічної коми, гострого нефриту. Можливий аутоімунний характер запальної реакції, що протікає як алергія.
При гістологічному дослідженні серед м’язових клітин виявляють:
- гранульоми типового будови при ревматизмі;
- набряк зі скупченням базофілів і еозинофілів;
- загибель м’язових клітин з розростанням сполучної тканини;
- скупчення рідини між клітинами (серозної, фібринозно);
- ділянки дистрофії.
Результатом у всіх випадках є порушена скоротність міокарда.
Клінічна картина відрізняється різноманітністю. Вона складається із симптомів серцевої і судинної недостатності, порушення ритму. Іноді одночасно уражаються эндокард і перикард.
Зазвичай частіше розвивається недостатність по правошлуночковому типу, оскільки міокард правого шлуночка слабше і першим виходить з ладу.

Біль в серці – основна ознака міокардиту
Пацієнти скаржаться на задишку, серцебиття, відчуття перебоїв на тлі гострого захворювання або після перенесеної інфекції.
Ревматичне запалення завжди супроводжується ендокардитом, обов’язково процес поширюється на клапанний апарат. При затримці лікування формується вада. Для хорошої реакції на терапію типові тимчасові порушення ритму і провідності без наслідків.
Порушення метаболізму міокарда
Обмінні порушення часто супроводжують міокардити та ішемічну хворобу серця. З’ясувати, що є первинним, не представляється можливим, настільки пов’язана ця патологія. З-за відсутності речовин для виробництва енергії в клітинах, нестачі кисню в крові при тиреотоксикозі, анемії, авітамінозах міофібрили заміщуються рубцевою тканиною.
Серцевий м’яз починає атрофуватися, слабшати. Цей процес характерний для старечого віку. Особлива форма супроводжується відкладенням в клітинах пігменту ліпофусцину, завдяки чому при гістології м’яз серця змінює колір коричнево-червоний, а процес отримав назву «бура атрофія міокарда». Одночасно дистрофічні зміни знаходять в інших органах.
М’яз серця втрачає тонус, еластичність знижена, порушуються функції провідності і автоматизму. У пацієнтів з явищами міокардіодистрофії можуть проявлятися миготлива аритмія і різні ступені блокади.
Коли виникає гіпертрофія міокарда?
Найбільш частою причиною гіпертрофічного зміни м’язи серця є гіпертонічна хвороба. Підвищений опір судин змушує серце працювати проти високого навантаження.
Для розвитку концентричної гіпертрофії характерно: об’єм порожнини лівого шлуночка збережений без змін при загальному зростанні розмірів.
Симптоматичні гіпертонії при хворобах нирок, ендокринної патології зустрічаються рідше. Помірне потовщення стінки шлуночку утрудняє проростання судин в глибину маси, тому супроводжується ішемією і станом кисневої недостатності.
Кардіоміопатії — захворювання з нез’ясованими причинами, поєднують усі можливі механізми пошкодження міокарда від наростаючої дистрофії, що приводить до збільшення порожнини шлуночків (дилатаційна форма), до вираженої гіпертрофії (рестриктивна, гіпертрофічна).

М’яз лівого шлуночка досягає за товщиною 3 см
Особливий варіант кардіоміопатії — губчастий або некомпактный міокард лівого шлуночка носить вроджений характер, часто пов’язаний з іншими пороками серця і судин. У нормі некомпактный міокард становить певну частку в масі серця. Він збільшується при гіпертонії, гіпертрофічній кардіоміопатії.
Патологія виявляється тільки в дорослому стані за симптомами серцевої недостатності, аритмії, эмболическим ускладнень. При кольоровому допплерівському дослідженні отримують зображення в кількох проекціях, а товщину некомпактных ділянок вимірюють під час систоли, а не діастоли.
Ураження міокарда при ішемії
У 90% випадків в коронарних судинах при ішемічній хворобі знаходять атеросклеротичні бляшки, що перекривають діаметр живильної артерії. Певну роль відіграють метаболічні зміни під впливом порушеною нервової регуляції — накопичення катехоламінів.
При стенокардії стан міокарда можна охарактеризувати як вимушену «сплячку» (гібернацію). Гибернирующий міокард являє собою приспособительную реакцію на дефіцит кисню, молекул аденозинтрифосфату, іонів калію, основних постачальників калорій. Виникає локальними ділянками при тривалому порушенні кровообігу.
Підтримується рівновага між зниженням скоротливості у відповідності з порушеним кровопостачанням. При цьому клітини-міоцити цілком життєздатні і можуть повністю відновитися при поліпшенні харчування.
«Оглушений міокард» — сучасний термін, що характеризує стан м’яза серця після відновлення коронарного кровообігу в ділянці серця. Клітини ще кілька днів накопичують енергію, скоротність в цей період порушена. Його слід відрізняти від фрази «ремоделювання міокарда», що означає фактичні зміни в міоцитах під впливом патологічних причин.
Найбільш часто подібні зміни супроводжують нестабільну стенокардію. Але, якщо станеться більш стійке зниження доставки поживних речовин або різке зростання потреби (фізичне навантаження), то процес ішемії йде по більш важкого типу до некрозу м’язового шару.
Як змінюється міокард при тромбозі вінцевих артерій?
Тривалий спазм чи закупорка вінцевих артерій викликають некроз того ділянки м’яза, який вони постачають кров’ю. Якщо цей процес йде повільно, колатеральних судини візьмуть на себе «роботу» і запобіжать некроз.
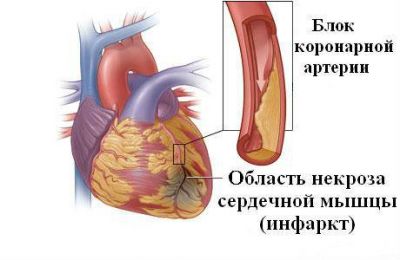
Найчастіше уражається лівий шлуночок в басейні передньої низхідної артерії
Вогнище інфаркту розташовується в області верхівки, передньої, задньої та бічної стінки лівого шлуночка. Рідко захоплює перегородку і правий шлуночок. Некроз у нижній стінці зустрічається при закупорці правої коронарної артерії.
Якщо клінічні прояви і картина ЕКГ сходяться в підтвердженні форми хвороби, те в діагнозі можна бути впевненим і використовувати комбіноване лікування. Але бувають випадки, що вимагають підтвердження думки лікаря, передусім з допомогою точних незаперечних маркерів некрозу міокарда. Як правило, діагностика заснована на кількісному визначенні більш або менш специфічних для продуктів розпаду некротизованих тканин, ферментів.
Можна підтвердити некроз лабораторними методами?
Розвиток сучасної біохімічної діагностики інфаркту дозволило виділити стандартні маркери некрозу міокарда для ранніх і пізніх проявів інфаркту.
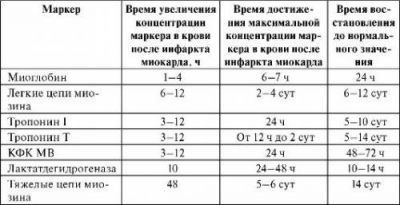
Найбільш значущим визнаний зростання вмісту речовин в динаміці через 6-9 годин, 9-12 годин після початку больового синдрому
До ранніх маркерів належать:
- Міоглобін — підвищується в перші 2 години, оптимальне використання показника для контролю за ефективністю дії фібринолітичної терапії.
- Креатинфосфокинази (КФК) — фракція з серцевої мускулатури становить всього 3% загальної маси, тому якщо немає можливості визначати тільки цю частину ферменту, діагностичного значення тест не має. При некрозі міокарда підвищується на другу-третю добу. Можливе зростання показника при нирковій недостатності, гіпотиреозі, онкологічних захворюваннях.
- Серцевий тип білка, що зв’язує жирні кислоти — крім міокарда є в стінці аорти, діафрагмі. Розцінюється як найбільш специфічний показник.
Пізніми маркерами вважаються:
- Лактатдегідрогеназа, перший изоэнзим — досягає найбільшого рівня до шостим-сьомим діб, потім знижується. Тест визнаний низько специфічним.
- Аспартатамінотрансфераза — досягає максимуму до 36-ому годині. З-за низької специфічності використовується тільки в поєднанні з іншими тестами.
- Серцеві тропонины — зберігаються в крові до двох тижнів. Вважаються найбільш специфічним показником некрозу і рекомендовані міжнародними стандартами діагностики.
Наведені дані щодо зміни міокарда підтверджуються анатомічними, гістологічними і функціональними дослідженнями серця. Їх клінічне значення дозволяє своєчасно виявити і оцінити ступінь руйнування міоцитів, можливість їх відновлення, вести контроль ефективності лікування.
