 Зміст:
Зміст:
- Зовнішній вид клітин і патологічні зміни
- Чому розвивається цей вид лімфолейкозу
- Симптоми і ознаки захворювання
- Перебіг захворювання
- Як проводиться діагностика?
- Лікування та його результативність
- Прогноз
Волосатоклітинний лейкоз входить в групу рідкісних лімфоїдних новоутворень кровотворної тканини. Щорічно реєструється 1 випадок на 150000 населення. Захворювання вважається злоякісним. Вражає людей старше 50-ти років. У дитячому віці зустрічається дуже рідко. У 2/3 випадків хворіють чоловіки (показано, що поширеність серед чоловічого населення в 4-6 разів вище, ніж серед жіночого).
Згідно МКБ-10, в класі «Злоякісних новоутворень» виділені пухлини лімфоїдної, кровотворної та споріднених тканин, у тому числі «Лімфолейкоз» з кодом С91.0. Волосатоклітинний лейкоз, за статистичними мірками, входить у цю групу з кодом С91.4, незважаючи на протест деяких учених, що намагаються довести особливу специфічність і відмінності хвороби від хронічного лімфолейкозу.
Зовнішній вид клітин і патологічні зміни
Особливістю назви став зовнішній вид клітин, винуватців захворювання. За своїм походженням це лімфоцити. Але вони припиняють свою роботу в імунному процесі. Лімфоцитарні клітини мають розмір від середнього до великого, одне кругле або овальне ядро, цитоплазму блідо-блакитного або сіро-блакитного кольору. Всередині цитоплазми утворюються вирости.
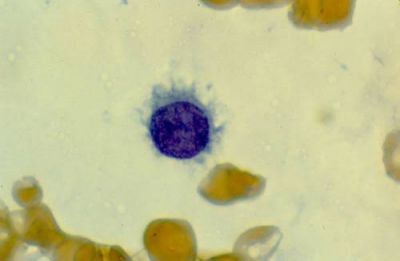
При мікроскопії клітини виглядають як «рвані», з нерівною оболонкою, має тонкі нитки волосся, створюють специфічну «мохнатость»
Волосатоклеточные освіти при цьому виді лейкозу знаходять в різних органах у зв’язку з їх здатністю до метастазування по організму.
Імунологічні дослідження показали, що злоякісного переродження найчастіше піддаються В-лімфоцити (в 90% випадків), рідше — Т-лімфоцити.
Як при будь-якому злоякісне захворювання, змінені клітини накопичуються і витісняють з кісткового мозку паростки інших формених елементів крові: тромбоцитів, еритроцитів, лейкоцитів, перешкоджають їх нормальному функціонуванню.
На відміну від інших лейкозів, в крові хворого формується панцитопенія (зниження всіх клітинних елементів), а не лейкоцитоз. Це і є те перешкода, яка розглядається в якості основного при об’єднанні захворювання з лимфолейкозами.
Лейкопенія супроводжується падінням кількості нейтрофілів і моноцитів. У походженні панцитопенії основну роль відіграють:
- руйнування формених елементів селезінкою;
- процес фіброзу кісткового мозку;
- інфільтрація тканини кісткового мозку лімфоцитами.
Чому розвивається цей вид лімфолейкозу
Причини волосатоклеточного лейкозу на сьогоднішній день остаточно не встановлені. Вивчено фактори, що сприяють розвитку захворювання. До них відносяться:
- тривалий період роботи на виробництвах, пов’язаних з хімічними речовинами (переробка нафти і нафтопродуктів, фарби і лаки, кислоти і луги в гальванічних цехах);
- вживання в їжу концентратів, продуктів тривалого зберігання з стабілізаторами, газованої води з штучними барвниками;
- ліки з канцерогенними властивостями (цитостатики, левоміцетин);
- у розвитку хвороби має значення стать і вік, мабуть, гормональні зрушення у чоловіків після 50-ти років (чоловічий клімакс) сприяють переродження клітин.
Ще варіант: припинення функціонування вилочкової залози і старіння організму різко знижує імунний захист і дає поштовх до розвитку волосатоклеточного лейкозу.
Є вказівки на вплив спадкових факторів у хвороби серед кровних родичів. Доведено, що приблизно у 1/3 хворих є зміни хромосоми № 5, пов’язані з певною ділянкою довгого плеча.
Симптоми і ознаки захворювання
Характерні симптоми волосатоклеточного лейкозу обумовлені порушенням всіх видів кровотворення.
Обов’язково пошкоджується селезінка. Збільшення цього органу викликається підвищеним знищенням змінених лімфоцитів. Пацієнт відчуває спочатку тяжкість під лівою реберною дугою, потім розпираючий біль у лівому боці. Наростання хворобливості відбувається поступово, тому до лікаря потрапляють випадки, коли можна пропальпувати селезінку і визначити її збільшені розміри.
Всі інші симптоми можна підрозділити на синдроми, пов’язані з конкретним поразкою.
Геморагічний — прояв зниженого кількості тромбоцитів. У хворого виникають безпричинні кровотечі з носа, ясен, на тілі з’являються гематоми (синці). Якщо жінка захворіла, то можливі маткові кровотечі. Захворювання рідко ускладнюється рясним кровотечею.
Ще радимо прочитати: Хронічний лейкоз крові
Хронічний лейкоз крові
Анемія пов’язана зі зниженим рівнем еритроцитів. Проявляється скаргами на наступне:
- слабкість,
- запаморочення,
- підвищена мерзлякуватість в теплі,
- стомлюваність,
- задишка,
- серцебиття.
При огляді звертає на себе увагу бліда шкіра з жовтяничним відтінком, холодні кінцівки, пітливість, випадання волосся.
Імунодефіцитний стан супроводжується такими проявами:
- частими повторними респіраторними інфекціями;
- схильністю до швидкого підвищення температури тіла;
- схильністю будь-епідемічних спалахів захворювань, у ¼ пацієнтів хвороба виявлена у зв’язку з частими інфекційними захворюваннями;
- поганий заживляемостью ран;
- схильністю до нагноєння і поширення інфікування до стадії загального сепсису;
- зниженням ваги, втратою апетиту.
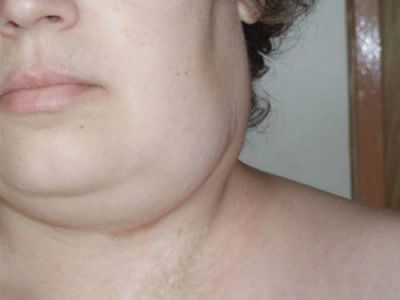
У пацієнтів можливе збільшення лімфовузлів
Шийні, привушні, підщелепні і пахові вузли мають щільну консистенцію, але безболісні. Цей ознака не вважається типовим, але виявлення у стадії рецидиву множинного збільшення вузлів черевної порожнини вважається поганим прогностичною ознакою.
У 1/5 хворих розвиваються автоімунні ускладнення у вигляді шкірних васкулітів, болю в суглобах, вузлової еритеми на обличчі, пухлини суглобів. На відміну від хронічної форми лімфолейкозу, не виникає аутоімунного недокрів’я (анемії) і тромбоцитопенії. Аутоімунні прояви можуть бути першими клінічними проявами хвороби. Тому лікарю необхідно докладно з’ясувати алергологічний анамнез пацієнта.
Перебіг захворювання
Захворювання розвивається повільно, тому пацієнти пов’язують симптоми з віковими ознаками старіння і не поспішають звертатися до лікаря. Стадії перебігу патології пов’язані з наростанням змін у крові і кістковому мозку:
Деякі дослідники на підставі тривалості кожного етапу вважають їх типами або видами лейкозу. Найбільш поширеними вважаються нелікований і прогресуючий вид хвороби.
Як проводиться діагностика?
Головним способом виявлення волосатоклеточного лейкозу залишається мікроскопія периферичної крові, підрахунок формених елементів. Досвідчений лікар-лаборант обов’язково зверне увагу на 2 ознаки:
- зміна зовнішнього вигляду» лімфоцитів, поява ниток-волосся по краю оболонки;
- зниження всіх формених елементів (еритроцитів, лейкоцитів, тромбоцитів), що характеризується терміном «панцитопенія».
Спосіб забарвлення дозволяє максимально виділити ракові клітини
Перед мікроскопією мазок крові фарбують спеціальною фарбою, що містить тартратрезистентную кислу фосфатазу. Підвищена активність тартратрезистентного ферменту виявлена в 1971 році у 95% хворих, що дозволило підвищити діагностичну цінність методу. Число патологічних клітин з високою активністю коливається від 20 до 100 %.
Вміст гемоглобіну падає до дуже низького рівня у 80% пацієнтів.
Для підтвердження діагнозу і з’ясування стадії захворювання в спеціалізованих відділеннях проводяться пункція селезінки і кісткового мозку. У них виявляють такі ж змінені лімфоцити.
Комп’ютерна томографія органів внутрішніх дозволяє виявити метастатичні розростання лімфоїдної тканини, збільшені лімфовузли.
Лікування та його результативність
Лікування волосатоклеточного лейкозу здійснюється за прийнятими стандартними методиками. На його вибір впливають:
- стадія захворювання;
- вираженість симптомів;
- кількість лейкозних клітин в кістковому мозку.
В обов’язковому порядку застосовується хіміотерапія. Серед лікарських препаратів найбільш ефективними вважаються Кладрибин після курсу Пентостатина та Інтерферону альфа.
Кладрибин — сучасний засіб хіміотерапії лейкозу
Ці засоби дозволяють досягти ремісії у 80% пацієнтів на термін 3 роки і більше.
Видалення селезінки (спленектомія) проводиться для лікування анемії для нормалізації складу крові. Ремісія після операції триває 8 місяців.
Найбільш результативними методами є пересадка кісткового мозку та стовбурових клітин.
Хворі потребують переливання еритроцитарної маси для подолання проявів анемії, тромбоцитів — при схильності до кровотеч.
Прогноз
Волосатоклітинний лейкоз у пацієнтів до 65-річного віку має доброякісний перебіг і схильність до тривалої ремісії при правильному курсовому лікуванні.
Після 65-ти років в патологічний процес втручається наростаюче старіння організму, що сприяє прогресуванню захворювання і поганій переносимості оперативного втручання.
Спостереження за пацієнтами з цим видом лейкозу показали, що 96% з них живуть після лікування 10 років.
При рецидиві захворювання призначається повторний повний курс терапії. Вторинне застосування лікування показало, що наступний рецидив виникає у 1/3 пацієнтів через 5 років, у 40-48% – через 10 років.
Тривалість життя пацієнтів коливається в залежності від форми захворювання від 1-го до 32-х років. Найбільш частою безпосередньою причиною смерті є інфекції:
- пневмонія,
- парапроктит,
- абсцеси в м’яких тканинах, що переходять в сепсис.
В даний час волосатоклітинний лейкоз відносять до сприятливим онкологічних хвороб. Ведуться ефективні дослідження по пошуку найбільш результативних засобів. Обстежити пацієнта необхідно при наявності перших підозрілих симптомів. Значення в діагностиці надається профілактичним оглядам з проведенням аналізу крові.
