- Історична довідка
- Показання для внутрішньоматкової інсемінації
- Методика проведення
- Підготовка сперми
- Штучна інсемінація будинку
- Ефективність методу
- Ризики та можливі ускладнення
Однією з сучасних допоміжних репродуктивних методик є внутрішньоматкова інсемінація. Так називають штучне (поза статевого акту) введення сперми в порожнину матки для підвищення ймовірності настання вагітності. Незважаючи на досить давню історію і простоту виконання, цей спосіб міцно займає свою нішу в лікуванні певних видів безпліддя. Для підвищення результативності процедури необхідно ретельно підходити до визначення показань і попереднього обстеження партнерів.
Історична довідка

Спочатку штучна інсемінація з введенням сперми в піхву була використана для запліднення собаки в 1780 р. італійцем Лазаро Спалацци. Опублікована інформація про одержання нормального і життєздатного потомства надихнула практикуючого в Лондоні шотландського хірурга Джона Хантера в 1790 р. По його рекомендації страждає від гіпоспадії чоловік зібрав сперму, яка була введена в піхву його дружини. Ця була перша задокументована успішна спроба інсемінації, що завершилася вагітністю жінки.
Починаючи з другої половини XIX століття штучна інсемінація стала досить широко використовуватися для лікування безпліддя у багатьох країнах Європи. Спочатку нативна сперма вводилася жінці до заднього зводу піхви. У подальшому були розроблені методики з зрошенням шийки матки, интрацервикальным впровадженням і застосуванням спеціального шийкового ковпачка.
У 1960-ті рр. були розроблені методики вилучення збагачених і очищених порцій сперми. Це дало поштовх подальшому розвитку репродуктивних технологій. Для підвищення вірогідності зачаття сперматозоїди стали вводити безпосередньо в порожнину матки і навіть в устя маткових труб. Використовувався також спосіб интраперитониальной інсемінації, коли порцію підготовленої сперми за допомогою пункції Дугласова простору поміщали безпосередньо до яєчника.
Навіть подальше впровадження складних інвазивних та екстракорпоральних репродуктивних технологій не привело до втрати актуальності штучної інсемінації. В даний час активно використовується в основному внутрішньоматкове введення сперми, причому нерідко ця методика стає першим і успішним способом допомоги безплідним парам.
Показання для внутрішньоматкової інсемінації
Штучна внутрішньоматкова інсемінація може бути використана лише у певної групи безплідних пар. Визначення показань і протипоказань з прогнозом результативності процедури проводять після обстеження обох статевих партнерів. Але в ряді випадків оцінка репродуктивного здоров’я потрібне лише для жінки. Так буває при бажанні завагітніти поза шлюбу або при наявності у чоловіка непереборних перешкод до сперматогенезу (відсутність з якихось причин обох яєчок).
У РФ при вирішенні питання про доцільність інсемінації спермою чоловіка або донора спираються на Наказ МОЗ РФ № 67 від 26.02.2003. Виділяють показання з боку жінки і з боку її статевого партнера (чоловіка).
Внутрішньоматкова інсемінація замороженої донорською спермою використовується при чоловічому безплідді, наявності у чоловіка спадкових захворювань з несприятливим медико-генетичним прогнозом і при сексуально-эякуляторных розладах, якщо вони не піддаються терапії. Показанням є також відсутність у жінки постійного статевого партнера.
Внутрішньоматкова інсемінація спермою чоловіка (нативної, що пройшла попередню підготовку або кріоконсервації) проводиться при цервікальному факторі безпліддя, вагінізмі, при безплідді неясного генезу, овуляторної дисфункції, легкого ступеня ендометріозу. Чоловічим фактором є помірні эякуляторно-сексуальні розлади та наявність субфертильной сперми.
Як і інші допоміжні методики, інсемінація не проводять при наявності активного запального процесу інфекційного захворювання або злоякісної пухлини будь-якої локалізації. Підставою для відмови можуть стати також деякі психічні та соматичні захворювання, якщо вони є протипоказанням до настання вагітності. Не можна застосовувати інсемінацію і при наявності виражених вад розвитку та патології матки, що перешкоджають виношування дитини.
Методика проведення
Для здійснення внутрішньоматкової інсемінації не потребує госпіталізації жінки. В залежності від типу безпліддя процедура проводиться в природний або стимульований цикл жінки. Протокол гормональної стимуляції гиперовуляции визначається лікарем і найчастіше схожий з таким при підготовці до ЕКЗ.
Попередньо проводять ретельне обстеження партнерів для виявлення найбільш ймовірну причину безпліддя. Обов’язково робляться спроби лікування та корекції виявлених відхилень з повторним контролем результатів. Лише після цього може бути прийнято рішення про необхідність інсемінації з оцінкою необхідності використання замороженої донорської сперми.
Виділяють кілька етапів проведення процедури:
- використання протоколу стимуляції гиперовуляции у жінки (при необхідності);
- фолікулометрія і лабораторний моніторинг настання природної або стимульованої овуляції;
- паркан сперми статевого партнера або розморожування кріоконсервованої сперми донора (або чоловіка), проводиться в периовуляторный період;
- підготовка сперми до інсемінації;
- введення отриманої порції матеріалу через цервікальний канал у матку за допомогою шприца з приєднаним тонким катетером.
Сама процедура внутрішньоматкової інсемінації нетривала і безболісна. Для полегшення доступу і забезпечення візуального контролю лікар зазвичай використовують вагінальні дзеркала. Шийка матки зазвичай не потребує додаткового розширення, малий діаметр катетера дозволяє без особливих труднощів провести його через відкритий в період овуляції цервікальний канал. Тим не менш, іноді потрібно застосування цервікальних розширювачів невеликого діаметру. Для інсемінації в даний час використовують напівжорсткі або гнучкі катетери з ефектом «пам’яті».
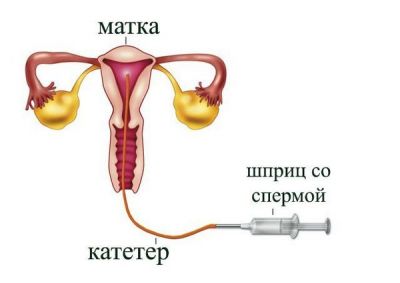
Внутрішньоматкове введення сперми проводиться без використання яких-небудь способів візуалізації положення кінчика катетера. Під час процедури лікар орієнтується на свої відчуття при проходженні цервікального каналу і натисканні на поршень шприца. По завершенні введення всієї порції підготовленої сперми катетер обережно витягають. Після внутрішньоматкової інсемінації жінці бажано протягом 30 хвилин лежати на спині. Лікар при цьому обов’язково відслідковує появу ознак вираженої вазовагальной реакції та анафілаксії, при необхідності надаючи екстрену допомогу.
Підготовка сперми
Внутрішньоматкова інсемінація – це простий, безболісний і неінвазивний спосіб підвищити шанси на запліднення овулирующей яйцеклітини. При цьому сперматозоїдів не доводиться виживати в кислому і не завжди сприятливому середовищі піхви і самостійно проникати через цервікальний канал шийки матки. Тому, навіть недостатньо активні чоловічі статеві клітини отримують можливість брати участь у заплідненні. А штучно створювана в порожнині матки висока концентрація сперматозоїдів істотно збільшує ймовірність зачаття.
При проведенні внутрішньоматкової інсемінації використовується сперма статевого партнера жінки або заморожений біологічний матеріал донора. Вибір залежить від якості еякуляту, наявності протипоказань до використання біоматеріалу чоловіка (наприклад, при наявності важких генетичних аномалій) та інших критеріїв. Особливих вимог до паркану нативної сперми немає. Але еякулят бажано отримувати в медичному закладі для швидкої і максимально щадить транспортування його в лабораторію.
Призначена для інсемінації сперма проходить нетривалу попередню підготовку. Зазвичай вона триває не більше 3 годин. Підготовка необхідна для відбору життєздатних сперматозоїдів і отримання максимально очищеного матеріалу перед введенням його в порожнину матки. Взяту від статевого партнера або сперму донора досліджують у відповідності зі стандартами ВООЗ для уточнення кількості і якості сперматозоїдів, оцінки перспективності її використання для інсемінації (про основному методі аналізу сперми ми писали в нашій статті «Спермограма»). Після цього нативний еякулят залишають на 30 хвилин для природного розрідження, а розморожений зразок можна відразу піддавати обробці.
Для підготовки сперми може бути використаний один з методів:
- спливання, засноване на активному переміщенні рухомих і життєздатних сперматозоїдів на поверхні промывающей середовища;
- промивання з використанням препаратів для підвищення рухливості сперміїв (пентоксифиллинов, метилксантинів);
- центрифугування розведеного зразка сперми із створенням градієнта щільності;
- фільтрація промитої і отцентрифугированной порції еякуляту через скловолокно.
Вибір способу підготовки матеріалу залежить від змісту морфологічно нормальних і зрілих статевих клітин, а також від класу їх рухливості. У будь-якому випадку використовується методика обробки сперми для внутрішньоматкової інсемінації повинна забезпечувати максимально повне видалення сім’яної плазми. Це необхідно для попередження розвитку анафілактичного шоку та інших небажаних реакцій з боку організму жінки. Разом з насіннєвою плазмою видаляються антигенні протеїни (білки) і простагландини.
Важливо також звільнити еякулят від мертвих, незрілих і нерухомих сперматозоїдів, лейкоцитів, бактерій та домішкових епітеліальних клітин. Грамотна попередня підготовка забезпечує спермиям захист від утворених вільних радикалів кисню і зберігає стабільність генетичного матеріалу клітин. В результаті обробки фахівець отримує зразок з максимальною концентрацією придатних до запліднення сперматозоїдів. Він не підлягає зберіганню і повинен бути використаний той же день.
Штучна інсемінація будинку

Іноді проводиться внутрішньоматкова інсемінація у домашніх умовах, у цьому випадку пара використовує спеціальний набір і нативний свіжий еякулят. Але сперму при цьому не вводять в порожнину матки, щоб уникнути інфікування і розвитку анафілаксії. Тому така процедура фактично є піхвової. В набір для внутрішньоматкової інсемінації у домашніх умовах найчастіше входять сечові тести для визначення овуляції, рівня ФСГ і ХГЛ, шприц і подовжувач до нього, піхвове дзеркало, одноразові рукавички. Сперму набирають у шприц і через подовжувач вводять глибоко у піхву. Це дозволяє створити високу концентрацію сперматозоїдів близько шийки матки.
Після процедури жінці необхідно зберігати горизонтальне положення з піднятим тазом не менше 30 хвилин, щоб уникнути витікання сперми. Оргазм підвищує ймовірність настання вагітності, адже він сприяє скороченню стінок піхви і змінює прохідність цервікального каналу.
У набір входять також високочутливі тести на вагітність. Вони дозволяють вже на 11й день після інсемінації виявити специфічне підвищення рівня ХГЛ у сечі. При негативному результаті та затримці менструації тест повторюють через 5-7 днів.
Ефективність методу
За даними Європейського товариства репродукції людини і ембріології, прогноз настання вагітності після одноразово проведеної внутрішньоматкової інсемінації становить до 12%. При цьому повторна процедура в цьому ж циклі лише незначно збільшує ймовірність зачаття. Сильніше всього на результативність інсемінації впливає час її проведення, бажано здійснювати процедуру максимально близько до терміну овуляції. Залежно від індивідуальних особливостей периовуляторный період настає вже на 12-й день оваріально-менструального циклу або ж припадає на 14 – 16-й дні. Тому дуже важливо максимально точно визначити час передбачуваної овуляції.
Для планування дати інсемінації використовують результати трансвагінального ультразвукового моніторингу дозрівання фолікулів і динамічний контроль рівня лютеїнізуючого гормону в сечі. Ці ж дослідження дозволяють вибрати час для ін’єкції препаратів на основі хоріонічного гонадотропіну – основного тригера овуляції при проведенні стимулюючої протоколу. Через 40-45 год після сечового піку рівня лютеїнізуючого гормону зазвичай відбувається овуляція. Саме в цей період бажано проводити внутрішньоматкову інсемінацію.
На успішність процедури впливають тип безпліддя, параметри використовуваної під час інсемінації сперми, вік партнерів. Важливі також стан маткових труб, товщина і функціональна повноцінність ендометрію в поточному циклі. Для попереднього прогнозу інсемінації іноді в день процедури жінці проводять тривимірне УЗД з визначенням об’єму ендометрію. Достатнім для імплантації плідного яйця вважається об’єм 2 мл і більше.
Чим сильніше фертильність використовуваної для штучної інсемінації сперми, тим вище шанс успішного настання вагітності. Найважливішими параметрами є рухливість сперматозоїдів з можливістю їх цілеспрямованого переміщення, правильність морфологічного будови і зрілість статевих клітин.
Інсемінація показана при легкій та помірно вираженому чоловічому факторі безпліддя, коли в еякуляті виявляється не більше 30% аномальних або малорухомих сперматозоїдів (за стандартами ВООЗ). Для оцінки перспективності використання сперми для внутрішньоматкового введення проводять аналіз отриманого після обробки зразка. І найбільш важливим показником при цьому є загальна кількість рухливих сперматозоїдів.
Ризики та можливі ускладнення

Внутрішньоматкова інсемінація є малоінвазивною репродуктивної методикою. У переважній більшості випадків вона не завдає жінці явного дискомфорту і проходить без ускладнень. Тим не менше, ризик розвитку різних небажаних явищ все ж існує.
До можливих ускладнень цієї процедури відносять:
- болі внизу живота безпосередньо після введення підготовленої сперми, що найчастіше пов’язано з реакцією шийки матки на эндоцервикальное просування катетера і на механічне подразнення тканин;
- вазовагальная реакція різного ступеня вираженості – це стан пов’язаний з рефлекторною реакцією на маніпуляції з шийкою матки, при цьому відбувається розширення периферичних судин, зменшення частоти серцевих скорочень і зниження артеріального тиску;
- загальна алергічна реакція на містяться в промивних середовищах сполуки, найчастіше алергеном служать бензилпеніцилін і бичачий сироватковий альбумін;
- синдром гіперстимуляції яєчників, якщо інсемінація проводилася на тлі провокації суперовуляції;
- інфікування порожнини матки і тазових органів (ймовірність менше 0,2%), що пов’язано з введенням катетера або використанням цервікальних розширювачів.
Окремо виділяють ускладнення, пов’язані з наступила після інсемінації вагітністю. До них відносять багатоплідну вагітність (при використанні протоколу зі стимуляцією гиперовуляции), позаматкову вагітність і мимовільний аборт на ранніх термінах.
Внутрішньоматкова інсемінація може не дати позитивного результату в першому ж репродуктивному циклі. Процедуру можна повторювати до 4 разів, це не вплине на організм жінки негативного впливу і не стане причиною важких ускладнень. При неефективності методу вирішується питання про проведення ЕКО.
loading…
