- Мета процедури
- У яких випадках виконується біопсія?
- Різновиди
- Підготовка
- Порядок виконання
- Період відновлення
- Можливі ускладнення
- Результати
- Біопсія та вагітність
Шийка матки – найбільш вузька частина органу, розташована внизу і з’єднує його з піхвою. В товщі шийки розташовується цервікальний канал. Одна з частих діагностичних процедур при захворюваннях шийки – біопсія.
Що таке біопсія шийки матки? Це хірургічне втручання, під час якого з піхвової частини органу забирається невеликий шматочок тканини. Потім він досліджується під мікроскопом.
Мета процедури
Для чого потрібна біопсія?
Зазвичай її призначають після того, як в області шийки при зовнішньому огляді або взяття мазка була знайдена якась патологія. Зазвичай це відбувається при виявленні ознак передракових змін або раку, а також при виявленні людського вірусу папіломи, здатного викликати злоякісну пухлину органу. Біопсія також призначається для діагностики гострих кондилом і поліпів.
Що виявляє це дослідження?
Воно дає повну інформацію про будову клітин шийки і дозволяє визначити морфологічні (структурні) ознаки захворювань. Гістологічне заключення після мікроскопічної діагностики дає лікареві можливість поставити діагноз, визначити прогноз хвороби і сформувати правильний план лікування пацієнтки.
Біопсія шийки використовується для підтвердження попереднього діагнозу. Це дуже важлива частина діагностики хвороб шийки, без якої неможливо ефективно допомогти жінці. Основна мета процедури – діагностика передракових станів і злоякісних пухлин шийки.
У яких випадках виконується біопсія?
Першим етапом діагностики є огляд поверхні шийки з використанням гінекологічного оптичного апарату – кольпоскопа. Під час кольпоскопії лікар не тільки досліджує поверхню, але і проводить деякі діагностичні проби, що допомагають виявити патологічні вогнища.
Показання до дослідження формулюються після отримання результатів. Виявляються такі аномальні ознаки:
- ділянки епітелію білого кольору, які з’являються після обробки оцтовою кислотою (розчином) і є точною ознакою при дисплазії;
- ділянки, що не окрашивающиеся після обробки розчином йоду при пробі Шіллера; зазвичай вони представлені ороговевающими клітинами, під якими можуть ховатися змінені тканини; така картина спостерігається, зокрема, при лейкоплакії шийки матки;
- пунктуація, або червоні точки на поверхні слизової оболонки, викликані розростанням судин;
- мозаїка, що представляє собою ділянки розгалужених стромальних (подслизистых) сосочків, розділені дрібними судинами;
- атипова зона трансформації, що об’єднує декілька з перерахованих вище ознак;
- нерівна або горбиста поверхня, що може бути ознакою раку;
- кондиломи;
- запалення;
- атрофія;
- справжня ерозія;
- поліп;
- ендометріоз.
При всіх перерахованих станах і захворюваннях необхідно гістологічне дослідження змінених тканин.
Крім того, біопсія проводиться при поєднанні кольпоскопических ознак папіломавірусної інфекції в поєднанні з виявленням цього вірусу високою онкогенності:
- лейкоплакія;
- мозаїка і пунктуація.
Такі зміни можуть бути ранньою ознакою раку шийки.
Дослідження також показано, якщо у пацієнтки виявлено Пап-мазки 3-5 класу:
- поодинокі клітини з порушеним будовою ядра або цитоплазми (койлоцити);
- поодинокі клітини, що мають явні ознаки злоякісності;
- ракові клітини у великій кількості.
У розшифровці Пап-мазка, при якій необхідна біопсія, можуть зустрітися такі позначення:
- ASC-US – змінені клітини епітелію, що з’явилися з незрозумілої причини;
- ASC-H – змінені клітини, які вказують на передрак або пухлина;
- AGC – змінені клітини циліндричного епітелію, характерного для цервікального каналу;
- HSIL – передрак епітелію;
- AIS – передрак цервікального каналу.
Потрібно детально розпитати лікаря, що означають виявлені зміни. Це допоможе жінці прийняти вірне рішення про подальше лікування.
Дослідження протипоказане під час запальних захворювань статевих та інших органів, зокрема, при кольпіті або гострої респіраторної інфекції. Воно не проводиться при хворобах крові, що супроводжуються вираженим порушенням згортання крові (тромбоцитопенія, гемофілія).
Основна причина, по якій біопсію на час відкладають – інфекційні захворювання статевих органів. Крім того, при необхідності загальної анестезії можуть виникнути обмеження, пов’язані з лікарською алергією, тяжкими захворюваннями серця, епілепсією, діабет.
Різновиди маніпуляції
Види біопсії шийки матки:
Вибір методу втручання залежить від передбачуваного захворювання, його тяжкості і загального стану пацієнтки.
Підготовка
Процедуру планують у відповідності з менструальним циклом. На який день циклу роблять маніпуляцію? Зазвичай через 5-7 діб після першого дня менструації. Це необхідно для загоєння ранки до настання наступних місячних, що зменшує вірогідність подальшого запалення. Крім того, клітини ендометрію, що потрапляють під час менструації на незагоєну ранку, можуть там закріпитися і надалі викликати ендометріоз.
Призначаються наступні дослідження:
- аналіз крові та сечі;
- при наявності показань – визначення в крові рівня білірубіну, печінкових проб, креатиніну, сечовини та цукру;
- коагулограма (дослідження згортання крові);
- мазок для виявлення мікрофлори;
- Пап-мазок;
- аналізи на вірусні гепатити, ВІЛ, сифіліс;
- аналізи на хламідіоз, уреаплазмоз, мікоплазмоз;
- кольпоскопія.
Якщо виявиться інфекційний процес, біопсія може бути виконана тільки після його усунення.
Попередньо слід повідомити лікаря про прийнятих ліках. Необхідно відмінити препарати, що збільшують ризик кровотечі, наприклад:
- Аспірин;
- Ібупрофен;
- Варфарин.
Крім списку ліків, докторові необхідно повідомити наступну інформацію:
- алергія на медикаменти або продукти харчування;
- періодичні ненормальні кровотечі у пацієнтки або членів її сім’ї;
- наявність діабету, високого тиску, хвороб серця;
- перенесений раніше тромбоз глибоких вен або тромбоемболія легеневої артерії;
- проведені раніше оперативні втручання (видалення апендикса, жовчного міхура і так далі) і особливості відновлення після них.
Як мінімум за добу до процедури необхідно припинити вагінальні спринцювання, не користуватися тампонами, не застосовувати лікувальні вагінальні креми або свічки.
Перед маніпуляцією не потрібно користуватися засобами для інтимної гігієни, палити і вживати алкоголь. Особи з діабетом повинні попередньо проконсультуватися у ендокринолога: можливо, знадобиться тимчасове зміна дози інсуліну або цукрознижувальних медикаментів.
Перед біопсією проводять звичайне обстеження пацієнтки та гінекологічний огляд. Після бесіди з лікарем про необхідність процедури, порядок її проведення, можливі ускладнення жінка підписує згоду на виконання маніпуляції.
Якщо планується наркоз, підготовка до біопсії шийки матки супроводжується відмовою від прийому їжі, рідини і лікарських препаратів протягом 12 годин перед процедурою.
Можливо, що у жінки виникне невелика кровотеча після біопсії. Тому з собою слід взяти упаковку прокладок. Після анестезії пацієнт буде відчувати деяку сонливість, тому потрібно, щоб її відвезли додому родичі. Сідати їй самій за кермо вкрай небажано.
Згідно сучасним вимогам, процедура завжди повинна проводитися під контролем кольпоскопії – прицільна біопсія шийки матки.
Порядок виконання маніпуляції
Як проводиться біопсія шийки матки?
У відповідності з обсягом видаляється тканини вона може бути виконана в жіночій консультації з використанням місцевої анестезії або в стаціонарі під наркозом.
Процедура починається як звичайний огляд у гінеколога. Для знеболювання використовується зрошення шийки спреєм з лідокаїном або введення цього препарату безпосередньо в тканину органу. Якщо буде проводитися кругова біопсія шийки матки, необхідна спінальна, епідуральна або внутрішньовенна анестезія, яка використовується тільки в умовах стаціонару.
У піхву вводять розширювач, шийку захоплюють щипцями і опускають ближче до входу в піхву і обробляють її оцтовою кислотою або йодом, щоб виявити підозрілі ділянки. Якщо маніпуляція проводиться без знеболювання, у цей час пацієнтка може відчувати незначне печіння. Лікар видаляє патологічну тканину за допомогою біопсійних щипців, скальпеля або іншого інструменту.
Боляче робити біопсію шийки матки?
В умовах відповідного знеболювання жінка не відчуває жодних неприємних відчуттів. У шийці мало больових рецепторів, тому маніпуляції на ній можуть приносити дискомфорт, але болю не викликають. Якщо використовується внутрішньовенна, спінальна або епідуральна анестезія, обстеження абсолютно безболісно.
Як роблять біопсію залежно від способу втручання?
Шматочок тканини беруть з патологічного ділянки, виявленого при кольпоскопії. Якщо таких точок декілька, і вони виглядають неоднорідними, забирають кілька зразків. Лікар вирізає скальпелем клиновидний ділянку на межі здорової і зміненої частини шийки. Він повинен бути досить великим: 5 мм завширшки і до 5 мм в глибину, щоб захопити підлягає тканина. Це необхідно, щоб оцінити ступінь проникнення змінених клітин під епітелій.
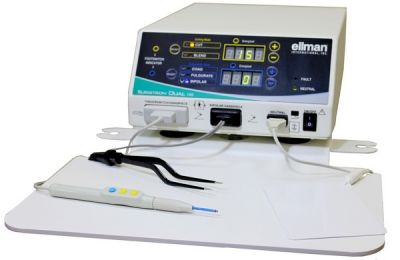
Апарат Сургитрон для радіохвильової біопсії, т. зв. «радионож»
При використанні спеціального інструменту конхотома, що нагадує щипці, може пошкодитися будова тканини, що ускладнює діагностику. Діатермічна або петльові біопсія шийки матки може супроводжуватися обвуглюванням країв зразка, що також знижує якість. Тому краще використовувати скальпель. Але оптимальний варіант процедури – з допомогою радіохвиль, тобто біопсія шийки матки Сургитроном. Це хірургічний апарат «радионож», за допомогою якого швидко, безкровно і точно беруть біопсійний матеріал.
Після процедури на ранку в області шийки накладають окремі кетгутовые шви, які згодом розійдуться. Якщо проводилася ножова біопсія, у піхву вводять гемостатичну губку або тампон, змочений фібрином або амінокапронової кислотою. Це необхідно для зупинки кровотечі. При діатермокоагуляції чи радіохвильової біопсії ці маніпуляції не потрібні, оскільки тепло «запаює» пошкоджені судини, і кров відразу зупиняється.
Взяття біопсії шийки матки повинна завжди супроводжуватися обстеженням цервікального каналу, щоб виключити його передракові зміни.
Отриманий зразок тканини фіксують в розчині формальдегіду і направляють в лабораторію для дослідження під мікроскопом.
Конізація, або кругова біопсія супроводжується видаленням більшої кількості тканини. Проводиться циркулярне висічення шийки у вигляді конуса, підставою спрямованого в бік піхви, а верхівкою – в цервікальний канал. Необхідно захопити не менше третини каналу. Для цього використовується спеціальний скальпель, наконечник Роговенко, радионож або проводиться ультразвукова біопсія шийки матки.
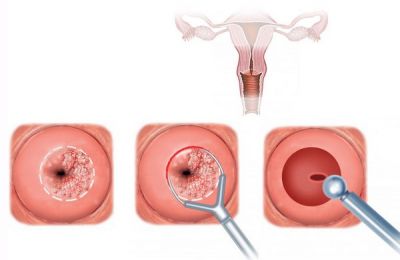
Кругова біопсія шийки матки
Кругова біопсія – не тільки діагностичний, але і лікувальна маніпуляція. Видалення тканин потрібно проводити так, щоб у біоптат потрапили всі змінені клітини і частина здорової шийки.
Це дослідження проводиться в таких випадках:
- поразка цервікального каналу, яке поширюється з шийки;
- передрак каналу за даними діагностичного вискоблювання;
- підозра на проростання пухлини в підлеглі тканини при кольпоскопії, яке не підтвердилося при звичайній біопсії.
Показання для виконання процедури в стаціонарі:
- конізація;
- лазерна біопсія;
- необхідність внутрішньовенної анестезії.
Період відновлення
Ексцизійна біопсія шийки матки виконується амбулаторно, після неї пацієнт може йти додому. На наступний день вона може вийти на роботу, або їй видають лікарняний лист на 1-2 дні.
Після конізації жінка залишається під наглядом лікарів протягом 1-2 діб. Лікарняний лист їй видається на термін до 10 днів.
В перші дні можуть турбувати слабкі болі в нижній частині живота і незначні кров’янисті виділення. Іноді вони мають зеленуватий відтінок з-за обробки шийки розчином йоду. Ці ознаки зберігаються не більше тижня. Якщо болі після біопсії доставляють дискомфорт, можна використовувати звичайні знеболюючі таблетки. Можна покласти на поперек теплий компрес або загорнутися у вовняну хустку.
Для профілактики інфекційних ускладнень лікар може призначити деякі лікарські препарати, наприклад, вагінальні таблетки Тержинан. Їх потрібно вводити на ніч протягом 6 діб.
Інші ліки, які може призначити лікар в перші дні після біопсії:
- антимікробні препарати Метронідазол або Орнідазол у вигляді таблеток;
- ректальні супозиторії Генферон для стимуляції місцевого імунітету;
- вагінальні супозиторії Бетадин.
Можуть призначатися супозиторії, прискорюють загоєння і запобігають утворення рубця, наприклад, Депантол.
Жінці рекомендується носити бавовняну білизну і користуватися вбираючими прокладками. Потрібно щодня підмиватися милом без запаху і добре просушувати область промежини. Водити машину можна тільки через добу.
Що не можна робити після біопсії: піднімати предмети важче 3 кг, застосовувати вагінальні тампони або спринцювання протягом тижня при эксцизионной біопсії або місяці після конізації. Статеві контакти не вирішуються протягом 4 тижнів після звичайної процедури і 6-8 тижнів після конізації. Згідно з закордонним рекомендацій, обмеження статевого життя після пункційної біопсії триває лише протягом тижня. Протягом 2-4 тижнів не слід приймати ванну, відвідувати сауну, басейн.
Загоєння ранки відбувається через 4-6 тижнів залежно від кількості видаленої тканини. Після закінчення цього терміну жінка відвідує гінеколога, який проводить огляд шийки за допомогою дзеркал.
Місячні після біопсії настають у звичайні терміни, так як процедура не впливає на гормональний статус і стан ендометрію. Може бути невелике зміщення циклу, пов’язане з емоційною реакцією пацієнтки або з особливостями відновного періоду.
Можливі ускладнення
Фактори ризику, що збільшують ймовірність ускладнень:
- ожиріння;
- куріння;
- літній вік;
- високий рівень цукру і/або глікозильованого гемоглобіну у осіб з діабетом;
- порушення функції нирок з підвищенням рівня сечовини і креатиніну в крові;
- порушення роботи печінки із збільшенням рівня білірубіну, трансаміназ та інших печінкових проб;
- хронічні хвороби легенів;
- порушення згортання;
- аутоімунні захворювання та інші хронічні хвороби;
- ослаблений імунітет.
Неприємні наслідки біопсії шийки матки зазвичай виникають при розвитку інфекції і проявляються такими станами, як:
- болі внизу живота;
- піхвові виділення з неприємним запахом і свербіння в області промежини;
- висока температура тіла;
- поява рясних виділень після того, як вони вже практично зникли;
- виділення темних згустків крові;
- виділення жовтого кольору;
- погіршення загального стану.
Слід звернутися в лікарню, якщо з піхви йде кров, і це не менструальна кровотеча. Затримка місячних після біопсії більше тижня може бути ознакою настала вагітність, яка виникла при недотриманні обмежень на статеве життя. У будь-якому випадку при збої менструального циклу потрібно відвідати гінеколога.
Іноді ускладнення можуть виникнути внаслідок алергії на знеболюючий препарат. У цьому випадку можлива реакція у вигляді кропив’янки, набряку Квінке або навіть анафілактичного шоку. Ці наслідки розвиваються практично відразу після введення ліків, тому лікарі можуть надати негайну допомогу пацієнтці.
При проведенні спінальної або епідуральної анестезії жінка протягом деякого часу може відчувати слабкість в ногах і біль у спині. Якщо ці симптоми не проходять протягом 2 днів, необхідно звернутися до лікаря.
Якщо лікар проводить процедуру технічно правильно, а жінка дотримується всі його подальші рекомендації, то ускладнення після біопсії шийки матки розвиваються дуже рідко. При великій конізації або високому видаленні цервікального каналу можливо рубцеве звуження шийки, надалі перешкоджає зачаттю і нормальному перебігу вагітності. При великому обсязі видаленої тканини на поверхню шийки може нарости циліндричний епітелій з її каналу, і виникне ектопія (псевдоерозія).
Результати
Що показує біопсія шийки матки?
За допомогою гістологічного дослідження отриманого матеріалу лікар визначає, чи є на поверхні органу змінені клітини. Ці порушення можуть не загрожувати тяжкими наслідками або бути ознакою передраку та злоякісної пухлини.
Згідно класифікації ВООЗ, розрізняють слабку, помірну або тяжку дисплазію і карциному in situ – ранню стадію раку. Також визначають ступінь цервікальної интранеоплазии (CIN). Цей поділ проводиться за глибиною проникнення змінених клітин в товщу шкіри та підлеглі тканини. Крім того, визначають зміни шийки, викликані вірусом папіломатозу.
Розшифровка результатів аналізів дозволяє віднести виявлені зміни до однієї з наступних груп:
1. Фонові
Які не переходять в передрак, але можуть служити основою для розвитку хвороби:
- дисгормональні гіперпластичні (ендоцервікоз, поліп, папілома без ознак атипії, проста лейкоплакія і ендометріоз);
- запальні (справжня ерозія, цервіцит);
- посттравматичні (розрив шийки, ектропіон, рубці, шийково-вагінальний свищ).
2. Передракові
Які ще не є злоякісними, але з певною ймовірністю (близько 50%) при відсутності лікування можуть трансформуватися в пухлину:
- дисплазія на здоровій шийці або при фонових процесах;
- лейкоплакія з атипією;
- аденоматоз.
3. Рак шийки
Безпосередньо злоякісні утворення:
- преклинический – рання стадія хвороби, що протікає безсимптомно (рак in situ, з початковою інвазією, микрокарцинома);
- клінічно виражений (плоскоклітинний, залізистий, світлоклітинний, низькодиференційований).
В залежності від того, які саме зміни виявлені у пацієнтки, лікар ставить діагноз і призначає різне лікування. Тому біопсія – незамінний метод, що дозволяє у багатьох випадках розпізнати рак на ранній стадії і вчасно допомогти пацієнтці.
Достовірність даних біопсії для виявлення передракових захворювань та раку становить 98,6%. Це означає, що якщо одержано такі результати, в переважній більшості випадків помилка в діагностиці виключена.
Біопсія проводиться під контролем біопсії, підвищує якість діагностики на 25%. Тому кольпоскопічний контроль повинен бути обов’язковою частиною процедури.
Єдиним недоліком методу вважається обмежена можливість використовувати його кілька разів у однієї і тієї ж жінки. Тому на питання, як часто можна робити біопсію, відповідь така: повторне дослідження призначається лише в разі крайньої необхідності. Травмування шийки може призвести до її рубцевим змінам, що утруднить виношування вагітності і пологи. Повторну конізацію найчастіше проводять з метою лікування, а не діагностики.
Зразок, отриманий при біопсії, направляється в лабораторію. Там його обробляють і готують зрізи, які патоморфолог вивчає під мікроскопом. Результат дослідження зазвичай готовий через 2 тижні після біопсії, але в деяких установах цей термін скорочується до 3 діб.
Багато жінок після отримання даних біопсії відчувають розгубленість і не розуміють, що значить ця інформація. Якщо роз’яснення лікаря здаються пацієнтці недостатньо зрозумілими, вона може звернутися до іншого фахівця, щоб дізнатися «друга думка» і розвіяти свої сумніви в діагнозі і тактику лікування.
Біопсія та вагітність
Вилучення шматочка тканини шийки надалі викликає утворення невеликого рубчика, складається з сполучної тканини. Він нееластичний і не розтягується при пологах. Тому при народженні дитини збільшується ризик розриву шийки.
Великі рубці можуть деформувати шийку, в результаті чого стінки цервікального каналу нещільно змикаються. Це може привести до загрози переривання вагітності та інших ускладнень.
Тому біопсія шийки матки нерожавшим повинна проводитися максимально акуратно. У таких жінок не повинна використовуватися электроэксцизия або діатермокоагуляція (видалення тканини з допомогою нагрітої електрикою петлі), оскільки при такій процедурі виникає невеликий опік навколишнього слизової оболонки. Це збільшує ймовірність рубця. Найкращий варіант для жінок, які планують в майбутньому вагітність, – радіохвильова біопсія.
Вагітність після біопсії протікає нормально, якщо процедура була проведена з допомогою лазера, ультразвуку, радионожа. В інших випадках утворився рубець може стати причиною неспроможності шийки.
Біопсія шийки матки при вагітності призначається тільки у виняткових випадках, наприклад, для діагностики раку, при якому не можна виношувати дитину. Зазвичай вона не проводиться у I триместрі, так як збільшує ризик викидня. У II триместрі виконання цієї процедури більш безпечно. У III триместрі біопсію також зазвичай не використовують, щоб не спровокувати передчасні пологи.
Конізація проводиться тільки при виправданому підозрі на рак. Вишкрібання цервікального каналу при вагітності не використовується.
Коли можна вагітніти?
Статеве життя дозволяється після повного загоєння шийки, тобто через 4-8 тижнів після маніпуляції в залежності від її виду. Ступінь відновлення визначає лікар при повторному огляді. Якщо ранка зажила без ускладнень, можна вести статеве життя і вагітніти.
loading…
