- Класифікація
- Етіологія
- Клінічна картина
- Діагностика
- Лікування
- Прогноз і профілактика
Тіло матки представлено товстим м’язовим шаром (міометрія), выстланным зсередини слизовою оболонкою – ендометрієм. Зовні матка вкрита листком очеревини, який утворює зв’язки, що утримують орган в малому тазу. Матка добре постачається кров’ю, має велику мережу лімфатичних судин і нервових закінчень.
Новоутворення матки — поширена гінекологічна патологія. Щоб вчасно її діагностувати і вилікувати, необхідно регулярно відвідувати гінеколога.
Класифікація

В залежності від характеристик клітин і цілого новоутворення виділяють наступні основні види пухлин матки:
- доброякісні;
- злоякісні.
Новоутворення формуються з клітини-попередниці, яка з якихось причин придбала здатність до неконтрольованого поділу. В результаті такого розмноження утворюється безліч клітинних елементів, генетично ідентичних попередниці, які також постійно діляться. Крім високої швидкості утворення нових клітин пухлина характеризується відстроченої загибеллю старих, тому обсяг утворення постійно збільшується.
Доброякісні новоутворення ростуть повільно, не проникають в глиб оточуючих тканин, не отруюють організм і не метастазують. Злоякісні мають протилежні властивості: швидке зростання, схильність до проростання.
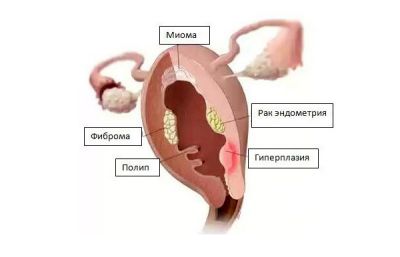
Які бувають пухлини в матці в залежності від їх походження:
- мезенхімальні, що відбуваються із сполучнотканинної основи органу (фіброма, саркома);
- м’язові, що беруть початок з клітин міометрія (міома, миосаркома);
- епітеліальні, що ростуть з поверхневого шару матки (рак ендометрію).
Окремо розглядаються утворення, що виникають внаслідок патології вагітності (хориокарцинома).
Класифікація пухлин залежить від того, доброякісні вони чи ні.
Міома матки
Саме часте утворення тіла матки – лейоміома. Вона буває підслизова (субмукозная), міжм’язова (интрамуральная) і субсерозная, розташована під зовнішньою оболонкою органу. Для визначення тактики лікування лікарі застосовують клінічну класифікацію:
- міома малих, середніх або великих розмірів;
- множинна дрібновузлове;
- множинна з домінантним вузлом середнього розміру;
- підслизова;
- на ніжці (педункулярная).
Рак матки
Рак – найчастіша злоякісна пухлина матки. Залежно від клітинної будови розрізняють кілька гістологічних типів новоутворення:
— аденокарцинома;
— светлоклеточная аденокарцинома;
— рак, який в свою чергу поділяється на:
- плоскоклітинний;
- железистоплоскоклеточный;
- муцинозный;
- серозний;
- недиференційований.
Визначення мікроскопічного будови пухлини проводиться, в тому числі, для підбору ефективної хіміотерапії.
Розрізняють високо-, помірно – і низькодиференційований рак. Чим менше диференціювання клітин, тим гірший прогноз захворювання. Низкодифференцированные клітини володіють більшою швидкістю поділу і здатністю до метастазування, цей стан позначається як G3 (диференціювання 3 ступеня).
Стадії раку визначаються за системою TNM, а також за класифікацією FIGO. Чим більше цифра, що стоїть після відповідної літери, тим важче захворювання.
Так, Т1 означає, що пухлина вражає тільки тіло матки, не поширюючись на шийку (відповідно Т2). На стадії Т3 ракові клітини проникають в яєчник або піхву, при Т4 – в пряму кишку або сечовий міхур. N1 означає поразку прилеглих лімфовузлів (тазових і розташованих близько черевної аорти). М1 – це віддалені метастази.
Злоякісна пухлина мезенхимальная
Стромальная пухлина матки, або саркома утворюється не з самих епітеліальних клітин, як рак, а із сполучнотканинної основи ендометрію – мезенхіми. При високого ступеня диференціювання відносно сприятливий перебіг хвороби. Чим вище незрілість клітин вогнища, тим швидше зростає освіта і тим гірше прогноз.
Основний симптом пухлини неспецифічний – це кров’янисті виділення. Якщо освіта має великий розмір, можуть здавлюватися сусідні органи.
Діагностичні процедури аналогічні тим, що виконуються при міомі і раку матки. Лікування включає променеву терапію, видалення матки і придатків. Високодиференційовані пухлини, чутливі до гормонів.
Трофобластическая хвороба
Досить рідко зустрічається і мало вивчене захворювання, що виникає в результаті ускладнень вагітності, — трофобластическая пухлина матки (хоріонепітеліома та міхурово занесення). Вона розвивається із залишків плаценти і виробляє хоріонічний гонадотропін.
Провідний симптом хвороби – кровотеча. Воно може виникати через кілька місяців після пологів. Діагноз ставиться на підставі гістологічного дослідження біоптату матки. Питання лікування досі обговорюються. Зокрема, не завжди зрозумілі показання для видалення матки.
Особливістю освіти є його висока чутливість до хіміотерапії. Ці препарати допомагають добитися повного лікування в більшості випадків.
Етіологія
Остаточно причини утворення пухлини матки не з’ясовані.
Етіологія миоматозного вузла
Найімовірніший механізм розвитку міоми – пошкодження клітин вже в зрілому органі внаслідок запальних процесів, травм під час абортів або хірургічних втручань, гормональних порушень. Деякі вчені вважають, що патологія клітин-попередників може виникати ще в ембріональному періоді під впливом різноманітних пошкоджуючих факторів, діючих на організм майбутньої дитини.
Припускають, що незлокачественная пухлина матки виникає при накопиченні змінених клітин міометрія, в яких змінюється генетична структура. Ці порушення розвиваються внаслідок багаторазових менструальних циклів. Під впливом самої менструації, ендометріозу, запалення або травми патологічні клітини починають розмножуватися. Таким чином, стан вагітності зменшує ймовірність розвитку міоми.
Спочатку миоматозный вузол росте під дією жіночих статевих гормонів. Надалі він сам стає джерелом цих речовин, і його зростання вже не залежить від циклічних коливань гормонального фону у жінок.
Механізм розвитку раку ендометрію
Рак ендометрія виникає на тлі змін гормональної регуляції внаслідок захворювань гіпоталамо-гіпофізарної системи і яєчників або їх функціональних порушень. Коливання рівня гормонів в цьому випадку відрізняються від норми. Під їх впливом клітини ендометрію поступово перероджуються з формуванням передракового стану – гіперплазії.
Передрак з великою ймовірністю може переродитися в злоякісну пухлину. Причина трансформації гіперпластичних процесів в рак невідома.
Злоякісні пухлини частіше виникають в наступних ситуаціях:
- порушення обміну речовин (ожиріння, діабет);
- безпліддя, ановуляція, підвищена секреція естрогенів яєчниками;
- пухлини яєчників, які володіють гормональною активністю;
- спадкова схильність;
- відсутність вагітностей, пологів, а також статевого життя;
- пізніше початок і припинення менструацій;
- прийом Тамоксифену (ліки, що призначається при раку молочної залози).
Гормонозалежні пухлини матки виникають у 70% жінок. Вони розвиваються на фоні порушень менструального циклу, безпліддя та іншими гормональних змін. Протягом таких новоутворень більш сприятливий. Однак вони можуть супроводжуватися утворенням множинних пухлин в кишечнику, яєчниках, молочних залозах.
Гормонально незалежні пухлини виникають на тлі атрофії ендометрію і характеризуються відсутністю обмінних порушень, швидким ростом і здатністю до метастазування. Їх протягом менш сприятливий.
Думка. Походження раку матки багато вчених пов’язують з генетичними порушеннями.
Клінічна картина
Симптоми доброякісної освіти
Доброякісна пухлина матки більш ніж у половини пацієнток не має симптомів. В інших випадках, особливо при великих або множинних вузлах, жінок турбують:
- рясні, нерідко болючі менструації;
- безпліддя, викидні;
- здавлення сечового міхура або кишечнику, що супроводжується частим сечовипусканням або запорами;
- постійні болі внизу живота;
- гострі болі при перекруте ніжки пухлини;
- запаморочення, слабкість, блідість шкіри, ламкість волосся – ознаки анемії, викликаної дефіцитом заліза при хронічній крововтраті.
Можливі симптоми доброякісної пухлини матки (міоми) під час вагітності:
- передчасні пологи;
- аномалії розвитку плода, затримка його зростання;
- кровотеча після пологів.
Невеликі вузли при вагітності зазвичай припиняють рости, а великі нерідко збільшуються, але не більше ніж на чверть від початкового розміру. У частини пацієнток (близько 10-12%) діаметр новоутворення зменшується.
Клініка онкопатології
Ракова пухлина матки на ранніх стадіях не супроводжується жодними проявами. Надалі з’являються маткові кровотечі, виділення з піхви і біль.
Молоді жінки, яких турбують кровотечі, часто скаржаться на безпліддя. З цього приводу вони іноді довго лікують дисфункції гіпофіза, гіпоталамуса або яєчників. Гінеколог повинен пам’ятати про можливість раку у таких пацієнток і вчасно направляти їх на дообстеження. Якщо ж кров’янисті виділення починаються вже в постменопаузі, тобто після припинення менструацій з віком, вони служать типовою ознакою раку ендометрію.
У літніх жінок може спостерігатися ще один класичний ознака раку тіла матки – рясні водянисті виділення з піхви.
Болі в животі і попереку виникають на більш пізніх стадіях хвороби. Вони часто пов’язані з метастазуванням пухлини або її проростанням в сусідні органи. В цей час можуть з’явитися виділення і лихоманка при розпаді пухлини.
Метастази раку зазвичай поширюються в тазові лімфовузли по лімфатичних судинах. Ракові клітини при попаданні в кров, розносяться по всьому організму. Віддалені метастази виникають в сальнику, легенях, кістках, печінці. При цьому виникають відповідні симптоми:
- болі в животі, кістках;
- кашель, задишка, біль у спині;
- біль у правому підребер’ї;
- жовтушність шкіри;
- виражена слабкість, виснаження;
- переломи кісток;
- збільшення в розмірах живота за рахунок накопичення в ньому рідини (асцит).
Діагностика
При підозрі на новоутворення матки проводиться загальне і гінекологічне обстеження. Призначається аналіз крові для діагностики анемії. При раку може підвищуватися ШОЕ.
Розпізнавання міоми
Діагностика доброякісних пухлин матки заснована, насамперед, на даних ультразвукового дослідження (УЗД). Використовується трансвагінальний метод з введенням датчика в піхву. Вузли часто видаляються хірургічно з допомогою сучасних методів, що зберігають орган. Тому лікарю важливо знати кількість вогнищ, їх розміри і розташування.
Гидросонография – метод УЗД з наповненням матки рідиною. З її допомогою відмінно діагностується підслизова міома, оцінюється товщина маткової стінки і стан ендометрію. Гидросонография виявляє ознаки пухлини матки в 100% випадків.
Якщо планується операція емболізації маткових артерій (ЕМА), необхідно заздалегідь дізнатися особливості кровопостачання вузлів. З цією метою проводиться доплерографія.
Цей діагностичний метод дозволяє візуалізувати маткові судини, оцінити швидкість кровотоку в них. Отримані дані допомагають відрізнити доброякісні пухлини, що мають низьку швидкість потоку крові, і вогнища злоякісної пухлини – саркоми, для яких характерне інтенсивне кровопостачання.
Перед виконанням ЕМА обов’язково призначається ангіографія. Це рентгенологічне дослідження судин малого тазу, яке проводиться із застосуванням контрастної речовини. Контраст вводиться внутрішньовенно, заповнює судини. Їх внутрішній контур стає чітко видно на знімку. Безладне розташування судин і дрібні скупчення (лакуни) крові – ознака не міоми, а саркоми матки.
Підслизова міома – показання для виконання гістероскопії. Це дослідження полягає в огляді внутрішньої поверхні матки за допомогою спеціального інструменту – гістероскопа. Під час процедури вивчають розміри освіти, його розташування і тип. Також оцінюють можливість видалити такий вузол через цервікальний канал з допомогою ендоскопа.
Щоб уточнити розташування великих вузлів щодо сечового міхура і прямої кишки, виконується магнітно-резонансна томографія. Це обстеження полягає у створенні серії зображень зрізів порожнині малого тазу. Вивчивши їх, лікар точно ставить діагноз. Чутливість методу значно збільшується при використанні контрастної речовини. Можливе виконання комп’ютерної томографії, що дозволяє отримати тривимірне зображення органів малого тазу.
Якщо необхідна диференціальна діагностика субсерозной міоми, пухлин яєчника або заочеревинного простору, не втратила своєї актуальності діагностична лапароскопія.
Під час цього втручання через невеликі розрізи на животі лікар вводить в черевну порожнину пацієнтки невеликі трубки, оснащені мініатюрними інструментами і відеокамерою. За допомогою маленьких щипчики можна взяти біопсію з підозрілих вогнищ. Це допомагає встановити тип пухлини.
Діагностика раку ендометрію
Широко використовується в амбулаторній практиці цитологічний аналіз слизової оболонки. Біопсія проводять за допомогою спеціального шприца, канал шийки при цьому не розширюють. При поширеної пухлини аспіраційна біопсія досить чутлива. При невеликому вогнищі може бути отриманий негативний результат, якщо в аспірат не потраплять патологічні клітини. Цінність дослідження знижується при супутній гіперплазії або поліпах ендометрію, тому рекомендується виконувати маніпуляцію кілька разів.
При УЗД найважливіший ознака – розмір так званого Мэхо. Це відстань між внутрішніми шарами ендометрію, тобто подвоєна його товщина. Цей показник змінюється при патології слизової оболонки. Якщо Мэхо більше 12 мм, призначається аспіраційна біопсія та цитологічне дослідження. При товщині від 4 до 12 мм гістероскопію і взяття біопсійного матеріалу з патологічного вогнища під ендоскопічним контролем. Якщо Мэхо менше 4 мм, показано спостереження.
При виявленні пухлинного вогнища на УЗД лікар описує розміри матки, її контури, структуру м’язової стінки, розташування пухлини, напрямок її зростання (в порожнину органу або назовні), а також оцінює глибину проростання (інвазії) ракових клітин в м’язову тканину.
Для більш точного визначення глибини інвазії використовується кольорове доплеровське картування. Це дослідження дозволяє побачити інтенсивний кровотік в судинах пухлини.
Для розпізнавання залучення лімфовузлів рекомендується провести магнітно-резонансну томографію. Це більш точний метод в порівнянні з УЗД.
Головна діагностична методика при раку матки – гістероскопія. Вона допомагає побачити пухлину на поверхні слизової і виконати біопсію з вогнища поразки. При раку матки обов’язково проводиться роздільне діагностичне вишкрібання.
Як дізнатися, чи є у пацієнтки мікроскопічна пухлина ендометрію? Для цього використовується сучасний метод діагностики – флуоресцентне дослідження. В організм жінки вводять спеціальні речовини, які вибірково зв’язуються з раковими клітинами. Після просвічування лазерним променем на екрані приладу лікар бачить світіння накопичився в пухлинному вогнищі флуоресцентного речовини. Метод має високу інформативність навіть на ранній стадії раку матки.
Остаточна діагностика типу пухлини здійснюється на підставі гістологічного дослідження. Для такого аналізу використовують результати біопсії, отримані при гістероскопії і роздільному вискоблюванні.
Лікування
Терапія доброякісних утворень
Немедикаментозні впливу, що включають різноманітні народні методи лікування, фізіопроцедури, лікувальну гімнастику та інші схожі методи, при пухлинах тіла матки не приносять ефекту.
Фіброзна пухлина матки (міома) з вузлів діаметром менше 3 см підлягає медикаментозної терапії. Використовуються депоновані форми агоністів гонадотропін-рилізинг гормону. Ці препарати вводяться 1 раз в 28 днів, всього 6 разів. Одночасно призначають Міфепристон два рази в тиждень. Таке лікування проводиться під контролем УЗД 1 раз в 3 місяці.
Після завершення курсу у жінок у перименопаузі менструація зазвичай вже не відновлюється. Якщо лікування отримує молода пацієнтка, після завершення терапії їй призначають оральні контрацептиви для відновлення місячних. З цією ж метою може бути використана внутрішньоматкова спіраль, що містить гормони — Мірена.
Незлокачественная пухлина матки може бути показанням для наступних операцій.
Гістеректомія
Самий радикальний метод. Під час операції матку видаляють через невеликі лапароскопічні отвори або шляхом розрізу стінки живота (лапаротомії). Технічно ця операція нескладна, але її рекомендується виконувати тільки за суворими показаннями:
- збільшення пухлини більше 4 тижнів за рік;
- розміри міоми більше 14 тижнів;
- збільшення міоми після припинення менструацій;
- некроз (відмирання) вузла;
- здавлення сечового міхура або кишечнику;
- неефективність консервативного лікування при анемії.
Приблизно у половини молодих жінок, що перенесли видалення матки без придатків, надалі все ж розвивається гормональний дисбаланс. Він пов’язаний з погіршенням кровотоку в яєчниках і порушенням зв’язку між яєчниками і маткою. Постгистерэктомический синдром вимагає призначення замісної гормональної терапії.
Міомектомія
Допомагає зберегти орган операція консервативної міомектомії. Видалення подслизистых вузлів проводять, вводячи інструменти через цервікальний канал, із застосуванням електричного або лазерного обладнання. Ця операція протипоказана, у таких випадках:
- збереження розміру вузла після терапії агоністами гонадотропін-рилізинг-гормону;
- діаметр вузла більше 5 см;
- довжина порожнини матки більше 10 см;
- наявність не тільки подслизистых, але і міжм’язової вузлів;
- аденоміоз;
- рубець на матці після кесаревого розтину;
- нерожавшие пацієнтки.
Якщо вузол розташований субсерозно, його можна видалити за допомогою лапароскопії. Однак у багатьох випадках під час такого втручання повністю висікти вогнище пухлини неможливо. Тому лапароскопічне втручання протипоказане у таких ситуаціях:
- розмір міоми більше 12 тижнів;
- множинні міжм’язові вузли;
- розташування вузла в області шийки, особливо по задній стінці;
- загальна кількість вузлів – 4.
Лікування у таких пацієнток проводять тільки з використанням лапаротомії. Розріз проводиться по нижній частині живота в поперечному напрямку. Після видалення всіх утворень і ретельного ушивання міометрія накладають косметичний шов розсмоктуючими нитками, який поступово стає практично непомітним. Такі міцні шви безпечні під час наступної вагітності.
ЕМА
Якщо консервативна міомектомія протипоказана, але жінка бажає зберегти орган виконується емболізація маткових артерій. Це втручання викликає зменшення розмірів матки і нормалізацію менструального циклу. Через рік обсяг матки і міоматозних вузлів стає менше в 3 рази, крововтрата під час місячних скорочується в 4 рази.
При ЕМА через катетер відбувається закупорка судин, які живлять кров’ю пухлинні вогнища, в результаті чого вони атрофуються. Вузол може виділитися в порожнину матки, звідки видаляється природним шляхом або за допомогою гістероскопії. Іноді пухлина переміщається в товщу м’язової стінки, що теж вважається хорошим результатом.
Субсерозні вузли після ЕМА краще видаляються за допомогою лапароскопії. Таким чином, ЕММІ може бути самостійним методом лікування або передувати іншим втручанням.
Ще один спосіб зменшити інтенсивність кровотоку в матковій артерії – ендоскопічна оклюзія, тобто пережиму живлять міому судин під час лапароскопії. Таке втручання найчастіше використовують перед миомэктомией субсерозных вузлів.
Інші методики
В сучасних клініках використовують і інші способи видалення пухлинного вогнища, наприклад, припікання вузла ультразвуком високої частоти (ФУЗ-абляція) або кріодеструкція.
Лікування ракових пухлин
Лікування пухлини матки злоякісного характеру (раку ендометрія) включає поєднання операції, хіміотерапії та опромінення у різних комбінаціях. Чим агресивніше перебіг хвороби, тим більше лікувальних факторів необхідно використовувати.
При раку ендометрію видаляють матку, придатки і тазові лімфовузли. Якщо через супутніх захворювань таке втручання неможливе, виконують видалення ділянки пухлини з допомогою ендоскопічної техніки зсередини матки (аблацию ендометрію). Органозберігаюче лікування має проводитися тільки у спеціалізованих онкологічних закладах. Після втручання потрібне регулярне спостереження, щоб вчасно помітити можливий рецидив хвороби.
Корисна інформація. Рак матки досить добре піддається променевої терапії. Опромінення в комбінації з іншими методами може проводитися на будь-якій стадії пухлини.
Хіміопрепарати призначають лише в поєднанні з операцією та/або опроміненням. Застосовується і гормональна терапія. Протягом перших двох місяців пацієнтка отримує препарати прогестерону. Потім виконують біопсію і оцінюють, наскільки пухлина чутлива до гормонів і як вони вплинули на патологічний осередок. При доброму ефекті прийом гормонів продовжують протягом року. Після цього початкові стадії раку можуть вилікуватися. Це підтверджує повторна біопсія.
На другому етапі гормонотерапії призначають засоби для відновлення овуляції і менструацій – комбіновані естроген-гестагенні препарати. Такий курс триває півроку. Згодом для кожної жінки розробляють індивідуальну програму реабілітації для відновлення самостійної роботи яєчників.
Якщо ознаки рецидиву відсутні, після повного курсу лікування пацієнтка обстежується тричі на рік протягом перших 12 місяців, потім 2 рази в рік. Починаючи з третього року після комбінованого лікування достатньо відвідувати онколога 1 раз у 12 місяців. Крім гінекологічних маніпуляцій контроль включає щорічну рентгенографію легень.
Прогноз і профілактика

Доброякісні пухлини, зокрема, міома, не небезпечні для життя. Однак їх ускладнення (анемія при кровотечах, здавлення навколишніх органів) значно погіршують якість життя. Міома може стати причиною безпліддя і постійних болів у животі.
Рак ендометрія у молодих жінок виліковується краще, ніж у пацієнток старше 70 років. У віці до 50 років ракові клітини чутливі до гормонів, це підвищує шанси на успіх гормональної терапії. Якщо пухлина не реагує на гормональні препарати, прогноз для життя гірше.
Виживаність хворих значно знижується при поширенні пухлини в лімфатичні вузли і віддалені органи (за системою TNM N1 та/або М1).
Первинна профілактика, тобто запобігання хвороби, включає регулярні огляди гінеколога (навіть у літньому віці) і своєчасне лікування гінекологічних захворювань. Профілактика рецидивів також неможлива без постійного лікарського контролю.
При пухлинах матки пацієнткам даються такі прості рекомендації:
- уникати перегрівання (гарячі ванни, сауна);
- не засмагати і не відвідувати солярій;
- фізіопроцедури, в тому числі за допомогою домашніх апаратів, допускаються тільки після консультації лікаря;
- в харчуванні потрібно дотримуватися дієти з достатньою кількістю білка і рослинних продуктів;
- стежити за вагою, артеріальним тиском і рівнем цукру в крові;
- уникати безладних статевих зв’язків і абортів.
Після лікування і відновлення роботи яєчників і матки можлива вагітність та народження здорової дитини.
loading…
